Infections bactériennes des voies aéro

1
Infections bactériennes des voies aéro-digestives supérieures
I. Flore oropharyngé
Quantité : 108-109 bactérie / mL de salive.
Microbiote complexe, bactéries prédominantes
- Cocci à gram positif : Streptococcus sp
- Cocci gram négatif : Neisseria spp.
- Bacille à Gram positif : Corynebacterium spp.
- Bacilles à Gram négatif : Haemophilus spp.
- Anaérobies
Bacilles à Gram positif : Actinomyces spp. Lactobacillus spp.
Cocci à Gram négatif : Villonella spp.
Bacilles à Gram négatif Prevotella spp. Fusobacterium spp.
Diversité des espèces commensales
Adhésion et prolifération : plaque dentaire
Rôle pathologique :
- Formation de tarte
- Carie dentaire (streptococcus mutans)
- Parodontite : Actinomyces odontolyticus ? Parvimonas micra ? Parvimonas
micra ?
fore naso-pharyngée :
- Vestibule : « gite » de S. aureus
- type cutané
S. pyogenes
généralités
facteurs de virulences :
complications post-streptococciques
Diagnostic : TDR !
Traitement
- S. pyogenes : principal strepto bêta-
hémolytique (bactérie pyogène modèle)
- Réservoir strictement humain
- Angine/pharyngite
- Epidémiologie
Angine bactérienne << virale
Enfant > adulte (pic entre 4 et 15 ans)
complication locale : phlegmon amygdalien
sinusites, otite, mastoïdite,…
- protéine M
- capsule (ac hyaluronique)
adhésion et résistance
phagocytose
- hyaluronidase
- streptokinase
Dissémination
- streptolysine O : hémolysine
- streptodormase : nucléase
- manifestations immunologiques : 1 à
6 semaines
- variants alléliques (emm) de la
protéine M (>100 sérotypes)
rhumatisme articulaire aigu (RAA) :
analogie myosine cardiomyocyte :
antigène synoviale
Glomérulonéphrite post-
streptococcique : Analogie antigène
de la membrane glomérulaire
- Fiable, rapide, facile
- Test immuno-
chromatographique (ICT)
- Bonne sensibilité
- En pratique devrait être
réalisé devant toute
angine
- Enfant de plus de 3 ans
(pas d’angine avant)
Sensibilité :
Pénicillines environ 100%
Macrolides : résistance
acquise, 4,3% en 2012
Traitement de référence :
Historiquement Péni G/V
Amoxicilline
Allergies :
Pénicillines / Bêta-lactamines
II. Infections ORL
Rhinopharyngites : virales +++
- Complications : surinfections bactériennes
- Sinusite aiguë / otite moyenne aiguë (OMA)
« Angine » : Amygdalites (Tonsilite) – Pharyngites
- Virales > 50%
- Bactériennes : Streptocoque du groupe A
(Laryngites : virales ++++)
Streptocoques
Familles de Streptococcaceae
Cocci à Gram positif en chainette (« en collier de perle »)
Habitat : muqueuses aéro-digestives (hommes, mammifères)
Caractères bactériologiques :
- Exigence nutritionnelle culture sur gélose au sang
- Aérobie – anaérobie préférentielle
Distinction selon l’hémolyse :
- Complète β bactérie pyogène
- Partielle α non hémolytique (image verdâtre) bactéries qui ne sont pas tous
forcément pathogène Sauf pneumocoque
Classification antigénique de Lancefield : Polyoside C (paroi)
- Groupe A/C/G : bêta-hémolytique
- Streptocoque alpha-Hémolytiques : non groupable (principalement flore-
oropharyngé)

2
Angine ulcéro-nécrotique
Diphtérie
Angine de Vincent
Syndrome de Lemierre
- Terrain : mauvais état bucco-dentaire
- Clinique : Odynophagie, haleine fétide, Unilatéral
- Signes généraux modérés
- Bactériologie :
Association fuso-spirochétienne : fusobactérium spp
Bactérie spiralée (Borellia Vincent)
Diagnostic : examen direct !!
- Traitement :
Péni V/A 10 j
Imidazolé (allergie)
- Complication de l’angine de Vincent
- Thrombophlébite septique de la veine jugulaire
- Embolies septiques, infarctus pulmonaire
- Septicémie à F. necrophorum (ou autre bactérie
anaérobie stricte)
- Traitement : pénicilline + inhibiteurs ou imidazolés
- Angine pseudomembraneuse
- Corynebacterium diphteriae « bacille diphtérique ».
- Toxi-infection systémique
Infection localisée
Dissémination toxinique
Corynébactéries
Corynebacterium diphteriae
Toxine diphtérique
Complications toxiniques
Epidémiologie / diagnostic
Traitement
- Gram positif : Aéro-anaérobies, Non
sporulés
- Habitat : commensaux cutanéo-
muqueux (animaux)
- Genre comprenant : des espèces
pathogènes (C. Diphteriae, C. ulcerans,
C. jeikeium)
- Des espèces commensales : Cutanées,
Urogénitale, Oropharyngé
- Réservoir strictement humain
contage via les sécrétions oropharyngées
- Incubation en 2 à 5 jours, initialement
angine banale
- Infection localisée à l’oropharynx :
Fausse membranes adhérentes et
extensives (voile et luette)
- Adénomégalie cervicales : bull neck ou
cou proconsulaire
- Complication locale : atteinte laryngée :
croup diphtérique, toux aboyante, dyspnée,
dysphonie
- Gène tox apporté par le
bactériophage bêta
- Conversion lysogénique :
intégration du génome du
phage souche
toxinogène
- Toxine pantrope :
exotoxine protéique
- Destruction de
l’épithélium « fausse
membrane »
- Dissémination sanguine
- Atteinte cardiaque :
myocardite
- Atteinte neurologique
périphérique (polynévrite)
- Atteinte rénale :
insuffisance rénale
réversible
Atteintes neurologiques :
- Syndrome malin tardif de
Grenet et Mezart : paralysie
périphérique ascendante
- Paralysie vélopalatine
(troubles de la phonation et
de la déglutition)
- Troubles de
l’accommodation
Atteinte cardiaque :
- Myocardite aiguë fréquente
et précoce, vers les 6-8ème
jours
- ECG troubles du rythme
- Risque : insuffisance
cardiaque
- Syndrome malin secondaire
de Marfan
Epidémiologie
- Infection quasi-disparue depuis la
vaccination obligatoire (1983)
- Cas importée de zones d’endémie :
Europe de l’est, Russie (C. diphteriae
tox+)
- Déclaration obligatoire
Diagnostic
- Suspicion clinique
- Diagnostic bactériologique :
Culture orientée sur gélose au
sang et milieux spécifiques
(Tinsdale, H2S+ ; Loeffler)
Recherche du gène tox sur la
souche isolée : PCR
expertise du CNR et labos
spécialisés
- Les souches toxinogène de la diphtérie
font partie des souches du surveillés
du bioterrorisme
Traitement
- Sensibilité aux
antibiotiques
- sensibilité réduite à la
pénicilline G
- 100% sont sensibles aux
aminopénicilliles
- sensibilité réduite aux
céphalosporines
- 95% sensibles aux
macrolides
Sérothérapie antidiphtérique
- En urgence avant la
confirmation du caractère
tox+
- Inefficace une fois la toxine
fixée sur ses cibles
Vaccination : Anatoxine
Obligatoire chez l’enfant

3
Haemophilus influenzae
Généralités
Physiopathologies
Facteurs de virulence
Sensibilité aux antibiotiques
- gram négatif
Exigeant (culture sur milieux
spécifiques)
- Facteur V : NAD
- Facteur X : hémine
- Gélose au sang cuit/
hémoglobine
supplémentée
- Capnophile : besoin de
CO2 pour être cultivé
Commensal oropharyngé,
pouvoir pathogène respiratoire
(« opportuniste ») :
- Conjonctivite : primo-
description par Koch
Weeks
- VADS : OMA, sinusite
- Broncho-pneumonie
- Autres espèces :
commensales (H.
parainfluenzae, H.
haemolyticus,…)
- Relation hôte-
pathogène :
commensale
- Déséquilibre vers
l’opportunisme :
surinfection
- Rôle favorisant du
tabac : BPCO
- Adhésine, IgA protéase :
colonisation
- Capsule :
Résistance à la
phagocytose
Résistance à la lyse par le
complément
Sérotypage (a à f)
Souches invasives
- Vaccination conjuguée Hib
- Sensible à la plupart des antibiotiques (bêta-lactamines,
fluoroquinolones, sulfamides)
- Résistances naturelles :
Lincosamides
Acticité médiocre des macrolides
OMA !!
Résistance acquise : bêta-lactamines
Acquisition d’une pénicillinase plasmidique (environ
33% des souches)
Sensibilité diminué à l’amoxicilline : mutation PLP3
Résistance au co-amoxiclav (BLPACR)
Moraxella catarrhalis
- Gram négatif sous-genre : Moraxella sg. Branhamella catarrhalis
- Commensal oropharyngé, pouvoir pathogène longuement discuté !
- Opportunisme respiratoire (surinfections) : OMA, sinusite, BPCO+++, Bronchites
- Sensibilité aux antibiotiques
M. catarrhalis : Bêta-lactamines : sensible à l’amoxicilline
Résistance naturelle : licosamides, triméthoprime
Résistance acquise : bêta-lactamases
Pénicilline A, céphalosporines de première et deuxième générations
Activité restauré par les inhibiteurs (IBL)
Otites
Sinusites
Otites moyennes aiguës
Otites externes
La sinusite aiguë
purulente
Ethmoïde
- OMA purulente surinfection bactérienne
- Complication : mastoïdite
- Epidémiologie
Complique une rhinopharyngite chez le
nourrisson (rare chez l’adulte)
Pathogènes respiratoires à portage
oropharyngé :
S. pneumoniae, H. influenzae, M.
Catarrhalis
- Bactériologie: si perforation spontanée /
paracentèse
- Associées aux baignades
- Staphylococcus aureus et
Pseudomonas aeruginosa
- Complication : otite
maligne (ostéite) chez le
diabétique
- ATB locaux +/-
systémique (P.
aeruginosa) cf. infections
ID
- Bactérienne, surinfection
secondaire (sinusite
maxillaire)
- Moins fréquemment
sinusite frontale, sinusite
sphénoïdale,
éthmoïdienne : grave
- Complications :
pansinusite, empyème.
- Chez l’enfant
- Complication : cellulite orbitaire
- Epidémiologie : S. pneumoniae, H. influenzae, S. aureus, M. catarrhalis,
anaérobies (Prevotella spp.)
- Traitement : uniquement en cas d’échec du traitement
symptomatique après 48h
- Bactériologie : prélèvement (plus du méat) en cas d’échec
- Traitement
En pratique la majorité des infections ORL sont virales !!
Angine : si TDR+
- Rhinopharyngites
Epiglottite
- Infection de l’épiglotte
- Liée au sérotype b d’ Haemophilus influenzae
- Très rare (vaccination)
- Clinique : dyspnée laryngée ++
- Urgence infectieuse en pédiatrie : risque de détresse respiratoire aiguë

4
Seulement les complications, OMA et sinusite aiguë maxillaire
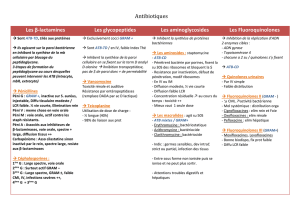
Première intention : Amoxicilline
En cas d’allergie aux pénicillines :
Cefopodoxime (C3G orale)/ Céfuroxime (C2G orale)
Pristinamycine – sulfaméthoxazole – triméthoprime
1
/
4
100%