Activité Cardiaque : Cours de Biologie

1
L’ACTIVITE CARDIAQUE
Introduction :
L’activité cardiaque correspond à l’ensemble des phénomènes et manifestations liés au fonctionnement du
cœur. Le cœur est un organe constitué d’un muscle creux car présente des cavités (les oreillettes et les
ventricules) et jouant le rôle d’une pompe refoulante et aspirante. Il assure la fonction de circulation qui
est une fonction végétative de nutrition.
Quelle est l’origine du fonctionnement autonome du cœur et quelles sont les conséquences de son activité
sur la régulation de la tension artérielle qui est une constante biologique ?
I- L’AUTOMATISME CARDIAQUE
A- MISE EN EVIDENCE : OBSERVATIONS ET EXPERIENCES
** Chez un animal privé de ses centres nerveux c’est-à-dire décérébré et démédullé, on constate que le
cœur continue de battre de manière rythmique pendant plusieurs heures. Cette observation permet de
conclure que le muscle cardiaque fonctionne de manière autonome en l’absence du système nerveux : on
dit qu’il est auto excitable, donc doué d’automatisme (automatisme cardiaque).
** Isolé totalement de l’organisme, un cœur continue ses battements rythmiques lorsqu’il est
convenablement perfusé par un liquide physiologique (comme le Ringer). Ce résultat montre que la
structure responsable de l’automatisme cardiaque se trouve à l’intérieur des cavités et non à la surface.
B- SIEGE DE L’AUTOMATISME CARDIAQUE
1- Chez les Batraciens :
Pour retrouver la localisation précise des structures automatogènes, Stannius réalise les expériences
suivantes :
a)- Expérience de ligature de Stannius : figure 1
Expérience A : Lorsqu’on pose
une ligature L1 entre le sinus veineux et les oreillettes, on constate l’arrêt des battements auriculo-
ventriculaires mais le sinus veineux continue ses battements à un rythme normal. Le sinus veineux isolé
du reste du cœur continue à battre normalement, mais les oreillettes et le ventricule s’arrêtent en
diastole. Plusieurs minutes après les battements auriculo-ventriculaires peuvent reprendre.
Conclusion : Le sinus possède un centre important de l’automatisme cardiaque.
Expérience B :
La pose de la ligature L2 isole le ventricule du reste du cœur. On note que le sinus et les oreillettes
battent à un rythme normal, mais le ventricule bat à un rythme plus lent.
Conclusion : Le ventricule commande ses propres battements mais ils sont inhibés.
Expérience C :
En maintenant la ligature L1, on pose la ligature L2, les différentes parties du cœur sont isolées. Le
sinus bat à son rythme normal ; celui du cœur ; les oreillettes cessent de battre, le ventricule bat à son
rythme plus lent.
Conclusion : Le sinus veineux renferme le centre de l’automatisme cardiaque le plus important qui
imprime son rythme à tout le cœur. On l’appelle pace maker.
b)- Synthèse ou résumé
LD’après toutes ces expériences, on peut conclure que l’automatisme cardiaque chez les batraciens
provient de trois structures automatogènes constituées de ganglions situé l’un dans le sinus veineux

2
(ganglion de Remack), l’un dans l’oreillette droite (ganglion de Ludwig) et l’autre dans le ventricule
(ganglion de Bidder).
2)- Chez les Mammifères :
a)- Coupe longitudinale d’un cœur de Batraciens et de Mammifères : figures 2 et 3
En plus du myocarde et des cavités (oreillettes et ventricules), la coupe longitudinale d’un cœur de
Mammifère montre un tissu musculaire spécial d’aspect embryonnaire constitué de nœuds : le tissu
nodal. Figure
b)- Expériences sur le tissu nodal : figure 6
Expérience 1 :
On détruit le tissu nodal du cœur de Mammifère, on constate un arrêt du cœur.
Expérience 2 :
La destruction du nœud sinusal sur un cœur de Mammifère provoque l’arrêt des battements auriculo-
ventriculaires puis leur reprise mais un rythme plus lent.
Expérience 3 :
Sur un autre cœur, on sectionne le faisceau de His juste à son début, on observe alors que les
oreillettes se contractent à un rythme normal (120 battements / minute) alors que les ventricules se
contractent à un rythme plus faible (60 battements/mn), on parle de dissociation auriculo-ventriculaire.
Expérience 4 :
Un fragment d’oreillette droite contenant le nœud sinusal plongé dans du Ringer continue ses
contractions à un rythme normal (120 battements /mn). Un fragment d’une cloison inter auriculaire
contenant le nœud septal plongé dans du Ringer se contracte à un rythme de 60 battements à la minute.
Lorsque ces deux fragments sont placés ensemble dans du Ringer, ils se contractent à un même rythme
normal de 120 battements / minute.
c)- Exploitation :
c1)- La destruction du nœud sinusal ralentit les contractions auriculo-ventriculaires mais leur
synchronisme demeure. Il existe donc d’autres structures automatogènes responsables des battements
cardiaques mais ce résultat laisse supposer que le nœud sinusal contrôle le rythme normal du cœur.
c2)- La section du faisceau de His montre que le rythme normal des oreillettes reste maintenu alors que
le rythme des ventricules devient plus faible. Le faisceau de His constitue alors la structure
automatogène des ventricules mais aussi assure leur synchronisme avec les oreillettes.
c3)- Le nœud septal à lui seul peut provoquer des contractions, donc il constitue une structure
d’automatisme auriculaire. Associé au nœud sinusal par un liquide physiologique son rythme redevient
normal (120 battements /mn) : le nœud sinusal représente la structure automatogène qui impose le
rythme normal et le communique au reste du cœur ; il est alors l’entraineur cardiaque ou pace maker
chez les Mammifères.
d)- Synthèse :
Le tissu nodal est le stimulateur naturel du cœur de Mammifère : il est alors le siège de
l’automatisme cardiaque. Le nœud sinusal en est la pace maker, le nœud septal communique le
rythme imposé aux oreillettes et le faisceau de His assure le synchronisme auriculo ventriculaire et
l’automatisme des ventricules.

3
II- LES DIIFERENTES MANIFESTATIONS LIEES A L’ACTIVITE CARDIAQUE
1)- Enregistrement de l’activité cardiaque : figure 4 et 5
Il se fait à l’aide d’un cardiographe et l’enregistrement obtenu est un cardiogramme. L’analyse d’un
cardiogramme montre une succession cyclique de plusieurs révolutions cardiaques ou cycles cardiaques
ou battements cardiaques. Chaque révolution cardiaque comporte plusieurs phases correspondant aux
variations des longueurs du cœur. On a :
**La phase AB : correspond à la systole auriculaire d’amplitude BB’ et de durée AB’ ;
**La phase BCD comprend le début de la diastole auriculaire qui a une durée B’E. Les oreillettes se
reposent plus qu’elles ne travaillent.
**La portion CD correspond à la systole ventriculaire, d’amplitude DD’ beaucoup plus grande que BB’.
**Une portion DE qui correspond à la diastole générale. Il s’agit en fait d’une période de relâchement
considérable du cœur appelée diastole générale.
La durée de la diastole ventriculaire est D’F ; les ventricules comme les oreillettes se reposent
donc plus qu’ils ne travaillent. L’ensemble A, B, C, D et E constitue un cycle ou révolution cardiaque.
2)- Effets des excitations sur le cœur de grenouille
a)- Loi du tout ou rien :
Lorsqu’on porte une excitation efficace sur le cœur, il se contracte avec une amplitude d’emblée
maximale. Le cœur se comporte comme une fibre isolée. La loi du tout ou rien du myocarde s’explique par
le fait que les fibres qui le constituent sont anastomosées (séparées). Voir figure 10
b)- Phénomènes d’échappement :
Lorsqu’on porte une série de stimulations sur le cœur, il s’arrête en diastole puis reprend son rythme
normal malgré les excitations. C’est le phénomène d’échappement. Le myocarde ne se tétanise pas.
c)- Période réfractaire :
Lorsqu’on porte sur le cœur une excitation pendant la systole, il continue de battre normalement.
La systole correspond à la période réfractaire.
d)- Extrasystole décalante et non décalante : figures 8 et 9
d1)-Extrasystole non décalante :
Lorsqu’on porte une excitation sur le ventricule pendant la diastole, on observe une
extrasystole suivie d’un repos compensateur dont la durée est telle que la systole suivante se produit au
moment précis où elle se serait produite si le ventricule n’avait pas été excité. Cette extrasystole ne
modifie pas le rythme cardiaque : on parle d’extrasystole non décalente.
d2)-Extrasystole décalante :
Si l’on porte les excitations sur le sinus, on obtient des extrasystoles uniquement pendant
la diastole mais elles ne sont pas suivies d’un repos compensateur, il y a ainsi décalage des contractions
d’où le nom d’extrasystoles décalentes. La différence avec les résultats précédents s’explique par le fait
que les excitations sont portées sur les lieux mêmes où naissent les impulsions.
NB : Si on porte des stimulations répétées sur le ventricule, on observe des extrasystoles mais
contrairement aux muscles squelettiques, le cœur ne se tétanise pas.
d3)-Interprétation des résultats :
Lorsque l’excitation atteint le sinus veineux pendant la diastole il réagit avec anticipation et détermine
une impulsion prématurée correspondant à l’extrasystole ; puisqu’il est le pace maker chez les batraciens,
alors le décalage de son activité provoque celui du rythme général du cœur c’est pourquoi on a une
extrasystole décalante. N’attendant aucune impulsion provenant d’une autre structure d’automatisme ;
le sinus veineux n’observe pas de repos compensateur.

4
Le ventricule quant à lui, n’étant pas l’entraineur cardiaque, l’impulsion sinusale qui intervient
pendant l’extrasystole ventriculaire demeure inaperçue. Il faudra alors attendre l’impulsion sinusale
suivante pour s’aligner à son rythme ; ce qui laisse le temps de relâchement prolongé correspondant au
repos compensateur.
e)- Electrocardiogramme : figure 7
Le fonctionnement du muscle cardiaque come celui de tous les muscles s’accompagne de phénomène
électrique de dépolarisation avec naissance de potentiel d’action. Ces potentiels se propagent dans tout
le corps. Il est possible de les enregistrer à l’aide d’électrodes réceptrices placées à la surface du corps.
On obtient ainsi un tracé appelé électrocardiogramme.
L’électrocardiogramme comprend :
***une onde P de faible amplitude responsable de la systole auriculaire ;
***QRS à l’origine de la systole ventriculaire et l’onde
***T correspond à la décontraction des ventricules (diastole générale).
III- MODIFICATIONS DE L’ACTIVITE CARDIAQUE : REGULATION
Qu’est-ceux qui peuvent modifier le rythme cardiaque ?
Une émotion, un effort physique, l’anxiété, l’hémorragie etc.… peuvent modifier le rythme cardiaque, ceci
laisse supposer une régulation de l’activité cardiaque par le système nerveux.
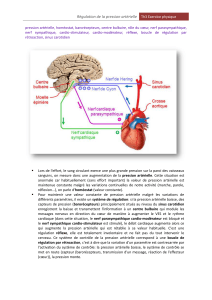
A- INNERVATION DU SYSTEME CARDIOVASCULAIRE : figures 15 et 16
Le cœur et ses vaisseaux sanguins comme tous les viscères sont innervés par le système neurovégétatif
comportant le système parasympathique dont les fibres nerveuses ne passent pas par la moelle épinière
et le système orthosympathique dont les fibres passent par la moelle épinière et traversent la chaine
ganglionnaire sympathique ou ganglion étoilé.
1)- Innervation par le système parasympathique
a)- Voies sensitives :
Elles sont issues soit du cœur soit des grosses artères (aorte, carotide) et passent par le nerf de
Hering ou le nerf de Cyon pour déboucher dans les cavités cardiovasculaires du bulbe rachidien. Les
fibres sensitives issues du myocarde passent par la branche sensitive du nerf X ou nerf vague ou nerf
pneumogastrique.
b)- Voies motrices :
Elles partent du centre cardiomodérateur bulbaire (CCMB), empruntent la branche motrice du nerf X
pour déboucher dans le pace maker du cœur.
2)- Innervation par le système orthosympathique :
Les fibres de ce système ont dans la plupart leur corps cellulaire localisé dans le ganglion étoilé. Elles
partent du centre cardio accélérateur médullaire (CCAM).
NB : Le cœur bat plus vite en absence de toute stimulation ainsi le système parasympathique
modère le cœur de façon permanente, son action est pré dominatrice.
B- ACTIONS DU SYSTEME NEUROVEGETATIF
1°)- Activités : voir page 7
Expérience n°1 : Excitation du nerf X
Des excitations répétées sur le nerf X (système parasympathique) provoque un ralentissement du
rythme cardiaque suivi d’un arrêt en diastole puis une reprise des contractions ou phénomène
d’échappement.

5
Expérience n°2 : Expérience de LOEWI
Des excitations répétées sur le nerf X d’un cœur A provoque sa bradycardie d’abord puis celle du cœur B
avec lequel il n’est relié que par un liquide de perfusion.
Expérience n°3 : Action de l’acétylcholine
La perfusion du cœur par une solution d’acétylcholine provoque une bradycardie comme si l’on avait
excité le nerf X.
2)- Exploitations
Expérience n°1 : Les résultats montrent que le système parasympathique a une action
cardiomodératrice.
Mais Comment ?
Expérience n°2 : Puisque les deux cœurs A et B ne sont reliés que par un liquide de perfusion alors la
bradycardie de A suite à l’excitation du pneumogastrique de A ne peut se faire que par une substance
chimique sécrétée par les terminaisons axoniques de ce nerf vague : c’est la substance vagale. Quelle est
cette substance ?
Expérience N°3 : cette expérience montre que l’acétylcholine est une substance para
sympathicomimétique naturellement sécrétée par les terminaisons de certaines fibres nerveuses.
3)- Conclusion :
La synthèse de ces expériences montrent que les fibres motrices parasympathiques excitées libèrent un
médiateur chimique appelé acétylcholine. Cette substance chimique retarde les dépolarisations
spontanées du pace maker d’où la bradycardie.
Remarques :
***Le système orthosympathique a un effet cardio accélérateur. En effet son excitation déclenche la
libération de l’adrénaline ou noradrénaline qui accélère les dépolarisations spontanées du pace maker
d’où la tachycardie.
***Les systèmes orthosympathique et parasympathique ont des actions antagonistes sur l’activité
cardiaque.
IV- ACTIVITE CARDIAQUE ET PRESSION ARTERIELLE
A- NOTION DE PRESSION ARTERIELLE
1)- Définition :
La pression artérielle ou tension artérielle est la force de résistance élastique exercée par la paroi
interne des artères sur le sang pour lui permettre de circuler. Cette pression est une constante
biologique et peut se mesurer de manière individuelle par un brassard pneumatique muni d’un manomètre
et d’un stéthoscope. Cet instrument détermine la tension artérielle en donnant deux valeurs : une valeur
maximale correspondant à la pression systolique (environ 12 cm Hg chez l’Homme) et une valeur minimale
correspondant à la pression diastolique (environ 8 cm Hg chez l’Homme). La pression artérielle peut subir
certaines variations passagères qui vont vite être régulées par un ensemble de système réflexe dans
l’organisme.
2)- Quelques causes
a)- La volémie ou volume sanguin circulant :
Un homme gravement brulé sur 15% de sa surface corporelle présente des œdèmes dus à l’accumulation
de plasma dans le compartiment interstitiel. Sa pression artérielle chute à cause de la diminution du
volume sanguin dû à l’œdème. Une hémorragie qui abaisse la volémie crée
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%