-> Donner les légendes 1 et 2 du document 1 L`hypophyse est une

1
CBSV TSTL
Thème 3 : Les systèmes vivants maintiennent leur intégrité et leur identité en échangeant de
l’information
Cours/TD
Partie 2: Les systèmes vivants utilisent deux grandes voies de communication (suite)
L’AXE GONADOTROPE MASCULIN ET FEMININ
Le fonctionnement de l’appareil reproducteur des mammifères dépend de mécanismes hormonaux complexes.
Quelles sont les principales hormones impliquées, quels rôles jouent-elles ?
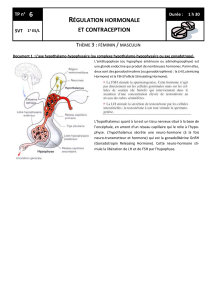
I. Le complexe hypothalamo-hypophysaire
I.1 Structure
L’hypothalamus et l’hypophyse sont
deux organes étroitement associés
et situés à la base du cerveau.
-> Donner les légendes 1 et 2 du document 1
L’hypophyse est une petite glande de la taille d’un pois, reliée à l’hypothalamus par la tige pituitaire . Elle est
formée de 2 lobes :
l’adénohypophyse = hypophyse antérieure (adéno = glande)
Constituée de cellules endocrines qui synthétisent et libèrent 6 hormones différentes destinées à
différents organes (hormones représentées par des flèches de couleur orange).
la neurohypophyse = hypophyse postérieure
C’est un prolongement de l’hypothalamus, donc c’est un tissu d’origine nerveuse
Document 1 : le complexe hypothalamo-hypophysaire
1 Hypothalamus
2 Hypophyse

2
-> Indiquer par quelle voie communique
l’hypothalamus avec l’hypophyse.
par voie nerveuse
-> Que remarquez-vous concernant la vascularisation
entre l’hypothalamus et l’adénohypophyse ?
Les axones des neurones hypothalamiques sont
reliés directement à un 1er réseau
de capillaires sanguins, situés dans
la tige pituitaire.
Dans l'hypophyse antérieure ou
adénohypophyse, un 2ème réseau de
capillaires est relié au précédent par
un système porte : la veine
porte hypophysaire.
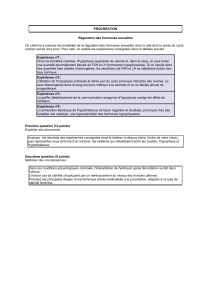
I.2 Mise en évidence d’une neurosécrétion
-> Analyser ces expériences et compléter le tableau, sachant que :
- LH = hormone Lutéinisante
- FSH = Hormone folliculostimulante
- LH et FSH sont des gonadostimulines
Expériences
Résultats
Conclusion
1) Destruction de certains amas de
neurones hypothalamiques
Arrêt de la libération de LH et de
FSH par l’adénohypophyse.
Les neurones hypothalamiques
produisent une substance qui stimule la
production de LH et FSH
2) Prélèvement, à l’aide d’une canule
très fine, de sang dans le réseau
vasculaire de la tige pituitaire
Possibilité d’isoler une substance :
la GnRH, déclenchant la libération
des gonadostimulines.
La substance produite par les neurones
hypothalamiques : la GnRH, est libérée
dans le sang => c’est donc une hormone.
Bilan : : La production de LH et FSH (gonadostimulines) est sous la dépendance d’une hormone
hypothalamique : la GnRH (Gonadotrophin Releasing Hormone ou gonadolibérine).
-> La GnRH est une neurohormone. Justifier. La GnRH est une hormone (déversée dans le sang) produite par
des cellules nerveuses (neurones hypothalamiques).
On définit l'axe gonadotrope comme l’ensemble de structure physiologiques intervenant dans la régulation de la
reproduction chez les mammifères organes génitaux, hypophyse et hypothalamus.

3
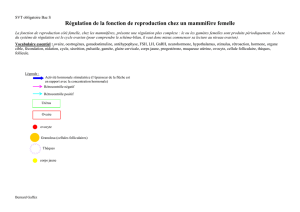
II. La régulation de la fonction reproductrice chez l’homme
II.1 Morphologie et anatomie de l’appareil génital de l’homme
Document 2 : ppareil uro-génital masculin
-> Placer certains termes de la légende du document 2, dans le tableau :
Gonades
- Testicules
Voies génitales (dans
l’ordre)
- Epididyme : contient un fin canal de 6m de longueur pelotonne sur lui-même
- Canal déférent (2)
- Urètre :
Glandes annexes
(préciser leur nombre)
- Prostate (1) : sécrète 1/3 du liquide séminal (liquide du sperme) déversé dans l’urètre
- Vésicules séminales (2) : sécrètent 2/3 du liquide séminal, déversé dans les canaux
déférents
Organes génitaux
externes
Verge (pénis) + gland
-> Quel organe n’est pas dans le tableau ? La vessie A quel appareil appartient-il ? Urinaire Quelle est sa relation avec
l’appareil génital ? L’urètre est un canal commun à l’appareil génital et urinaire.
-> Que produisent les testicules ? Spermatozoïdes + hormone sexuelle (testostérone)
-> Composition du sperme ? Spermatozoïdes + sécrétion des glandes annexes (liquide séminal)
Document 3 : coupe d’un testicule
1- testicule
2- Epididyme
3- Canal déférent
4- Tube séminifère
-> Légender le document 3

4
Document 4 : coupes d’un testicule
-> Légender le document 4
-> Quels sont les principaux constituants du testicule ? Tubes séminifères + tissu interstitiel
Document 5: coupes d’un tube séminifère
-> Légender le document 5
1-lumière du tube séminifère 4- Cellule de la lignée germinale
2- Spermatozoïdes 5- Cellule de Leydig (cellule interstitielle)
3- Cellule de Sertoli 6- Capillaire sanguin
7- Tissu conjonctif
-> De quoi est constitué le tissu interstitiel ? Cellules de Leydig + capillaires sanguin + tissu conjonctif
-> De quoi est constituée la paroi du tube séminifère ? Cellules de la lignée germinale + cellules de Sertoli
-> Que trouve-t-on dans la lumière du tube séminifère ? Spermatozoïdes
Les cellules de Sertoli assurent la nutrition des cellules germinales.
Les cellules de la lignée germinale évoluent de la périphérie vers le centre du tube séminifère. On dit que leur
évolution est centripète.
La gamétogénèse correspond à l’ensemble des étapes qui conduit à la fabrication des gamètes
La formation des gamètes mâles, les spermatozoïdes, correspond à la spermatogénèse. Elle a lieu dans les tubes
séminifères.
1
2
3
5
6
4
1lumière du tube
séminifère
3 Paroi du tube
séminifère
2- Tissu interstitiel
7

5
II.2 Hormone sexuelle mâle : la testostérone, secrétée par le testicule
II.2.1 Mise en évidence de la double fonction du testicule
-> Remplir les tableaux suivants :
Expérience 1
Conclusion : en déduire les fonctions du testicule
- La ligature des canaux déférents chez un mammifère mâle
entraîne une stérilité.
- L’ablation des testicules provoque non seulement la stérilité,
mais aussi la régression des caractères sexuels secondaires (pilosité,
développement de la musculature et des glandes sébacées,
modification du larynx…).
Cette régression ne se produit pas si après la castration on réalise
une greffe testiculaire.
Double fonction du testicule :
- Production des gamètes : les
spermatozoïdes car la ligature des canaux déférents
entraine une stérilité
- Production d’hormones car la greffe
supprime les effets de la castration.
Expérience 2
Conclusion : attribuer à chaque zone A et B sa fonction
On soumet des testicules aux rayons X :
- La zone A est détruite et l’animal devient stérile.
- La zone B n’est pas lésée et les caractères sexuels secondaires
persistent.
A : tube séminifère : produit les spermatozoïdes
B : cellules de Leydig : produisent la testostérone,
responsable des caractères sexuels secondaires
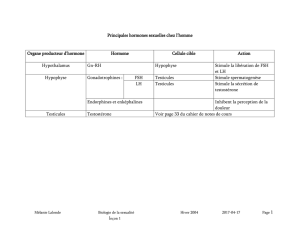
II.2.2 Les rôles de la testostérone
Document 6: Le contrôle hormonal du fonctionnement du testicule
Caractères sexuels primaires : croissance du pénis, augmentation du volume testiculaire,
développement des vésicules séminales, et de la prostate.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%