systeme renine-angiotensine (sra) et antagonistes du sra

SYSTEME RENINE-ANGIOTENSINE (SRA)
ET ANTAGONISTES DU SRA
1. SYSTEME RENINE-ANGIOTENSINE (SRA) : RAPPEL PHYSIOLOGIQUE.
Le système rénine-angiotensine (Figure 1), au même titre que le système
sympathique, joue un rôle majeur dans la régulation de la pression artérielle.
FIGURE 1
En bref (Figures 2 et 3) :
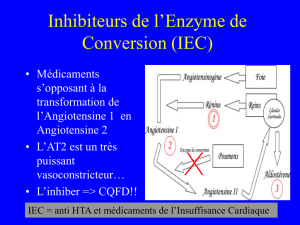
La rénine est une protéase acide spécifique et sélective qui agit sur
l'angiotensinogène, substrat synthétisé essentiellement au niveau du foie, pour
libérer l'angiotensine I dépourvue d'activité. Cette étape conditionne la régulation du
système.

FIGURE 2

FIGURE 3
La rénine est synthétisée par des cellules particulières myoépithélioides
endocrines au niveau de l’appareil juxtaglomérulaire sous forme de prorénine puis
libérée dans le flux sanguin (Figures 4 et 5). Sa sécrétion est sous la dépendance de
trois facteurs essentiels :
La pression de perfusion rénale,
La charge sodée, et
L’activation du système sympathique (rôle des récepteurs β1 adrénergiques)
FIGURE 4

FIGURE 3 : schéma d’une cellule myoépithélioide sécrétrice de rénine
FIGURE 5
L'angiotensine I est ensuite amputée de ses deux acides aminés sur l'extrémité C
terminale par l'enzyme de conversion fournissant ainsi l'angiotensine II. L’enzyme
de conversion est une protéase acide, non spécifique et non sélective présente à la
fois au niveau circulant et endothélial capable de couper non seulement
l’angiotensine I, mais aussi la bradykinine, la substance P, les enképhalines (Figure
6).
IGURE 6

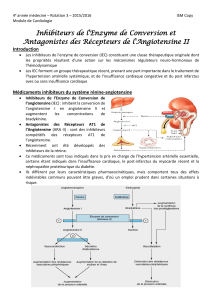
L'angiotensine II agit sur plusieurs types de récepteurs (essentiellement AT1
et AT2). Dans l'état actuel de nos connaissances, les effets de l'angiotensine II sont
liés essentiellement à l'activation des récepteurs AT1. Ceux-ci sont des récepteurs à
7 domaines transmembranaires couplés à une protéine G (Tableau 1). La séquence
principale de stimulation du récepteur AT1 correspond à l’activation d’une protéine
Gq. D’autres couplages peuvent intervenir (Figure 7).
Tableau 1
L'angiotensine II exerce des effets puissamment vasoconstricteurs directs sur
la fibre musculaire lisse vasculaire et indirects par potentialisation du tonus
sympathique. L'angiotensine II stimule aussi la synthèse de l'aldostérone. Les effets
presseurs de l'angiotensine II sont aussi renforcés par ses propriétés
antinatriurétiques directes et indirectes via l'aldostérone (figure 3).
L’angiotensine II exerce également des effets à long terme hypertophiques et/ou
prolifératifs au niveau des cellules musculaires lisses vasculaires et/ou des myocytes
cardiaques : hypertrophie vasculaire et cardiaque, et des fibroblastes : fibrose
vasculaire et cardiaque (figure 8). Il existe, outre le SRA endocrine précédemment
décrit, des SRA tissulaires plus particulièrement impliqués justement dans ces
phénomènes de remodelage vasculaire, cardiaque et rénal.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%