Voir - ULB

12. Hormones et notions d'endocrinologie
Les glandes endocrines
Il y a trois circuits différents:
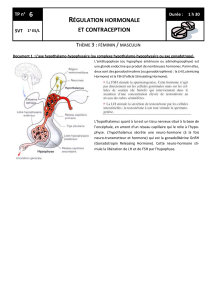
•Le stimulus hormonal : L'hypothalamus
sécrète des hormones qui amènent
l'adénohypophyse à sécréter des hormones
qui amènes d'autres glandes endocrines
(glande thyroïde, cortex surrénales et
gonades) à sécréter des hormones. On a
donc 3 hormones différentes.
•Le stimulus nerveux : une neurofibre
préganglionnaire du SNA amène (via une
synapse) les cellules de la médulla
surrénales à sécréter des catécholamines
(libère de l'adrénaline)
•Stimulus humoral : La diminution du taux
de Ca++ dans le sang capillaire provoque la
sécrétion de parathormone (PTH) dans les
glandes parathyroïde.
L'hypothalamus
L'hypothalamus fait partie sur le plan phylogénétique des formations les plus anciennes de
l'encéphale. Il est impliqué dans la plupart des comportements de base impliqué dans le contrôle de
l’homéostasie de l’organisme: comportement alimentaire, soif, comportement sexuel,
comportement d'agression et de fuite en relation avec d’autres structures tel que l’amygdale
du lobe temporal.
Il occupe ainsi dans le système nerveux central une place importante dans les mécanismes présidant
au maintien des constantes métaboliques. L’hypothalamus pèse environ 4 grammes sur les 1350
grammes que représente en moyenne le cerveau humain et cette toute petite centralise une série
d’informations par le biais de récepteurs et de connexions synaptiques avec d’autres centres du
cerveau qui détectent des variations métaboliques, tels que les taux d'hormones sexuelles
circulantes, l'osmolarité, etc. Cette sensibilité lui permet, en retour, d'exercer un contrôle sur un
ensemble d'activités métaboliques, par le biais de facteurs qu’il libère et qui influence l'hypophyse.
L'hypothalamus, sous l'effet de stimulus approprié sécrète des RH (releasing factor) qui, transmis à
l'adénohypophyse assurent une activité excitatrice sur la sécrétion de la stimuline correspondante.
L’ Hypophyse & Axe Hypothalamo-Hypophysaire
L'hypophyse est le centralisateur de la commande endocrinienne. Il y a un rapport très étroit entre
l'hypothalamus et l'hypophyse, on parle donc du complexe hypothalamo-hypophysqire.
85

L'hypophyse est aussi appelée glande pituitaire, elle mesure 1,3 cm. L'hypophyse est « sertie » dans
une logette osseuse (selle turcique) creusée dans l'os sphénoïde, et située en arrière de la cavité
buccale.
On distingue trois lobes dans l'hypophyse:
L'HA (hypophyse antérieure) ou adénohypophyse. Les différentes cellules sécrètent différentes
hormones (au microscope, on a des couleurs différentes en fonction de l'acidité des cellules). La
cellules somatotrope sécrète les hormones de croissance (GH) qui sont envoyées vers les os et les
muscles, les cellules lactotropes sécrète la prolactine (PRL) envoyée vers les glandes mammaires,
les cellules ganadotropes sécrète l'hormone folliculostimulante (FSH) et l'hormone lutéinisante
(LH), elles sont envoyées vers les testicules et les ovaires, les cellules thyréotropes sécrète la
thyréotrophine (TSH) envoyée vers la glande thyroïde et les cellules corticotropes sécrètela
corticotrophine (ACTH) qui est envoyé vers le cortex surrénale.
L'HP (hypophyse postérieure) ou neurohypophyse est reliée au cerveau par un axone. Elle sécrète
l'hormone antidiurétique (ADH) et l'ocytocine.
Il y a aussi un lobe intermédiaire entre les deux autres appelé vestigiale chez l'être humain.
Régulation Métabolique et Feed-Back
La régulation de la thermogénèse se fait de la
même façon que la régulation de la température
dans une pièce.
Le feed-back est toujours négatif.
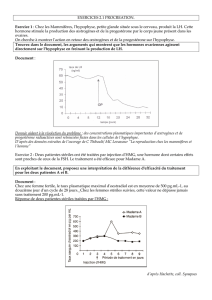
L'hormone de croissance - (HG ou somatotropine)
Sa concentration est importante le matin puis elle diminue en cours de journée. C'est une protéine
de 187 acides aminés d'une masse de 22124 daltons (22kDa). Elle est sécrétée par l'hypophyse
antérieure et stimulée par la somato-libérine hypothalamique(= GH-RH). Sa sécrétion augmente
lors de l'effort, lorsqu'il y a diminution de glucose dans le sang (hypoglycémie), elle est inhibée par
la Somatostatine.
L'hormone de croissance agit sur de nombreux organes-cibles, le Muscle, le Conjonctif. Elle agit
sur le foie en sécrétant des «somatomédines = IGF 1&2» ce qui agit sur la croissance du squelette.
Les somatomédines augmentent la captation des acides aminés et du glucose (elle stimule le
métabolisme des gucides) la synthèse des protéines et la dégradation des lipides, en synergie
obligatoire avec l'insuline. Elle maintient l'activité des cartilages de conjugaison, favorise la
86

synthèse du collagène (hydroxyprolinurie) et l'hydrolyse des triglycérides du tissu adipeux ce qui
entraine une fonte des tissus adipeux.
Un déficit en hormone de croissance entraine un nanisme hypophysaire, il y a donc eu recherche de
traitement et problématique judiciaire.
En France, la société France hypophyse récupérait l'hypophyse sur les cadavres afin de faire de
l'hormone de croissance. Mais il y a eu de l'excès car le profit était très grand --> maladies de
Creyzfelt Jacob.
Kuru : maladie dans les tribus qui pratique le cannibalisme, on constate qu'il y a beaucoup de
démence chez les jeunes gens dans ces pays-là.
Encéphalopathie Spongiforme Bovine : on donne des protéines animales à des vaches qui
normalement sont herbivores. On a une protéine qui est mal formée et qui transforme les protéines
qui lui sont proches, c'est comme cela que la maladie se propage sans virus ni bactérie.
Excès d'hormone de croissance (GH) --> Acromégalie. Cet excès peut provenir d'une tumeur sur
l'hypophyse. Soit un adénome (bénin car ne s'étend pas) ou un carcinome (tumeur qui peut faire des
métastases). L'excès d'hormone provoque un surdéveloppement de la mâchoire ainsi que des mains.
Maintenant, on peut enlever la tumeur via le palais.
Thyroïde : La plus volumineuse glande endocrine
Cette petite glande pèse environ 30g. Elle est constituée de deux lobes de 5 cm de long.
Production d’hormones thyroïdiennes (T3 et T4 car 3 ou 4 motifs d'iode)
Iodination de la thyroglobuline (660 kDa) (différence thyroglobuline et tyrosine??). La tyrosine et
l'iode permettent la production de monoiodotyrosine et de diiodotyrosine qui réagissent entre eux
pour donner la triiodothyronine (T3) et la tétraiodothyronine ou thyroxine (T4) qui contiennent
deux cycles de carbone. T4 est actif alors que T3 constitue la réserve.
L'iodination et le stockage de ces hormones se font dans la colloïde. En cas de besoin, la colloïde
contenant la thyroglobuline iodinée fera l'objet d'une pinocytose par le thyrocite. Cette vésicule de
pinocytose va fusionner avec des vésicules du compartiment lysosomial et une digestion intra-
cellulaire de la colloïde va libérer les hormones T3 et T4 qui vont être libérée dans l'espace
87

interstitiel du côté basolatéral.
Les hormones sont véhiculées dans le sang par des protéines associées telles que la TBG et
l’albumine.
Apport d’iode 100 à 300 μg/jour (Belgique ± 50 μg/j). Un manque d'iode implique une diminution
du QI.
Dans la thyroïde, les cellules sont assemblées en follicules, contrairement à la parathyroïde.
Les Thyrocytes
Chaque lobe thyroïdien est composé de nombreux follicules qui sont des petites sphères creuses
dont les parois sont faites de thyrocytes (cellules épithéliale cubique). La fonction des thyrocytes
est la synthèse et l'iodination de la thyroglobuline ainsi que la synthèse des hormones thyroïdiennes.
Il comporte un REG et un appareil de Golgi développé. Les vacuoles cytoplasmiques (apex)
permettent le transport ou l'endocytose de la colloïde. Ils comprortent des microvillosités et des
pseudopodes.
Les Hormones Thyroïdiennes T3 et T4
La fonction des ces hormones est le développement du SNC et du système reproducteur et
l'activation du métabolisme énergétique (contrôle et régulation) : augmentation de la consommation
d'O2, thermorégulation (mitochondries), tissus cible : muscle, cœur, foie, rein,
Elles sont produites par protéolyse de la thyroglobuline avec une boucle de rétro-contrôle
Régulation
L'hypothalamus sécrète du TRH (Hormone de libération de la Thyrotropine) vers l'hypophyse.
L'hypophyse sécrète du TSH (Thyrotropine Hypophysaire) vers la thyroïde.
La thyroïde sécrète T3 et T4. Lorsqu'il n'y a pas assez de T3 et T4, un signal est envoyé à
l'hypophyse pour qu'elle sécrète du TSH. S'il y en a trop, un feedback est envoyé à l'hypophyse pour
diminuer la sécrétion du TSH.
Hypothyroïdie - Goitre
Étiologie : carence iodée, insuffisance hypophysaire et donc manque de TSH ou de TRH
Signes Cliniques : ralentissement du métabolisme, fatigue, obésité, T° Corporelle basse. Chez les
enfants qui ont une carence en iode, on peut avoir un développement déficitaire du SNC et donc un
crétinisme.
Hyperthyroïdie
Étiologie : l'hyperthyroïdie provient d'une hyper-stimulation (hyperplasie): adénome (tumeur
bénigne touchant une glande) hypophysaire (TSH), immunoglobulines (protéine jouant un rôle
essentiel dans la défense de l'organisme) stimulantes (= maladie de Base dow) ou d'un iatrogène
(incident suite à une prise de médicament) : Administration de T3-T4.
Signes cliniques : tremblement, augmentation du rythme cardiaque, fonte des muscles et des
graisses., augmentation de la température, sueur.
88

Parathyroïdes et Calcitonine
Au nombre de quatre, les parathyroïde reposent contre la paroi postérieur de la thyroïde.
Fonction : Régulation de la concentration en ion Ca++, celle-ci est faite par stimuli humoral. Une
des hormones augmentent la concentration de calcium dans le sang et l'autre la diminue.
Le calcium dans le sang provoque des troubles psychologiques.
Équilibre : 2,5 mmol/l
Baisse de la concentration en Ca --> libération de parathormone (PTH : protéine constituée de 84
AAs) par les glandes parathyroïdes (toute petite partie attachée à la glande tyroïde : les cellules sont
différentes, il n'y a pas de follicule) --> dégradation de la matrice osseuse par les ostéoclastes et
libération du Ca dans le sang
Augmentation de la concentration en Ca --> les cellules claires thyroïdienne produisent de la
calcitonine (Hormone polypeptidique de 32 acides aminés, produite par les cellules parafolliculaires
C de la glande thyroïde) --> augmentation de la calcification des os --> diminution de la
concentration de Ca dans le sang.
Les reins participent à cette boucle en récupérant une partie du calcium.
Manifestations cliniques d’une hypercalcémie
Troubles neurologiques: léthargie, confusion, perte d'appétit, anorexie
Troubles psychiatriques: dépression, hallucinations etc…
Le Pancréas
Le pancréas est une glande digestive liée au duodénum relativement mobile et orientée vers la
gauche. Ses sécrétions sont majoritairement exocrines (amyglase, lipase, trypsinogène,
chymotrypinogène) mais aussi sécrétions endocrines ( Îlots de Langerhans)
Les sécrétions endocrine sont l'insuline (cellule β) (qui permet de faire baisser le taux de sucre dans
le sang) et Glucagon (cellules α) (qui permet de faire augmenter le taux de sucre dans le sang), à
deux elles permettent donc la régulation de la glycémie.
Équilibre : glycémie normale : 3, 9 à 6,1 mmol/l
Stimulus : diminution de la glycémie par exemple après avoir sauté un repas. Si la glycémie est
faible --> activation des cellules pancréatiques qui sécrètent le glucagon, libération de glucagon
dans le sang, cible : foie --> Le foie dégrade les réserves de glucogène et libère du glucose dans le
sang --> augmentation de la glycémie ce qui entraine le retour de la glycémie à une valeur de
référence, diminution du stimulus qui entraine la sécrétion de glucagon
Stimulus : augmentation de la glycémie par exemple après avoir mangé 4 beignets à la confiture. Si
la glycémie est élevée --> activation des cellules pancréatiques qui sécrètent l'insuline, libération
d'insuline dans le sang --> le foie absorbe le glucose et l'emmagasine sous forme de glucogène et
augmentation de l'absorption du glucose dans la plupart des cellules --> diminution de la glycémie
ce qui entraine le retour de la glycémie à une valeur de référence, diminution du stimulus qui
entraine la sécrétion d'insuline.
Une autre sécrétion endocrine est la stomatostatine (cellule δ) qui est l'hormone de contrôle entre
l'insuline et le glucagon (inhibiteur) et aussi l'inhibiteur de la sécrétion exocrine.
La sécrétion exocrine se fait par l'intermédiaire des cellules exocrines. Elle est à l'origine du suc
89
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%