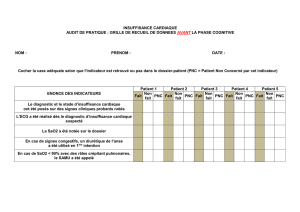
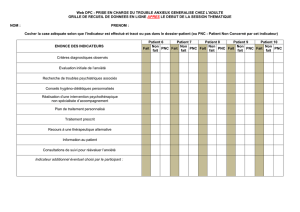
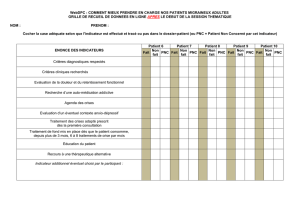
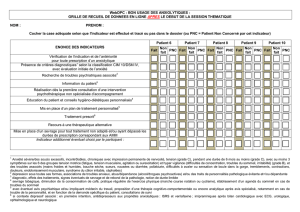
Pratiques non conventionnelles et articulation des soins en

Sciences Sociales et Santé, Vol. 33, n° 4, décembre 2015
Pratiques non conventionnelles
et articulation des soins
en cancérologie.
Le rôle actif des patients
Myriam Joël*, Vincent Rubio**
Résumé. À partir d’une enquête qualitative menée auprès de 50 patients
pris en charge dans deux centres de lutte contre le cancer en France, les
auteurs s’interrogent sur le recours des patients aux pratiques non
conventionnelles. Ils montrent que ce type de recours renseigne sur le
travail d’articulation à l’œuvre en cancérologie, et mettent en évidence le
rôle actif des patients. Les résultats présentés invitent ainsi à penser en
termes d’empowerment l’expérience du cancer et le parcours thérapeu-
tique que celle-ci implique.
Mots-clés: articulation, cancer, empowerment, patients, pratiques non
conventionnelles.
doi: 10.1684/sss.2015.0405
*Myriam Joël, sociologue, Institut national d’études démographiques, 133, boulevard
Davout, 75020 Paris, France; [email protected]
**Vincent Rubio, sociologue, GDR Lasco/Sophiapol (EA3932), Université Paris-
Ouest Nanterre, 200, avenue de la République, 92001 Nanterre Cedex, France;
rubiovincent@hotmail.com

74 MYRIAM JOËL, VINCENT RUBIO
L’étude CORSAC et les pratiques non conventionnelles
en cancérologie
Les données sur lesquelles s’appuie cet article sont issues d’une
étude pluridisciplinaire qualitative menée en France dans deux Centres de
lutte contre le cancer (CLCC) entre 2011 et 2013. Il s’agit de l’étude
CORSAC (Coordination des soins ambulatoires pendant la phase théra-
peutique aiguë du cancer), financée pour deux ans par l’Institut national
du cancer. L’équipe de chercheurs — trois sociologues, une anthropo-
logue, une psychologue et un médecin généraliste (1) — a rencontré
50patients atteints d’un des quatre cancers les plus fréquents en France en
2012 (sein, côlon, poumon et prostate) et pris en charge en hôpital de jour
(HDJ). L’étude CORSAC portait sur la perception que les patients avaient
des pratiques médicales au sein de ce service, et plus précisément sur leur
perception de la coordination des soins ambulatoires, ceux-ci impliquant
de nombreux allers et retours entre le domicile et l’hôpital pour le patient
(et souvent pour ses proches), et une multiplication des intervenants.
Parmi les patients recrutés, 35 l’ont été dans le premier centre en
région parisienne et 15 dans le second dans le Sud de la France. Une sur-
représentation des femmes caractérise cet « échantillon » (sexe ratio :
1,38). Elles étaient plus jeunesque les hommes (âge moyen de 56,6 ans
contre 68,2 ans). Dans ce contexte, il n’est pas étonnant de trouver une
nette sur-représentation des cancers du sein parmi les personnes rencon-
trées. Vingt femmes souffraient de cette pathologie contre 9 patients
atteints d’un cancer bronchique, 14 d’un cancer colorectal et 7 d’un cancer
de la prostate. Plus de la moitié des individus souffrait de pathologies
préexistantes (diabète, hypertension artérielle, etc.) et 20 ont affirmé que
leur médecin traitant avait participé à la découverte de leur tumeur.
Sur le plan sociodémographique, la majorité des patients était issue
de catégories sociales moyennes et supérieures. Deux hypothèses peuvent
être formulées. La première est celle d’un biais de recrutement : les
patients de catégorie sociale plus élevée seraient susceptibles d’avoir été
«sélectionnés» par le personnel soignant chargé du recrutement. Il est
également envisageable que ces patients ont témoigné davantage d’intérêt
pour l’étude que les patients de catégories populaires. La seconde hypo-
thèse est que les CLCC recrutent majoritairement dans leur file active les
patients appartenant aux catégories supérieures.
(1) La dimension pluridisciplinaire de l’équipe n’apparaîtra pas dans ces lignes, les
deux auteurs de l’article étant sociologues.

PRATIQUES NON CONVENTIONNELLES EN CANCÉROLOGIE 75
Les enquêtés ont été rencontrés soit à leur domicile, soit en CLCC,
ce qui a permis de réaliser des observations (salle d’attente de l’HDJ,
chambres de soins, plateau de consultations ou cafétéria). Il nous a été
possible d’assister à l’accueil des patients en HDJ et d’y observer, non
seulement les interactions entre patients, mais également leur prise en
charge par le personnel (aides-soignants et infirmiers): connaissance par
les patients du service et de ses règles de fonctionnement, stratégies de
« contournement » ou d’arrangement, modalités d’interrogatoire du
patient à propos du déroulement de son traitement hors hôpital, échanges
d’informations avec le personnel médical, etc.
Cinquante premiers entretiens ont été réalisés, d’une durée moyenne
d’une heure et demie (entre 20 minutes et 3h35), puis 16 seconds entre-
tiens ont été menés, le plus souvent à la fin ou à l’issue des traitements
suivis au CLCC afin de favoriser une réflexion rétrospective. Au total,
78heures d’enregistrements ont été retranscrites. Dans le cadre de cette
étude, une attention particulière a été portée aux pratiques de santé ne rele-
vant pas de la sphère biomédicale.
On sait, en effet, que les personnes atteintes de cancer ont couram-
ment recours à ce type de pratiques. Une revue de la littérature internatio-
nale récente indique que, en moyenne, 40 % des patients atteints de cancer
y ont recours (Horneber et al., 2012) contre 31,4 % en 1998 (Ernst et
Cassileth, 1998). C’est donc un phénomène apparemment en plein déve-
loppement dont il est question ici (2). Les États-Unis apparaissent comme
la zone géographique où ces pratiques sont les plus fréquentes (50 %), à
l’inverse des Pays-Bas (22 %). Concernant l’Europe, l’étude de
Molassiotis et al. (2005) — à laquelle la France n’avait pas participé — a
établi la proportion de 35,9 % de patients utilisateurs avec, là encore, des
écarts importants entre pays. Il faut toutefois souligner que les résultats
sont extrêmement variables d’une étude à l’autre, la prévalence allant de
7% (Eidinger et Schapira, 1984) à 88 % (Dy et al., 2004) (3).
En France, plusieurs enquêtes ont tenté de combler le manque de
données sur le sujet depuis le travail pionnier de Schraub et Hélary (1991).
La proportion de patients utilisateurs diffère sensiblement selon les
(2) L’examen de ces revues de littérature permet toutefois de relever une constante :
l’extrême diversité des pratiques observées par les études sur le sujet et l’absence
d’une définition commune qui fasse autorité. L’analyse de l’évolution du recours aux
pratiques ne relevant pas de la sphère biomédicale dans le champ du cancer — en l’oc-
currence son apparent accroissement — doit donc être menée avec prudence.
(3) Il serait alors utile de mettre en lien ces données avec les spécificités locales des
systèmes de santé.

76 MYRIAM JOËL, VINCENT RUBIO
études. Si la recherche de Simon et al. (2007) en mentionne 28 %, celle
de Träger-Maury et al. (2007) en identifie 34 %, celle de Morandini
(2010) 40 % et celle de Rodrigues (2010) 60 %. Ces dissemblances — que
l’on retrouve donc au niveau national comme à l’échelle internationale —
peuvent probablement s’expliquer par des différences dans la méthodo-
logie et la population enquêtée. Pour ce qui est de la France, si l’écart
s’avère conséquent entre les 28 % indiqués par Simon et les 60 % avancés
par Rodrigues, le constat d’une prégnance du recours à ce type de traite-
ments chez les patients atteints de cancer demeure néanmoins solide.
Outre la proportion de patients utilisateurs, la question des détermi-
nants sociodémographiques a été investiguée. L’essentiel des publications
biomédicales s’accorde sur la sur-représentation des femmes, jeunes et de
niveau d’éducation élevé (Richardson et al., 2000 ; Truant et al., 2013) et
met en évidence un stade avancé de la maladie (Gerson-Cwilich et al.,
2007 ; Molassiotis et al., 2005). Pour autant, des études récentes ont
montré que ces recours sont importants chez les hommes (Klafke et al,
2012; Micke et al, 2010). La question de l’influence du sexe des patients
ne semble donc pas encore tranchée. La littérature française fait écho à ces
incertitudes. Si Simon retrouve bien une corrélation entre sexe, âge et
recours à ces pratiques, Träger-Maury n’identifie pour sa part aucun profil
type. Une fois encore, des différences de méthode, de population, mais
également de définition de ces recours peuvent en partie expliquer ces
disparités.
À partir des résultats de l’étude CORSAC, le présent article souhaite
contribuer à l’amélioration des connaissances relatives à ce type de
recours par les personnes prises en charge par l’institution médicale dans
le cadre d’une pathologie cancéreuse. Comment peut-il être articulé aux
traitements biomédicaux ? Quel rôle y tiennent les patients et leurs
proches ? Dans quelle mesure l’oncologue référent en est-il informé et, le
cas échéant, les intègre-t-il à la prise en charge ? L’attention sera focalisée
ici sur le point de vue des patients. À cet égard, deux précisions s’impo-
sent. La première concerne la terminologie. Si le monde anglo-saxon a
retenu l’expression de Complementary and Alternative Medicine, nous lui
préférons celui de pratiques non conventionnelles (PNC). Les discours des
patients rencontrés s’y réfèrent effectivement en miroir des traitements
biomédicaux proposés par la cancérologie moderne (chirurgie, chimio-
thérapie, radiothérapie, hormonothérapie, etc.). Les CLCC proposent bien
une large palette de soins différents des médecines et des traitements
conventionnels (sophrologie, mésothérapie, etc.), mais, ce que montrent
les entretiens, c’est que les patients ignorent largement leur existence et
les considèrent de ce fait comme non intégrés à l’offre de soins des

PRATIQUES NON CONVENTIONNELLES EN CANCÉROLOGIE 77
CLCC(4). Entendu au sens d’un «ensemble hétéroclite de pratiques dont
la seule convergence est de proposer des conceptions et des pratiques
différentes des médecines et des recours conventionnels » (Cohen et al.,
2010: 5), le terme de PNC permet de mettre en lumière l’absence d’inté-
gration de ce type de recours au système de santé prédominant, ainsi que
son aspect non formel et non institué qui le distingue de la médecine clas-
sique (Hélary, 1990; Jütte et al., 1998). Nous éviterons ainsi les écueils
de définitions a priori réduisant d’emblée le champ des possibles et nous
nous évertuerons en l’espèce à penser ensemble, plutôt qu’à les opposer,
traitements biomédicaux conventionnels et PNC.
La seconde remarque concerne le type de travail effectué par les
patients en vue de lier et de mettre en cohérence leur recours aux PNC et
leurs traitements biomédicaux. Les analyses de Strauss (1992) s’avèrent
utiles pour caractériser ce travail car ce dont il est question renvoie au
concept de « trajectoire de maladie » et plus précisément à celui de
«travail d’articulation » légués par le sociologue américain. La trajec-
toire de maladie intègre non seulement le déroulement physiologique de
l’affection chez un patient, mais également l’ensemble du travail et l’or-
ganisation du travail déployé pour y faire face. Dans cette perspective
apparaît ce que Strauss nomme le travail d’articulation, c’est-à-dire l’arti-
culation des tâches respectives de chaque intervenant dans le travail de
gestion de la trajectoire de maladie, intervenants parmi lesquels figure le
patient. Or, notre attention se porte sur le rôle occupé par ce dernier et sur
le travail qu’il met en œuvre pour lier ses différents recours, ceux-ci
pouvant relever d’objectifs différents avec lesquels il doit composer pour
conserver une certaine cohérence. Dans cette perspective, l’analyse ne
peut faire l’économie d’une approche interactionniste: négociation, résis-
tance, compliance et dissimulation apparaissent comme autant d’alterna-
tives mobilisées par le patient pour organiser ce travail au sein des CLCC.
La dimension de la temporalité s’est alors avérée capitale pour deux
raisons. D’une part, le travail d’articulation varie tout au long de la
maladie. D’autre part, durant la période de traitement du cancer, ce travail
s’avère lié à un travail du même ordre inscrit dans la temporalité élargie
que constitue le parcours biographique. Dans la lignée des analyses de
Ménoret (1999), la question de l’articulation entre PNC et traitements
biomédicaux gagne donc à être appréhendée au prisme de la temporalité
de la maladie et de la macro-temporalité de la biographie. Il en découle
(4) Cette ignorance et/ou cette forme d’invisibilité des PNC au sein des CLCC ne
manque pas d’interroger. Elles exigeraient à elles seules un travail spécifique, mais
nous ne les traiterons toutefois qu’indirectement en les considérant comme un donné.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
1
/
25
100%