Dossier Guide AMP

www.pma-fc.fr
D
O
S
S
I
E
R
G
U
I
D
E
EURO-QUALITY SYSTEM
ISO 9001


SOMMAIRE
page
Présentation du Centre de PMA
de la Polyclinique de Franche-Comté ................................................2
La procréation naturelle ...................................................................3
Formalités à remplir lors de l'entretien avec
la sage-femme et le biologiste ..........................................................5
Annexe 1 : Informations relatives à la congélation
et la cryoconservation des embryons .................................................6
Annexe 2 : Registre national des FIV :
Note d'information à l'attention des couples .......................................7
Les différentes techniques de PMA
I. L'insémination artificielle intraconjugale : IAC ..............................8
II. Les fécondations in vitro .........................................................9
III. Le transfert d'embryons après décongélation ............................15
Informations sur les risques encourus .....................................16
Informations sur virus ZIKA et PMA…………..……...………………..........17
Informations sur les possibilités d’accompagnement………………..........18
Informations sur les possibilités d'adoption ….................................19
Lexique ...........................................................................................20
EURO-QUALITY SYSTEM
ISO 9001

2
Centre d’Assistance Médicale à la Procréation de la
Polyclinique de Franche-Comté
Etablissement de soins : Polyclinique de Franche-Comté 03 81 41 81 41
4, rue Rodin
25000 BESANCON
Gynécologues
Secrétariat de Gynécologie 03 81 41 14 00
Dr Raphaël GUEDJ
Dr David LELLOUCHE
Dr Véronique SENECLAUZE-SEGUIN
Dr Sophie GIROD (jeudi matin)
Urgence gynécologique 24h/24 03 81 41 81 41
Laboratoire de PMA (Laboratoire CBM25 Planoise PFC) 03 81 41 80 10
Biologistes
Philippe DUPONT
Arnaud ROUSSET
Technicienne cadre
Brigitte LAITHIER
Technicien - Correspondant qualité
Caroline DUMAND
Sage-femme Responsable Dossier Administratif PMA : 03.81.52.35.69
Catherine ZEHAR
Anesthésistes Maternité : 03.81.41.87.11
Urologues : 03.81.41.81.81
Dr François DEBIERE
Dr Julie PASTORI
Dr Xavier PALMERO
Diététiciennes : 03.81.41.87.10
Soutien Psychologique et Analyse Psychanalytique 03 81 47 68 80
Joëlle DESJARDINS-SIMON
22, rue Bertrand 25000 BESANCON
Sophrologue : 07.81.81.00.19
Sandra UBBIALI

3
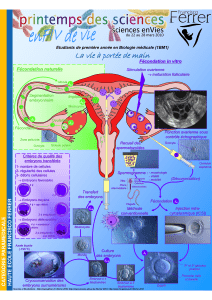
LA PROCREATION NATURELLE :
rappel sur les conditions physiologiques nécessaires à la survenue
d'une grossesse
La fécondation résulte de la rencontre dans la trompe de deux cellules : l’une issue
de la femme, l’ovocyte* ou ovule* ; l’autre issue de l’homme, le spermatozoïde*. De
la fécondation de l’ovocyte par le spermatozoïde résulte un œuf ou embryon. Celui-ci
se nidera dans la paroi de la cavité utérine une semaine plus tard.
Fécondation et nidation* nécessitent certaines conditions :
Chez l’homme :
Les testicules* doivent produire une quantité suffisante de spermatozoïdes normaux.
Les spermatozoïdes* doivent cheminer dans les voies génitales masculines où ils
achèvent leur maturation et acquièrent leur mobilité.
www.pma-fc.fr
vidéo disponible sur
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%