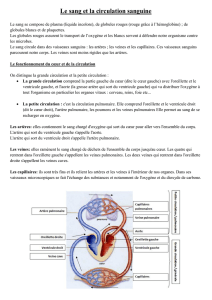
cours 11 physiopathologie de la circulation peripherique i

1
Année universitaire 2014-2015
COURS 11
PHYSIOPATHOLOGIE DE LA CIRCULATION PERIPHERIQUE
PLAN DU COURS:
I. PHYSIOPATHOLOGIE DE LA CIRCULATION ARTERIELLE
II. PHYSIOPATHOLOGIE DE LA CIRCULATION VEINEUSES
I. PHYSIOPATHOLOGIE DE LA CIRCULATION ARTERIELLE
Les maladies vasculaires périphériques représentent la réduction du flux sanguin dans
les artères périphériques (artères, autres que les artères coronaires considérés comme
des artères centrales) à la suite des processus pathologiques qui peuvent se produire
isolément ou en combinaisons diverses, et peuvent être regroupées en 3 catégories:
Des changements structuraux de la paroi artérielle, dégénératives ou secondaires à une
infection/inflammation qui conduisant à une dilatation, un anévrisme, dissection ou
rupture
Le rétrécissement de la lumière vasculaire par l'athérosclérose, la thrombose,
l'inflammation chronique
La réponse excessive aux facteurs vasoconstricteurs (le vasospasme)
A. LES MALADIES DE L'AORTE
a) L’anévrisme de L’AORTE
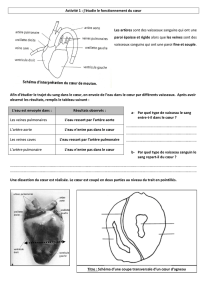
Définition: dilatation localisée de la paroi du vaisseau, une fois et demie supérieure à la
taille normale. Anévrisme de l'aorte doit être différenciée de l'ectasie aortique et de
pseudo anévrisme (Figure 1) :
L’ectasie aortique: dilatation anormale, diffuse de la paroi aortique, mais avec une
augmentation moins importante de la lumière, qui se développe chez les personnes
âgées et se produit à cause de la:
fragmentation des fibres élastiques
diminution du nombre de cellules musculaires lisses
réduction de la quantité des muco-polysaccharides acides dans la paroi vasculaire
Le pseudo-anévrisme ou l’anévrisme "false": dilatation anormale et localisée de la
paroi aortique, causée par une rupture de l'intima et des médias, qui permet une
accumulation du sang dans l'adventice comme un hématome ou thrombus organisé
péri vasculaire.
Observation!
Pseudo anévrisme se développe dans la lésion vasculaire provoquée par une infection, un
traumatisme ou, plus souvent, par ponction de l'aorte au cours d’une procédure chirurgicale
ou cathétérisme cardiaque.
DEPARTEMENT III – SCIENCES FONCTIONNELLES
Discipline de PHYSIOPATHOLOGIE
Rue Tudor Vladimirescu, no. 14
300173 Timioara,
Tel/Fax: +40 256 493085

2
Localisation:
aorte abdominale (le plus fréquent), il peut coexister avec l’anévrisme de l’artère
périphérique et cérébrale
aorte thoracique descendent
aorte thoracique ascendante (plus rare)
Classification des anévrismes vrais:
anévrisme fusiforme: dilatation symétrique qui intéresse la totalité de la
circonférence de l’aorte
anévrisme sacciforme: dilatation asymétrique qui intéresse partiellement la
circonférence de l’aorte
Figure 1. Anévrisme aortique: A anévrisme ”vrai”, B anévrisme ”faux”.
(Adaptation après Lilly et al., Pathophysiology of Heart Disease, 2011)
Etiopathogenèse :
Athérosclérose: provoque des anévrismes de l'aorte abdominale et l'aorte
thoracique descendante en présence de facteurs de risque tels que : le tabagisme,
l'hypertension, la dyslipidémie, le sexe masculin, un âge plus avancé. Anévrisme de
l'aorte ne se développe que lorsque le processus d'athérosclérose est associée à la/le:
prédisposition génétique: implique le polymorphisme des gènes impliqués dans
la régulation de la prolifération et la différenciation cellulaire
inflammation chronique locale: déterminé par une infiltration de cellules
inflammatoires dans la paroi de l'aorte et maintenu par les effets pro-
inflammatoires de l'angiotensine II
déséquilibre entre la synthèse et la dégradation des protéines de la matrice
extracellulaire: déterminé par l'activité enzymatique accrue des protéases
spécifiques (élastase, collagénase) et des métalloprotéinases dérivées des cellules
inflammatoires
Nécrose kystique de la media: est la cause d’anévrisme de l'aorte thoracique
ascendante
représente la dégénérescence et de la fragmentation des fibres élastiques,
l'accumulation de collagène et de matériel mucoïde au niveau de la media
se produit avec l'âge et est généralement associée à l'hypertension et les
anomalies génétiques du tissu conjonctif
Les infections de la paroi aortique:
infection par les salmonelles, les staphylocoques, les streptocoques
la tuberculose
la syphilis
infections fongiques
Artérites inflammatoires
artérite Takayasu

3
Les manifestations CLINIQUES:
l’anévrisme est généralement asymptomatique, il est découvert lors d'un examen
clinique ou d'un examen complémentaire
dans l'anévrisme abdominal, on peut palper une masse abdominale pulsatile,
expansive, indolore, avec souffle, latéralisé à gauche
Complications:
Rupture avec l’hémorragie intra abdominale
Le syndrome de fissuration (fréquent retropéritonéal)
La rupture aiguë (fréquent intrapéritonéal)
Compression :
duodénale (troubles du transit, des vomissements)
nerveuse (douleur radiculaire)
urinaire (colique néphrétique)
de la veine cave inférieure (l’œdème des jambes)
Embolie artérielle :
l’obstruction d'une artère proximale provoque une ischémie aiguë du membre
l'obstruction d'une artère distale provoque le syndrome "orteil bleu" („blue toe”)
b) La dissection AORTIQUE
Définition: le passage du sang dans la paroi aortique par une lésion de l'intima
vasculaire et sa propagation à travers de la media. La dissection aortique est classée
comme un syndrome aortique aigu.
Etiologie: toute condition qui interfère avec l'intégrité des composantes élastique ou
musculaire de la media arterielle prédispose à la dissection aortique, ex. :
L’hypertension artérielle: plus que 2/3 des patients atteints de dissection aortique
sont chroniquement hypertensives
La nécrose kystique des médias: est associée avec l'âge et le sexe (la dissection
aortique survient plus fréquemment chez les sujets de sexe masculin, âgés de 60 et
70 ans) et des défauts génétiques du tissu conjonctif (syndrome de Marfan, le
syndrome de Loeys-Dietz, le syndrome d'Ehlers-Danlos)
Le traumatisme aortique: se produit au cours des traumatismes thoraciques ou lors
des dommages accidentels de la paroi de l'aorte, le plus souvent au cours d’une
manœuvre intra-artérielle, (cathétérisme ou chirurgie cardiaque)
Pathogenèse : la dissection aortique peut se produire par 2 mécanismes impliquant la
lésion de l'intima vasculaire:
La lésion initiale permet au sang de pénétrer à travers l’intima et de se propager au
niveau de la media sous la pression sanguine
La lésion secondaire est la rupture du vasa vasorum qui provoque l'accumulation d'un
hématome au niveau de la media qui est ensuite vidé dans la lumière vasculaire par la
lésion de l’intima vasculaire
Classification:
a) En fonction de l'emplacement et de l'évolution (Fig.2)
Type A (2/3 des cas)
localisation proximale: affecte l’aorte thoracique ascendante (65% des cas) et
l'arc aortique (10% des cas)

4
évolution: catastrophique en raison de la possibilité d'extension aux artères
coronaires, carotides, l’anneau qui soutienne la valve aortique ou dans l’espace
péricardique
Type B (1/3 des cas)
localisation distal: affecte l'aorte thoracique descendante (20% des cas) et de
l'aorte abdominale (5% des cas)
évolution: défavorable en raison de la possibilité d'extension aux artères
splanchniques , rénale, iliaque, sous-clavière et brachiocéphalique, le médiastin
gauche ou l’espace pleural
b) En fonction de la durée de l'installation:
dissection aiguë: installé en moins de 2 semaines
dissection chronique: installé en plus de 2 semaines
Manifestations cliniques:
douleur intense, atroce situé au niveau du thorax antérieur dans le type A et inter
scapulaire dans le type B, qui se déplace avec la dissection aortique et peut irradier
n'importe où dans la poitrine ou l'abdomen
HTA par l’activation excessive du système sympatho-adrénergique en réponse à la
douleur et l’activation excessive du système RAA en raison d'une diminution du débit
sanguin rénal
Figure 2. Classification de dissection aortique selon l'emplacement.
(Adaptation après Lilly et al., Pathophysiology of Heart Disease, 2011)
Complications CATASTROPHALES:
La rupture du paroi de l'aorte (en pénétrant l'adventice)
dans l'espace pleural gauche hémothorax
dans espace péricardique tamponnade cardiaque
dans le médiastin hémo-médiastin
L’occlusion d’une des principales branches de l'aorte (via la propagation de
l'hématome à travers de la paroi vasculaire), ex :
artère coronarienne infarctus aigue du myocarde
artère carotide AVC ischémique
artère brachiocéphalique, sous-clavière ischémie aiguë des membres supérieurs
artère splanchnique infarctus viscéral
artère rénale insuffisance rénale aiguë
artère iliaque ischémie aiguë des membres inférieurs
Distorsion de l'anneau vasculaire aortique insuffisance de la valve aortique

5
B. LA MALADIE ARTERIELLE PERIPHERIQUE
Définition: la diminution du flux sanguin au niveau des artères périphériques par
l'athérosclérose, la tromboembolie ou par l’inflammation chronique (les syndromes
vasculitiques)
a) L’Artériopathie Chronique Obstructive des Membres Inférieurs (ACOMI) ou
L’Artériopathie Oblitérante des Membres Inférieurs (AOMI)
Définition: la sténose ou l’occlusion progressive des artères qui irriguent les membres
inférieurs (les artères iliaques, fémorales, poplitées et tibio-péronières) responsables d’une
ischémie d’aval dont la cause essentielle est l’athérosclérose ATS).
Etiologie:
Facteur principal : l’athérosclérose dans 90% des cas d’ACOMI, affectant les hommes
âgés de plus de 50 ans
Facteurs de risque: le tabagisme, le diabète, la dyslipidémie et l'hypertension
! Obs. : l’artériopathie diabétique est la plus fréquente et précoce, avec des lésions diffuses
et des troubles trophiques distales sévères
Figura 3. La limitation du flux sanguin au niveau de l’artère stenosé.
(Adaptation après http://www.mountsinai.org)
Pathogenèse: le déséquilibre offre-nécessaire d’O2 au niveau des muscles des membres
inférieurs se produit premièrement lors d’un l'effort physique et après, au repos.
Initialement, lors d'exercice les changements hémodynamiques se traduisent par
l’inefficacité des mécanismes vasodilatateurs de l'autorégulation de la circulation
musculaire qui est responsable pour les CRAMPES MUSCULAIRES et la
CLAUDICATION INTERMITTENTE (douleur à la marche):
altération du mécanisme ENDOTHELIALE due à la dysfonction endothéliale
du secteur proximale de la circulation musculaire, l'endothélium ne libère plus
des facteurs vasodilatateurs (NO, PGI2) pour assurer l’augmentation du flux
sanguin dans la circulation musculaire distale
l’altération du mécanisme METABOLIQUE due à la sténose artérielle du
secteur distale de la circulation musculaire, l'adénosine ne peut plus provoquer
une vasodilatation nécessaire à l’augmentation du flux sanguin musculaire
Ultérieurement, dans repos: le rétrécissement de la lumière est responsable pour la
diminution du flux sanguin qui se traduit par une ischémie musculaire qui
provoque:
la douleur ischémique de décubitus (souvent nocturne)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%