Pratique professionnelle et appareil locomoteur : le membre supérieur

Pratique
professionnelle
et
appareil
locomoteur
:
le
membre
supérieur
Claude
Pichonnaz
a
,
Florence
Nguyen
Huu
b
,
Adrien
Pallot
c
,
Benjamin
Bolla
d
,
Aurélie
Morichon
c
,
Joëlle
André-Vert
e
a
Haute
École
de
santé
de
Suisse
occidentale
(HES-SO),
filière
physiothérapie,
département
de
l'appareil
locomoteur,
CHU
Vaudois
(CHUV-UNIL),
avenue
de
Beaumont
21,
1011
Lausanne,
Suisse
b
Physiothérapie
de
Cornavin,
rue
de
Cornavin
11,
1201
Genève,
Suisse
c
Service
MPR,
hôpital
Simone-Veil,
95602
Eaubonne,
France
d
Cabinet
libéral,
PhysioMouv'Santé,
23,
rue
Vasco-de-Gama,
75015
Paris,
France
e
2,
avenue
du
Stade-de-France,
93218
La
Plaine
Saint-Denis,
France
La
richesse
du
congrès
de
la
WCPT,
c'est
aussi
de
faire
se
côtoyer
des
cher-
cheurs
menant
des
programmes
plu-
riannuels
de
recherche
en
laboratoire
financés
par
des
fonds
publics
et
des
cliniciens
qui
développent
des
études
de
recherche
clinique
en
prenant
soin
d'évaluer
par
un
suivi
prospectif
le
deve-
nir
des
patients
qu'ils
ont
eu
à
traiter.
Ce
sont
deux
modalités
de
l'exercice
de
la
recherche
absolument
complémen-
taires
pour
toute
profession
de
santé.
Des
études
sur
les
méthodes
d'analyse
du
mouvement
avec
un
smartphone
qui
remplacera
peut-être
prochainement
votre
bon
vieux
goniomètre,
aux
pro-
grammes
d'auto-rééducation
en
milieu
professionnel,
bonne
lecture
au
travers
de
ces
sessions
principalement
consa-
crées
aux
pathologies
de
l'épaule
et
du
coude.
&Validité
d'une
méthode
d'évaluation
simple
de
la
fonction
de
l'épaule
mesurée
avec
un
smartphone
Claude
Pichonnaz,
professeur
à
la
Haute
École
de
santé
vaudoise,
a
présenté
en
communication
orale,
complétée
par
une
communication
affichée,
les
travaux
qu'il
a
mené
en
collaboration
avec
ses
co-
auteurs
:
C.
Ancey,
H.
Jaccard
de
la
Haute
École
de
santé
de
Vaud,
C.
Duc
et
K.
Aminian
de
l'École
polytechnique
fédérale
de
Lausanne
(EPFL),
E.
Lécu-
reux,
A.
Farron
et
B.M.
Jolles
du
Centre
hospitalier
universitaire
vaudois
(CHUV-
UNIL)
et
N.
Gleeson,
de
l'Université
Queen
Margaret
à
Edimbourg.
Cette
étude
a
été
financée
par
le
Fonds
National
Suisse
de
la
Recherche
Scien-
tifique
–
DORE
135061
et
a
été
approu-
vée
par
la
Commission
cantonale
d'éthique
de
la
recherche
sur
l'être
humain
du
Canton
de
Vaud
(CER-VD)
205-10.
Introduction.
De
nombreux
question-
naires
de
la
fonction
de
l'épaule
existent,
mais
leurs
propriétés
métrologiques
sont
débattues.
Bien
que
l'évaluation
objective
à
l'aide
de
capteurs
inertiels
embarqués
puisse
constituer
une
alter-
native,
ils
sont
encore
rarement
utilisés
en
clinique.
Le
développement
et
la
vali-
dation
d'une
procédure
de
mesure
rapide
en
utilisant
un
smartphone
pour-
rait
faciliter
l'utilisation
de
l'analyse
ciné-
matique
de
l'épaule
en
clinique.
Dans
ce
but,
un
score
basé
sur
une
mesure
liée
à
la
puissance
(produit
de
l'accélération
par
la
vitesse
angulaire)
durant
deux
mouvements
basiques
(B-B
Score
:
main
dans
le
dos
+
main
au
plafond
comme
pour
changer
une
ampoule)
a
été
conçu
et
une
application
smart-
phone
a
été
développée.
De
précéden-
tes
recherches
ont
démontré
que
les
résultats
obtenus
avec
un
smartphone
sont
reproductibles
et
comparables
à
ceux
d'un
système
de
mesure
inertiel
embarqué.
Cependant,
une
validation
approfondie
est
encore
nécessaire
avant
le
transfert
en
clinique.
Objectif.
Cette
étude
vise
à
évaluer
les
qualités
métrologiques
du
B-B
Score
mesuré
avec
un
smartphone.
Méthode.
Quatre-vingt-huit
patients
(37
hommes,
51
femmes,
âge
51,5
18,3
ans,
89,8
%
droitiers,
53,4
%
atteints
du
côté
dominant,
20
souffrant
d'un
problème
de
la
coiffe
des
rotateurs,
22
d'une
capsulite
rétractile,
23
d'une
fracture,
23
d'une
instabilité
gléno-
humérale)
et
20
participants
sains
(10
hommes
et
10
femmes,
âge
28,2
6,2
ans,
90
%
droitiers)
ont
été
inclus.
Le
B-B
score
a
été
mesuré
deux
fois
à
6
mois
d'intervalle
à
l'aide
d'un
smart-
phone
(iPod
®
)
fixé
par
un
brassard
4
cm
au-dessus
de
l'olécrâne.
Les
mouve-
ments
ont
été
réalisés
dans
l'amplitude
non
douloureuse
à
la
vitesse
spontanée
du
participant.
Les
Quick
Disabilities
of
the
Arm
and
Shoulder
Score
(Quick-
DASH),
Simple
Shoulder
Test
(SST),
Western
Ontario
Shoulder
Instability
Index
(WOSI)
et
score
de
Constant
ont
aussi
été
remplis.
La
moyenne
et
l'écart-type
ont
été
cal-
culés
pour
tous
les
résultats.
Le
niveau
de
significativité
(p
<
0,05)
a
été
testé
pour
la
différence
entre
les
groupes
(Mann-Whitney)
et
la
différence
entre
les
mesures
dans
le
temps
(Wilcoxon).
Les
corrélations
de
Spearman
ont
été
calculées
pour
la
relation
entre
le
B-B
Score
et
les
questionnaires.
La
sensibi-
lité
au
changement
d'état
du
patient
a
été
calculée
à
l'aide
du
d
de
Cohen.
La
différence
minimale
cliniquement
signi-
ficative
(DMCS)
et
l'état
symptomatique
acceptable
(ESA)
ont
été
déterminés
en
utilisant
la
méthode
du
questionnaire
ancré.
Résultats.
Le
B-B
Score
moyen
était
62,1
23,4
à
la
mesure
initiale
et
81,1
19,1
à
6
mois
pour
les
patients.
Cette
différence
était
significative.
Le
B-
B
score
était
94,1
11,1
à
la
mesure
initiale
et
96,3
8,3
à
6
mois
pour
les
participants
sains
(p
=
0,26).
La
diffé-
rence
entre
les
groupes
de
patients
et
Auteur
correspondant
:
J.
André-Vert
2,
avenue
du
Stade-de-France,
93218
La
Plaine
Saint-Denis,
France.
Adresse
e-mail
:
Kinesither
Rev
2015;15(166):28–34
Congrès
de
la
WCPT
2015
28
http://dx.doi.org/10.1016/j.kine.2015.07.008

le
groupe
témoin
était
significative
pour
chaque
pathologie,
sauf
en
cas
d'insta-
bilité
(p
=
0,33).
La
valeur
absolue
de
la
corrélation
avec
les
questionnaires
clini-
ques
s'étendait
de
0,52
à
0,85.
Le
d
de
Cohen
était
0,93.
Seul
le
score
relatif
de
Constant
présentait
un
d
de
Cohen
plus
élevé
(0,97).
La
DMCS
était
25,2
et
l'ESA
77,6.
Conclusion.
Le
B-B
score
discriminait
correctement
le
groupe
de
patients
du
groupe
témoin,
sauf
en
cas
d'instabilité
gléno-humérale.
Le
score
était
stable
dans
le
temps
dans
le
groupe
témoin
et
évoluait
dans
le
groupe
de
patients.
Les
corrélations
avec
les
questionnaires
démontraient
que
le
B-B
score
est
valide
pour
l'évaluation
de
la
fonction
de
l'épaule.
La
sensibilité
au
changement
d'état
du
patient
du
B-B
score
soutenait
la
comparaison
avec
les
questionnaires.
La
détermination
de
la
DMCS
et
de
l'ESA
a
produit
une
information
utile
pour
l'interprétation
des
résultats.
Implications.
Le
B-B
Score,
mesuré
avec
un
smartphone,
peut
être
consi-
déré
comme
une
méthode
d'évaluation
valide
de
la
fonction
de
l'épaule
du
fait
de
ses
propriétés
de
mesure
et
de
sa
faisabilité.
Il
peut
être
utilisé
pour
éva-
luer
la
fonction
de
l'épaule
en
cas
de
problème
de
la
coiffe
des
rotateurs,
de
fracture
de
l'humérus
et
de
capsulite
rétractile.
&La
rééducation
est-elle
efficace
dans
les
ruptures
massives
de
la
coiffe
des
rotateurs
?
Florence
Nguyen
Huu,
physiothéra-
peute
exerçant
en
Suisse,
a
présenté
sous
forme
de
poster
une
étude
clinique
réalisée
avec
les
médecins
Philippe
Col-
lin
et
Alexandre
Lädermann
et
Solen
Gain,
physiothérapeute.
Cette
étude,
prospective
longitudinale
auprès
de
patients
avec
ruptures
de
coiffe
des
rota-
teurs,
a
été
publiée
en
2015
[1].
Introduction.
Les
ruptures
de
la
coiffe
des
rotateurs
sont
fréquentes
;
on
parle
de
rupture
large
ou
massive
lorsque
plu-
sieurs
tendons
sont
atteints.
Le
retentis-
sement
de
ces
lésions
sur
les
mobilités
dépend
de
leur
localisation
[2].
En
cas
d'épaule
pseudo-paralytique
irréparable
de
façon
arthroscopique,
l'orthopédiste
doit
choisir
entre
proposer
la
mise
en
place
d'une
prothèse
inversée
ou
la
prescription
d'une
rééducation
spéci-
fique.
Il
n'y
a
pas
de
consensus,
quant
à
la
prise
en
charge
des
épaules
pseudo-paralytiques,
sur
les
modalités
du
traitement
conservateur,
notamment
sur
les
indications,
la
méthode
et
la
durée
de
la
rééducation.
Cette
étude
est
donc
d'observer
les
résultats
d'un
protocole
établi
sur
la
récupération
des
mobilités
en
cas
de
ruptures
massives
de
la
coiffe
des
rotateurs,
dans
la
mesure
où
seules
de
rares
études
ont
été
publiées
[3].
Méthode.
Nous
avons
inclus
47
patients,
âge
moyen
de
67
ans,
entre
2007
et
2011.
Les
critères
d'inclusion
sont
une
rupture
d'au
moins
2
tendons
de
la
coiffe
des
rotateurs,
une
infiltration
graisseuse
selon
Goutallier
de
stade
3
ou
4
en
regard
des
tendons
rompus
prouvant
une
unité
musculo-tendineuse
non
fonctionnelle,
une
épaule
pseudo-
paralytique,
des
douleurs
en
deçà
de
4
sur
une
échelle
visuelle.
Afin
de
comparer
les
résultats
de
la
rééducation
selon
le
type
de
lésion,
nous
avons
séparé
la
coiffe
des
rotateurs
en
5
tendons
en
divisant
le
subscapulaire
(SSC)
en
2
(partie
haute
du
SSC
et
SSC
minor)
[4]
et
classé
les
patients
en
5
groupes
lésionnels
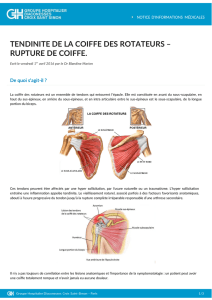
(Fig.
1)
:
type
A
:
rupture
incomplète
antéro-
supérieure
(supra-épineux
et
SSCsup)
;
type
B
:
rupture
complète
antéro-
supérieure
(supra-épineux
et
SSC)
;
type
C
:
rupture
antéro-postérieure
(SSCsup,
supra-épineux
et
infra-
épineux)
;
type
D
:
rupture
postéro-supérieure
(supra-épineux
et
infra-épineux)
;
type
E
:
rupture
complète
postéro-
supérieure
(supra-épineux,
infra-épi-
neux
et
petit
rond).
Nous
avons
proposé
un
programme
de
rééducation
en
cinq
points,
identique
pour
chaque
groupe
lésionnel
:
diminuer
les
douleurs
et
les
tensions
musculaires
des
régions
scapulaire
et
cervicale
afin
de
retrouver
une
mobi-
lité
scapulo-thoracique.
Les
muscles
concernés
sont
le
petit
pectoral,
la
partie
supérieure
du
trapèze
et
l'élé-
vateur
de
l'omoplate
;
corriger
les
décentrages
de
la
tête
humérale
(supérieur,
antérieur
et
en
rotation)
;
corriger
ou
prévenir
l'éventuelle
dys-
kinésie
scapulaire,
en
renforçant
le
trapèze
inférieur
et
le
dentelé
anté-
rieur,
les
muscles
de
la
coiffe
restant
et
le
deltoïde
dans
sa
fonction
de
coaptation
en
position
haute
;
solliciter
les
muscles
stabilisateurs
de
l'articulation
gléno-humérale
par
des
exercices
en
position
haute
;
retrouver
une
proprioception
ainsi
qu'un
automatisme
du
mouvement,
par
une
rééducation
neuro-motrice.
Les
patients
ont
été
examinés
par
le
même
chirurgien
et
le
même
kinésithé-
rapeute
avec
cotation
des
mobilités
acti-
ves
en
élévation
et
en
rotation
externe
coude
au
corps
(RE1).
Un
score
de
Constant
a
été
réalisé
à
l'inclusion
et
au
dernier
suivi.
Résultats.
Avant
les
séances
de
réédu-
cation
l'élévation
antérieure
active
moyenne
était
de
768.
L'application
du
protocole
sur
5
séances
a
permis
la
récupération
d'une
élévation
antérieure
active
de
plus
de
1608
au
dernier
recul
(recul
minimum
de
2
ans)
chez
24
patients.
La
rotation
externe,
coude
au
corps,
est
conservée
dans
les
groupe
A
et
B
(ruptures
antéro-supérieures).
L'application
du
protocole
n'a
pas
per-
mis
la
récupération
de
la
rotation
externe
dans
les
groupes
C,
D
et
E
(ruptures
antéro-supérieures
et
postéro-supérieu-
res).
Le
score
de
Constant
est
passé
globalement
de
43
au
début
de
la
prise
en
charge
à
56
au
suivi
à
deux
ans
(p
<
0,05).
L'amélioration
pour
le
groupe
D
(ruptures
du
supra
et
infra-épineux)
est
significativement
meilleure
que
dans
les
autres
groupes
(41
à
66,
p
<
0,05).
Discussion.
Une
méta-analyse
sur
le
traitement
conservateur
de
lésion
de
la
coiffe
des
rotateurs
portant
sur
10
étu-
des
non
randomisées
a
révélé
un
manque
cruel
d'études
de
qualité
sur
le
sujet
[4].
Parmi
elles,
seules
4
trai-
taient
spécifiquement
des
ruptures
Figure
1.
Les
différentes
lésions
de
la
coiffe
des
rotateurs
;
Type
A
:
rupture
incomplète
antéro-supérieure
(supra-épineux
et
SSCsup)
;
Type
B
:
rupture
complète
antéro-supérieure
(supra-épineux
et
SSC)
;
Type
C
:
rupture
antéro-postérieure
(SSCsup,
supra-épineux
et
infra-épineux)
;
Type
D
:
rupture
postéro-supérieure
(supra-
épineux
et
infra-épineux)
;
Type
E
:
rupture
complète
postéro-supérieure
(supra-
épineux,
infra-épineux
et
petit
rond).
Pratique
professionnelle
et
appareil
locomoteur
:
le
membre
supérieur Congrès
de
la
WCPT
2015
29

massives
sans
qu'aucune
conclusion
ne
soit
possible
[4].
Notre
étude
a
mis
en
évidence
d'importantes
variations
entre
les
groupes
(Tableau
I).
Une
rupture
antérieure
large
(SSC
minor,
SSC
supé-
rieur
et
SSN)
n'est
pas
une
indication
à
la
rééducation
au
vu
des
mauvais
résultats
lors
des
dernières
mesures.
A
contrario,
une
rupture
postérieure
large
(SSN
et
ISN)
doit
faire
discuter
en
priorité
l'opportunité
d'un
traitement
conservateur,
l'application
du
protocole
de
rééducation
permettant
générale-
ment
de
récupérer
une
élévation
anté-
rieure
active.
Nous
avons
par
ailleurs
observé
que
le
nombre
de
tendons
atteints
influence
le
résultat
fonctionnel.
Une
atteinte
de
2
tendons
permet
une
récupération
très
probable
(3
sur
5
dans
le
groupe
A
et
14
sur
15
dans
le
groupe
D).
Par
contre,
lorsque
3
groupes
mus-
culaires
sur
5
sont
touchés,
la
récupéra-
tion
est
aléatoire
voire
impossible
si
l'atteinte
du
SSC
est
complète
(0
sur
9
dans
le
groupe
B).
Ceci
conforte
les
résultats
d'études
préalables
sur
l'impor-
tance
du
SSC
minor
dans
l'élévation
antérieure
active.
Nous
pensons
donc
que
le
résultat
d'une
rééducation
lors
d'épaule
pseudo-paralytique
irréparable
dépend
de
la
localisation
et
de
la
taille
de
la
rupture.
Le
traitement
conservateur
échoue
souvent
lors
de
rupture
anté-
rieure
large
de
la
coiffe
des
rotateurs
ou
de
rupture
impliquant
3
tendons
ou
plus,
alors
qu'il
s'avère
souvent
béné-
fique,
même
à
moyen
terme,
en
cas
de
rupture
postérieure
large.
&Conflit
sous-acromial
Adrien
Pallot,
masseur-kinésithérapeute
hospitalier
en
Île-de-France
et
membre
du
comité
de
rédaction
de
la
revue,
vous
présente
une
partie
du
symposium
consacré
aux
conflits
sous-acromiaux
(Shoulder
Impingment
syndrome).
Et
oui,
le
tour
des
posters
lors
des
interses-
sions
peut
se
révéler
plus
long
que
prévu,
surtout
lorsque
les
discussions
intéres-
santes
s'allongent
et
s'enchaînent,
provoquant
malheureusement
une
arri-
vée
tardive
à
quelques
présentations,
dont
celle-ci.
Il
sera
donc
rapporté
seule-
ment
les
deux
dernières
sessions.
Mais
vous
pouvez
retrouver
l'ensemble
des
présentations
au
format
pdf
ici
(http://
www.wcpt.org/sites/wcpt.org/files/files/
wpt15/fs/FS-22.pdf)
ou
en
vidéo
(http://
www.wcpt.org/congress/fs/26).
Le
fil
conducteur
de
ce
symposium
était
:
How
does
opinion
regarding
aetio-
logy
influence
treatment?
Ann
Cools,
professeur
associée
au
département
de
sciences
de
la
rééduca-
tion
et
de
la
kinésithérapie
à
l'Université
de
Ghent,
commence
sa
présentation
en
évoquant
l'action
des
muscles
parti-
cipant
aux
mouvements
scapulaires
lors
de
la
scaption
:
la
sonnette
latérale
et
la
bascule
postérieure.
Elle
cite
ensuite
Ludewig
et
al.
[5]
en
rapportant
que
les
conséquences
d'un
conflit
ou
d'une
pathologie
de
la
coiffe
de
rotateurs
sont
en
relation
avec
une
diminution
de
la
sonnette
médiale,
une
diminution
de
la
bascule
postérieure
et
une
augmenta-
tion
de
la
rotation
médiale.
Ces
dyskiné-
sies
scapulaires
sont
présumées
être
contributives
d'un
conflit
sous-acromial
ou
antéro-médial.
De
plus,
chez
les
per-
sonnes
avec
conflit
sous-acromial,
il
a
y
un
recrutement
musculaire
anormal
avec
diminution
de
l'activité
du
trapèze
inférieur
et
du
dentelé
antérieur
et
aug-
mentation
de
l'activité
du
trapèze
supé-
rieur
[6].
Il
y
a
nécessité
d'un
programme
de
rééducation
fondé
sur
les
preuves.
Ann
Cools
propose
un
algorithme
de
rééducation
scapulaire
(Fig.
2)
[7],
puis
des
exemples
d'exercices
selon
les
besoins
:
augmentation
de
la
flexibilité/sou-
plesse
avec
l'étirement
du
petit
pecto-
ral
et
de
la
capsule
postérieure
[7–9]
;
amélioration
du
contrôle
moteur
local
avec
des
mouvements
fonctionnels
à
faible
charge
[10]
;
amélioration
de
la
force
musculaire
et
l'équilibre
inter-
et
intramusculaire
avec
des
exercices
de
renforcement
à
charge
élevée
[11]
;
réalisation
de
chaîne
cinétique
dans
les
exercices
de
rééducation
scapulaire
en
créant
des
diagonales
[12,13].
Il
appartient
au
thérapeute
de
différen-
cier
les
patients
(et
donc
le
choix
des
exercices)
qui
ont
par
exemple
un
petit
pectoral
normal
ou
hypoextensible,
un
dentelé
antérieur
faible
ou
non,
etc.
Ann
Cools
finit
sa
session
en
rapportant
les
preuves
scientifiques
concernant
un
programme
de
rééducation
scapulaire
qui
:
améliore
l'équilibre
intramusculaire
du
trapèze
chez
les
patients
avec
conflit
[13]
;
augmente
la
force
isocinétique
des
muscles
scapulaires
chez
les
nageurs
sains
[14]
;
augmente
la
force
isométrique
des
rotateurs
latéraux
chez
les
volleyeurs
sains
[15]
;
améliore
la
douleur
et
l'incapacité
rap-
portées
par
les
patients
avec
conflit
[16].
Jean-Sébastien
Roy,
professeur
assis-
tant
au
département
rééducation
de
la
faculté
de
médecine
de
l'Université
de
Laval,
termine
ce
symposium
en
abor-
dant,
entre
autres,
les
changements
neuronaux
centraux.
Il
commence
par
revenir
sur
l'état
des
connaissances
sur
les
différentes
interventions
pour
les
patients
avec
pathologies
de
coiffe.
La
thérapie
par
laser
pourrait
réduire
la
douleur
à
court
terme
mais
pas
amélio-
rer
la
fonction
selon
des
preuves
faibles
à
modérées,
les
ultrasons
ne
donne-
raient
pas
plus
de
bénéfices
qu'un
pla-
cebo
selon
le
même
niveau
de
preuves,
aucune
conclusion
ne
peut
être
tirée
pour
le
TENS,
la
thérapie
manuelle
seu-
le
n'aurait
aucun
bénéfice
sur
la
douleur
et
la
fonction
mais
pourrait
en
avoir
sur
la
douleur
si
elle
est
ajoutée
à
un
pro-
gramme
d'exercices
selon
des
preuves
faibles,
enfin
il
y
a
des
preuves
insuffi-
santes
concernant
le
taping.
Il
rapporte
ensuite
les
résultats
de
Hanratty
et
al.
[17]
:
de
fortes
preuves
montrent
que
les
exercices
diminuent
la
douleur
et
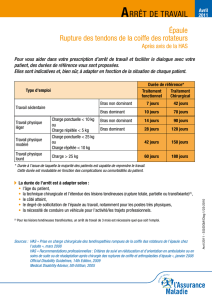
Tableau
I.
Proportion
de
patients
avec
élévation
>
1608
selon
le
type
de
lésion.
A
B
C
D
E
N1 5
9
7
15
9
N2 3
0
3
14
4
N1
:
Répartition
des
45
patients
dans
les
5
groupes
en
fonction
de
leurs
lésions
;
N2
:
Nombre
de
patients
pour
chaque
groupe
avec
une
élévation
antérieure
supérieure
à
1608
deux
années
après
avoir
suivi
le
programme
de
réhabilitation.
Groupes
A
à
E
:
voir
texte.
C.
Pichonnaz
et
al.
Congrès
de
la
WCPT
2015
30

améliorent
la
fonction
à
court
terme
et
à
long
terme
(preuves
modérées).
Il
ajoute
que
Toliopoulos
et
al.
[18]
démontrent
qu'il
y
a
des
preuves
faibles
à
modérées
que
l'acromioplastie
n'est
pas
plus
efficace
que
des
exercices.
Les
preuves
suggèrent
donc
que
les
exercices
sont
l'intervention
rééduca-
tive
la
plus
efficace
pour
diminuer
la
douleur
et
améliorer
la
fonction
(auto-
rapportée),
ce
qui
n'est
pas
surprenant
vu
les
déficits
décrits
dans
cette
popu-
lation.
En
effet,
le
syndrome
de
conflit
sous-acromial
peut
comprendre
:
une
pathologie
coraco-acromiale
;
une
raideur
capsulo-ligamentaire
et/
ou
musculaire
;
une
anormalité
posturale
;
des
déficits
de
performance
muscu-
laire
scapulaire
et
de
la
coiffe
des
rotateurs
;
une
activation
musculaire
anormale
;
une
cinématique
anormale
de
l'acro-
mio-claviculaire
et/ou
de
la
scapulo-
thoracique
et/ou
de
la
gléno-humérale.
Et
en
regardant
tous
ces
points,
seul
le
premier
ne
peut
pas
être
pris
en
charge
via
des
exercices,
tous
les
autres
le
peuvent.
Ce
qui
peut
expliquer
l'effica-
cité
des
programmes
d'exercices.
Il
cite
ensuite
les
conséquences
des
activa-
tions
musculaires
et
des
cinématiques
anormales
:
diminution
de
la
bascule
postérieure
de
la
scapula
;
diminution
de
la
sonnette
latérale
de
la
scapula
;
augmentation
de
la
translation
anté-
rieure
de
la
tête
humérale
;
migration
supérieure
de
la
tête
humérale
;
diminution
de
l'activité
musculaire
du
dentelé
antérieur
;
diminution
de
l'activité
musculaire
de
l'infra-épineux
et
du
subscapulaire
;
diminution
de
la
distance
acromio-
humérale.
L'adaptation
à
la
douleur
engendrerait
[19]
:
une
redistribution
intra-
et
intermuscu-
laires
;
des
changements
de
comportement
mécanique
comme
des
mouvements
modifiés
et
de
la
raideur
;
une
protection
contre
douleur
ou
bles-
sure
futures
;
des
bénéfices
à
court
terme
mais
potentiellement
avec
des
conséquen-
ces
à
long
terme
à
cause
de
facteurs
tels
que
l'augmentation
de
charge,
diminution
de
mouvements
et
diminu-
tion
de
variabilité.
Les
changements
centraux
peuvent
expliquer
ces
déficits
moteurs
par
:
la
répétition
de
mouvements
altérés
pouvant
résulter
en
une
réorganisa-
tion
corticale
;
le
fait
qu'ils
peuvent
mener
à
un
chan-
gement
de
programme
moteur.
Cette
«
maladaptation
apprise
»
pourrait
être
la
conséquence
d'une
douleur,
d'une
fatigue
musculaire,
d'une
chirurgie
ou
d'un
poste
de
travail
inadéquat
[20].
Ngomo
et
al.
[21]
concluent
que
la
chro-
nicité
de
la
douleur,
mais
pas
son
inten-
sité,
apparaît
être
un
facteur
de
la
diminution
de
l'excitabilité
de
l'infra-
épineux.
L'organisation
fonctionnelle,
via
la
plasticité
corticale,
peut
changer
en
réponse
à
l'entraînement
et
au
réappren-
tissage
moteur
[22].
Cet
entraînement
Figure
2.
Algorithme
de
la
rééducation
scapulaire.
Traduit
et
adapté
d'après
Cools
[7],
avec
autorisation
du
BMJ
Publishing
Group
Limited.
Pratique
professionnelle
et
appareil
locomoteur
:
le
membre
supérieur Congrès
de
la
WCPT
2015
31

moteur
peut
contribuer
à
l'amélioration
de
la performance motrice. Il devrait être basé
sur
les
meilleures
stratégies
:
quantité
(variable
la
plus
importante
de
l'apprentissage
moteur)
;
implication
active
du
patient
pour
résoudre
le
problème
moteur.
Les
facteurs
qui
favorisent
l'appren-
tissage
moteur
sont
l'utilisation
d'instruc-
tions,
la
démonstration
et
le
rétrocon-
trôle
extrinsèque.
Jean-Sébastien
Roy
présente
ensuite
un
programme
de
rééducation
composé
:
d'entraînement
moteur
(gradué
au
niveau
de
la
résistance
appliquée
lors
de
l'élévation
et
l'utilisation
ou
non
de
rétrocontrôle
lors
du
mouvement
;
uti-
lisation
de
mouvements
fonctionnels
;
lorsque
le
contrôle
est
approprié
sous
supervision,
les
exercices
peuvent
être
effectués
à
domicile)
;
de
renforcement
de
la
coiffe
des
rota-
teurs
et
des
muscles
scapulaires
;
d'éducation
(posture,
mouvement
du
corps,
position
préférée
pour
diffé-
rentes
activités
de
la
vie
quotidienne,
position
douloureuse
à
éviter,
etc.).
Il
termine
sa
session
par
une
étude
de
Savoie
et
al.
[23]
montrant
une
augmentation
de
la
distance
acromio-
humérale
après
programme
de
réédu-
cation
chez
les
patients
avec
conflit
sous-acromial.
Malheureusement,
cette
étude
doit
être
prise
avec
précaution
puisqu'elle
est
sans
groupe
témoin
pathologique
(il
n'y
a
donc
pas
possibi-
lité
de
comparaison
inter-groupes
en
prenant
en
compte
l'évolution
sponta-
née
de
la
maladie
ou
via
une
autre
thérapeutique).
En
conclusion,
la
prise
en
charge
du
conflit
d'épaule
nécessite
le
renforce-
ment,
l'étirement,
l'entraînement
moteur
et
l'éducation.
Lors
de
la
discussion
post-
présentation,
la
question
de
la
présence
de
la
douleur
lors
de
la
rééducation
a
été
posée.
Jean-Sébastien
Roy
serait
d'avis
d'éviter
fortement
sa
présence
lors
du
réapprentissage
moteur
mais
pas
lors
du
renforcement
musculaire.
&De
l'épaule
au
poignet
Aurélie
Morichon
(Fig.
3),
masseur-kiné-
sithérapeute
ayant
une
activité
mixte,
hospitalière
et
libérale
en
Île-de-France,
nous
fait
part
des
interventions
d'une
des
deux
sessions
de
communications
orales
consacrées
au
membre
supéri-
eur.
Aucune
communication
n'y
a
concerné
la
main.
Benjamin
Bolla,
kiné-
sithérapeute
libéral
à
Paris,
développe
la
conférence
de
Day
qui
l'a
le
plus
intéressé.
Performance
des
muscles
scapulaires
et
épicondylalgie
latérale
Des
évidences
empiriques
suggèrent
qu'un
déficit
des
muscles
scapulaires
devrait
être
évalué
et
traité
chez
les
patients
présentant
une
épicondylalgie
latérale.
Mais
les
données
décrivant
ces
phénomènes
dans
la
littérature
sont
limitées.
Day
et
al.
[24]
ont
comparé
la
force,
l'endurance
et
l'épaisseur
muscu-
laires
au
niveau
scapulaire
chez
28
patients
avec
épicondylalgie
latérale
(EL)
comparés
à
un
groupe
témoin
de
28
sujets.
L'objectif
principal
de
l'étude
consistait
à
déterminer
la
force,
l'endurance
et
la
raideur
des
muscles
scapulaires
dans
un
groupe
de
patients
présentant
une
épicondylalgie
latérale
et
les
comparer
à
celles
d'un
groupe
témoin.
L'objectif
secondaire
consistait
à
comparer
le
membre
atteint
par
une
épicondylalgie
avec
le
membre
controlatéral.
Les
patients
ont
été
sélectionnés
dans
4
cliniques
différentes.
Pour
être
inclus
dans
le
groupe
«
épicondylalgie
»,
ils
devaient
avoir
au
moins
2
tests
sur
5
positifs
et
un
score
supérieur
à
10
%
au
Quick
DASH
(http://dash.iwh.on.ca/
system/files/translations/QuickDASH_
French_Parisian.pdf).
Les
sujets
sains
devaient
avoir
entre
30
et
65
ans
et
un
score
inférieur
à
10
%
au
Quick
DASH.
Une
évaluation
de
la
force
du
trapèze
inférieur
et
moyen,
et
du
dentelé
anté-
rieur
a
été
réalisée
avec
un
dynamomè-
tre
manuel.
L'endurance
statique
des
muscles
postérieurs
a
été
testée
à
1358
d'abduction
horizontale.
L'épais-
seur
musculaire
a
été
évaluée
par
échographie.
Leurs
résultats
montrent
pour
les
sujets
avec
EL
une
force
moindre
du
trapèze
inférieur
(p
=
0,002)
et
du
dentelé
anté-
rieur
(DA)
(p
<
0,001)
ainsi
qu'une
plus
faible
endurance
des
muscles
scapulai-
res
(p
=
0,002)
et
un
plus
petit
pourcen-
tage
de
changement
d'épaisseur
du
DA
(p
=
0,016),
le
tout
de
manière
significa-
tive.
En
comparant
le
membre
supérieur
touché
par
l'EL
à
l'autre,
seul
le
DA
a
été
trouvé
comme
plus
faible
de
2
kg
par
rapport
au
membre
sain
(p
=
0,02).
Day
a
toutefois
précisé
que
l'interpréta-
tion
de
ces
différences
doit
être
faite
avec
prudence,
car
seules
2
mesures
dépassent
le
changement
minimum
détectable,
et
conclut
que
l'évaluation
de
la
force
et
de
l'endurance
scapulaires
chez
les
patients
avec
EL
devraient
être
réalisées,
en
vue
d'une
comparaison
des
résultats
aux
données
normatives,
qui
restent
à
établir.
De
prochaines
étu-
des
devraient
également
chercher
à
démontrer
l'efficacité
du
traitement
des
muscles
scapulaires
dans
les
épi-
condylalgies
latérales.
Figure
3.
Aurélie
Morichon
interviewée
par
Simon
Crompton.
C.
Pichonnaz
et
al.
Congrès
de
la
WCPT
2015
32
 6
6
 7
7
1
/
7
100%