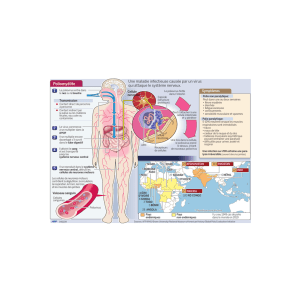
La poliomyélite antérieure aigüe

R
é
s
u
m
é
s
d
'
i
n
t
e
r
v
e
n
t
i
o
n
s
1er Congrès francophone
La poliomyélite
antérieure aigüe
Sous la direction
du Dr Philippe Denormandie,
et du Pr Olivier Dizien
en collaboratiron avec le Réseau Polio Île-de-France

1er congrès francophone
La poliomyélite
antérieure aiguë
Sous la direction
du Dr Philippe Denormandie,
et du Pr Olivier Dizien
en collaboration avec le Réseau Polio Île-de-France

Remerciements
Nous remercions l’ensemble des acteurs qui ont grandement contribué à la
construction de ce premier congrès sur la poliomyélite.
Nous remercions également la Fondation Caisses d’Epargne pour la solidarité qui
a permis grâce à son soutien, d’activer depuis mai 2007, un numéro azur d’infor-
mation et d’orientation francilien à destination des personnes concernées par les
séquelles de poliomyélite 0810 44 06 08 (prix d’un appel local).
Nous avons également une pensée toute particulière pour André Dessertine,
Président de l’ADEP et le Pr Olivier Dizien de l’hôpital Raymond-Poincaré de
Garches qui nous ont quittés brutalement depuis la tenue de ce congrès. Nous
aurons à cœur de poursuivre leur engagement.
Pour le Comité d’organisation,
Nadège Renaux
Responsable du Pôle Handicap AP-HP
Assistance Publique - Hôpitaux de Paris
3, avenue Victoria
75184 Paris cedex 4
Mise en page : Pôle d’activités multimédias - Département de la communication interne/DDRH
© 2007 Assistance Publique - Hôpitaux de Paris
2

Sommaire
Introduction . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 5
«‑Ils sont 200 000‑», présentation du film de 1956........................................7
50 ans de Poliomyélite..............................................................8
Naissance des associations..........................................................9
Apport de la polio dans la chirurgie neuro‑orthopédique .................................10
Place de la neuro‑orthopédie dans le traitement des séquelles fonctionnelles
des patients poliomyélites..........................................................14
Appareillage du membre inférieur du patient poliomyélite adulte . . . . . . . . . . . . . . . . . . . . . . . . . . 18
Du poumon d’acier à la ventilation non invasive par voie faciale . . . . . . . . . . . . . . . . . . . . . . . . . . . 21
Vieillir avec la poliomyélite..........................................................23
Enquête du Groupe de Liaison et d’Information Post‑Poliomyélite . . . . . . . . . . . . . . . . . . . . . . . . . 27
Syndrome post‑poliomyélite et recherche .............................................32
Fondation Caisses d’épargne pour la solidarité. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 33
Résultats de l’évaluation de satisfaction du congrès. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 37
3

 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
1
/
44
100%