Lire l`article complet

La Lettre du Neurologue Nerf & Muscle • Vol. XVII - n° 1 - janvier 2013 | 27
VIE PROFESSIONNELLE
Neuropathies
et professions musicales
P. Corlobé*
* Clinique Jouvenet, Paris.
“Ne vis désormais que pour ton art.
Aussi limité par la faiblesse de tes sens que soit aujourd’hui ton horizon,
l’art, néanmoins, est pour l’avenir ta seule raison de vivre.”
(Carnets intimes, L. Van Beethoven)
➤
de la relation particulière du musicien malade au
médecin qui oblige ce dernier à revenir à la pratique
de la médecine comme à celle d’un art ;
➤
de l’importance du secret médical chez nombre
de musiciens professionnels, chez les solistes parti-
culièrement.
Tout cela oblige à une écoute attentive, puis à
une extrême prudence dans le maniement de nos
outils diagnostiques et thérapeutiques, d’où l’intérêt
d’équipes pluridisciplinaires constituées de praticiens
spécialisés et motivés, conscients du fait que l’on ne
traite pas de la même manière un musicien et un
sportif de haut niveau, même si cette comparaison
a pu, parfois, être admise.
Parmi les différents modes de prise en charge
(consultation simple, consultation pluridisciplinaire,
etc.), nous avons préféré celui du réseau : un groupe
informel constitué de chirurgiens orthopédistes
(spécialistes de la chirurgie de la main, de l’épaule,
du rachis), d’un rhumatologue, de 2 radiologues
(l’un pour les IRM, l’autre pour les échographies et
les traitements échoguidés), de 3 kinésithérapeutes
différemment spécialisés, d’un neuro physiologiste,
et, plus récemment, d’un algologue, d’un ostéopathe,
d’un psychiatre et d’enseignants. Depuis 2002, le
réseau a répondu à la demande de 275 musiciens,
interprètes, solistes, concertistes, instrumentistes,
étudiants… dont le plus jeune avait 12 ans et le plus
âgé, 66. Dans la majorité des cas, le kinésithérapeute
ou le neurophysiologiste ont été les premiers prati-
ciens consultés. Ils ont d’abord discuté du dossier
avec les autres intervenants, puis ils ont traité le
patient ou l’ont adressé au spécialiste le plus adapté
(chirurgien, rhumatologue, neurologue, dermato-
logue, etc.) après avoir effectué les examens complé-
mentaires nécessaires dénis lors de la discussion
du dossier. Cette organisation a permis de limiter
S’
il n’existe pas de maladie neurologique
propre aux musiciens, et s’il n’est même
pas certain que ces derniers présentent une
fréquence plus ou moins grande de syndromes neuro-
logiques périphériques que le reste de la population,
le diagnostic et la prise en charge thérapeutique sont
spéciques, s’inscrivant dans le temps de leur art,
plutôt que dans celui de la vie habituelle ou dans
celui de la médecine. L’approche de la pathologie
neurologique périphérique des musiciens repose sur
la difculté d’appréhender le musicien, compositeur,
interprète, instrumentiste, dans sa totalité, du fait,
entre autres choses :
➤
de la complexité de son travail, avec une extrême
spécialisation de sa gestuelle, et du contrôle de celle-
ci, qui lui permet d’effectuer en toute précision un
nombre de mouvements phénoménal, en un temps
très court, mais aussi avec son rôle de créateur d’un
“moment musical, rencontre trinitaire, puisque entre
l’œuvre et celui qui la reçoit, intervient celui qui la
joue” (1) ;
➤
de l’architecture très particulière de son système
sensoriel qui ne peut aujourd’hui que faire l’objet
d’une réflexion et d’hypothèses sans que nous
soyons en mesure de comprendre l’ensemble des
mécanismes physiologiques mis en cause. En effet,
comment expliquer qu’un aveugle puisse décrire une
couleur en touchant un objet ou que Beethoven,
sourd, “réentendît” son 12e Quatuor en suivant les
mouvements des archets (2, 3) ;
➤
du rapport probablement particulier et complexe
du musicien au corps, auquel il incorpore souvent son
instrument, ce qui produit une sémiologie souvent
inhabituelle, parfois incompréhensible, menant à des
erreurs diagnostiques, et des réactions inattendues
à des traitements banals, connus pour leur efcacité
chez la plupart des autres patients ;

28 | La Lettre du Neurologue Nerf & Muscle • Vol. XVII - n° 1 - janvier 2013
VIE PROFESSIONNELLE
le nombre de consultants pour un même patient,
pour qui l’abord d’un nouveau médecin peut être une
épreuve, mais aussi de diminuer le coût nancier de
la prise en charge, sachant que nombre de musiciens
ne peuvent supporter la charge du ticket modérateur,
a fortiori de dépassements d’honoraires, ou ne sont
tout simplement pas affiliés à un organisme de
sécurité sociale (notamment les patients étrangers).
Prise en charge
Examen clinique
L’examen clinique est primordial. Il doit permettre
d’énoncer un diagnostic, ou tout au moins, une
hypothèse diagnostique correctement étayée. Après
une écoute attentive du patient, on analyse avec lui
les symptômes et leur origine, en cherchant à diffé-
rencier ce que l’on peut imputer à l’instrument, à la
gestuelle ou à la posture, de ce que l’on peut imputer
à l’habitus et au mode de vie, ou à la morphologie
et à l’âge de chaque individu. Il n’est pas certain que
la pratique d’un instrument (clavier, cordes, etc.)
favorise l’apparition d’une neuropathie périphé-
rique (syndrome canalaire, etc.) ; le musicien, comme
tout autre individu, mène une vie normale (tâches
ménagères, etc.).
Dans 8 cas (concertistes internationaux, musicien de
jazz au rythme circadien inversé, jouant presque tous
les soirs et dormant le jour), il a fallu tenir compte
du décalage horaire pour le diagnostic, mais aussi
pour le traitement, prescrit en fonction de l’heure
des concerts.
Les photos et les lms que nous avons pu réaliser
nous ont paru intéressants pour rassurer le patient
(compression posturale) et lui faire prendre conscience
de l’amélioration progressive, mais un peu décevants
quant à l’étude de la gestuelle, qui aurait nécessité
des moyens autres que ceux dont nous disposions (3).
◆Analyse de la gestuelle
Il faut voir l’instrumentiste en action, en consul-
tation, et, si possible, en concert ou en audition
publique. On peut ainsi analyser le mouvement
mais aussi les mouvements parasites qui vont
surcharger inutilement le travail musculaire − ce
qui nous intéresse − et modier en outre la qualité
du jeu et la perception de l’auditeur (4).
◆Examen physique
Il doit toujours être très complet, étudiant les mouve-
ments passifs, actifs, leur amplitude ; la stabilité des
articulations ; l’analyse des muscles et des tendons
(luxation éventuelle lors de certains mouvements).
Ainsi, une épaule instable sera souvent compensée
par un effort supplémentaire demandé au poignet
et aux muscles de l’avant-bras.
Examen neurologique
L’examen neurologique est concentré sur l’analyse
du testing musculaire, des réexes, des sensibilités
(supercielle, profonde), de la proprioception et de
la coordination.
Examens complémentaires
Les examens complémentaires ont toujours été
limités et leur indication soigneusement pesée :
➤
échographie (kyste, tendinopathie, ténosyno-
vite) ;
➤radiographies ;
➤IRM en milieu spécialisé ;
➤
exceptionnellement arthrographie et arthro-
scanner ;
➤
scintigraphie (suspicion d’algoneurodystrophie) ;
➤biologie ;
➤
électromyogramme : 30 examens dans notre
série de 275 patients.
Traitements
Le traitement est toujours établi après avis sur
dossier de tous les intervenants du groupe. Il est
toujours médical en première intention : repos,
orthèse, massages et rééducation, ultrasons,
exceptionnellement ondes de choc, AINS par voie
locale, et, en cas d’échec, quelques patients ont
bénéficié d’infiltrations (cortisone, PRP [Plasma-
Rich-Platelet]). Il est chirurgical en désespoir de
cause.
Traitement médical
◆Repos
Complet au départ, il doit être le plus court possible.
On suggère d’entretenir la souplesse des doigts, le
contact avec l’instrument, avant une reprise très
progressive, sous surveillance du kinésithérapeute,
en observant des paliers et en veillant à interrompre
le jeu dès l’apparition d’une douleur.

15
14
13
12
11
10
9
8
7
6
5
4
3
2
1
0Syndromes
canalaires Tendinopathies
d’insertion Ténosynovites Troubles
morpho-dynamiques
de la ceinture scapulaire
Overuse
syndrome
Pathologies
Dystonies
TMS : troubles musculo-squelettiques.
Lésions
traumatiques
Arthropathies
Maladies
diverses
TMS
Pourcentage
Figure. Répartition par type de pathologie.
La Lettre du Neurologue Nerf & Muscle • Vol. XVII - n° 1 - janvier 2013 | 29
VIE PROFESSIONNELLE
◆Orthèses
Pour le canal carpien, une orthèse de repos,
nocturne, limitant la flexion des doigts et du carpe
est prescrite.
Pour une compression du cubital au niveau du
coude, une orthèse maintenant le coude en
extension à -20° est conseillée. Il nous a semblé
que, chez le violoniste, l’atteinte du cubital au
coude est plus fréquemment en rapport avec la
flexion nocturne durant le sommeil qu’avec la
posture à l’instrument… Dans les cas non défici-
taires sur le plan moteur, le port, uniquement la
nuit, de ce type d’orthèse a été particulièrement
efficace.
Pour les cas d’épicondylalgies, une orthèse est portée
principalement lors des activités de la vie courante
et utilisée lors du jeu, uniquement lorsqu’il faut
corriger la posture.
◆Massages et rééducation
Les massages ont une visée décontracturante et
la rééducation est adaptée à la pathologie. La
correction de la posture est parfois nécessaire, mais
le plus souvent chez les sujets jeunes.
◆Ultrasons
Ils sont utilisés dans le cas des tendinopathies. On
a toutefois observé une réaction très inhabituelle
aux ultrasons chez 2 violonistes (exacerbation de la
douleur, œdème local) ayant entraîné l’arrêt rapide
de la technique.
◆AINS par voie locale
Ils sont habituellement bien tolérés, sauf en cas
d’utilisation très prolongée pouvant être à l’origine
d’allergies, voire de dermites.
◆Infiltrations
Les inltrations ont parfois permis de passer un cap
difcile dans l’attente d’une intervention chirur-
gicale : canal carpien s’accentuant chez un musicien
avant une période de concert ou d’activité impor-
tante (période de concours). Elles sont échoguidées
pour les cas les plus récents. Même si elle n’est pas
indispensable, l’échographie semble rassurer le
patient.
◆Antalgiques
Ils sont peu utilisés en règle générale. On explique
au patient que la douleur doit être plutôt consi-
dérée comme un signe d’alarme et que l’on ne la
traitera que si le repos est insuffisant pour la faire
régresser.
Traitement chirurgical
Il n’a concerné que 12 patients de notre série, dont
un cas où nous nous sommes aperçus, a posteriori,
qu’il n’était peut-être pas indiqué. Une kinésithérapie
a toujours été prescrite avant et après intervention.
Nous nous sommes attachés à limiter les douleurs
postopératoires (neurostimulation électrique trans-
cutanée [Transcutaneous Electrical Nerve Stimulation
(TENS)], antalgiques de tout grade, etc.) et à dépister
systématiquement l’apparition des premiers signes
d’une algoneurodystrophie. Tous les patients opérés
ont poursuivi leur carrière au même niveau qu’avant
l’intervention.
Les différentes pathologies
rencontrées (figure)
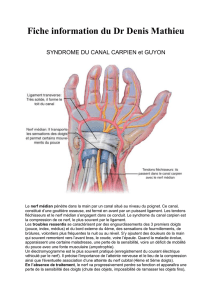
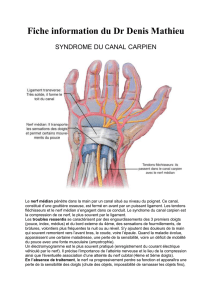
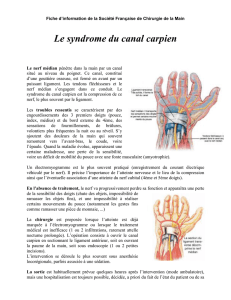
Syndromes canalaires
◆Nerf médian : canal carpien
Dans notre série, nous avons diagnostiqué
8 syndromes du canal carpien (atteinte clinique
bilatérale, plus accentuée du côté dominant).
Quatre cas étaient en rapport avec une activité
inhabituelle (restauration d’une maison, bricolage
intensif, etc.). Cliniquement, des paresthésies étaient
constatées en n de nuit dans le territoire du médian ;
il n’y avait pas de déficit moteur ni sensitif ; des
signes de Tinel et de Phalen étaient observés ; les
radiographies et les échographies étaient normales.

30 | La Lettre du Neurologue Nerf & Muscle • Vol. XVII - n° 1 - janvier 2013
VIE PROFESSIONNELLE
Il n’y a pas eu d’électromyogramme. Les symptômes
ont régressé à l’arrêt des activités déclenchantes ; le
port d’une orthèse nocturne a été prescrit pendant au
moins 1 mois. Deux autres cas n’avaient pas de facteur
déclenchant apparent : paresthésies en n de nuit dans
le territoire du médian ; signes de Tinel et de Phalen ;
pas de décit moteur ; diminution de la sensibilité
discriminative, sans hypoesthésie au toucher, dans le
territoire du médian ; radio graphies et échographies
normales ; électromyogramme a minima montrant
un ralentissement modéré de la conduction sensitive
du médian entre le poignet et le majeur (40 à 44 ms
pour une normale ≥ 50), une diminution relative de
l’amplitude du potentiel sensitif du majeur et une
augmentation minime de la latence motrice distale
du médian (3,8 à 4,2 ms pour une normale ≤ 3,6) ;
le court abducteur du pouce n’a pas été piqué. Une
régression durable des symptômes après une inl-
tration, réitérée 1 an après dans 1 cas, a été observée.
Enn, 2 cas ont dû être opérés, dont l’un après une
inltration effectuée pour permettre d’attendre la
n d’une période de concerts. Les anomalies étaient
nettement plus marquées : acro paresthésies dès
le milieu de la nuit ; signes de Tinel et de Phalen ;
amyotrophie du court abducteur du pouce (ne
paraissant pas gêner le jeu au piano) ; hypo esthésie
pulpaire nette dans le territoire du médian ; radio-
graphies normales ; pas de kyste à l’échographie
(les mesures du diamètre du médian n’étaient pas
effectuées à l’époque) ; électromyogramme complet
(dénervation sévère du court abducteur du pouce en
détection) ; augmentation importante de la latence
motrice distale du médian (6,8 et 7,5 ms pour une
normale ≤ 3,6) avec diminution de l’amplitude de la
réponse motrice ; ralentissement de la conduction
sensitive du médian entre le majeur et le poignet (35
et 30 ms pour une normale ≥ 50) avec effondrement
de l’amplitude du potentiel sensitif du majeur. Du
fait de l’importance de l’atrophie des thénariens
externes par rapport à l’atteinte sensitive, on a
recherché un double crush syndrome (canal carpien
et rond pronateur) qui n’a pas été trouvé. Dans les
2 cas, l’intervention a été effectuée à ciel ouvert, ce
qui a permis de montrer, s’agissant de l’atrophie sévère
du court abducteur du pouce, que la branche motrice
thénarienne traversait le rétinaculum, cela expliquant
l’atteinte motrice plus marquée que ne l’aurait laissé
penser le caractère relativement modéré de l’atteinte
sensitive. Dans ce cas, la patiente a donné son premier
concert 6 semaines après l’intervention. La récupé-
ration clinique a été spectaculaire avec réapparition
dans l’année qui a suivi d’un court abducteur du
pouce de trophicité normale. La même patiente
a présenté, 2 ans après, une ténosynovite nodulaire
avec troisième doigt à ressaut, traitée médicalement
avec succès par 2 inltrations à 1 an d’intervalle.
◆Nerf cubital
Dans notre série, plusieurs diagnostics ont pu être
posés.
➤
Compression au niveau du talon de la main et
dans la région du coude (gouttière rétro-épitrochléo-
olécrânienne, épine sus-épitrochléenne).
➤
Compression du nerf cubital en rapport avec une
exion prolongée du coude lors d’un voyage aérien
de longue durée : hypoesthésie et paresthésies des
2 derniers doigts et dans le territoire de la branche
cutanée dorsale du cubital ; minime décit moteur
des interosseux et de l’abducteur du 5
e
doigt ; pas
d’examen complémentaire ; prescription du port
nocturne d’une orthèse maintenant le coude en
extension à -20° ; régression complète en 3 mois.
➤
Compression au niveau du coude (n = 5) : les
données cliniques étaient des troubles sensitifs
distaux dans les territoires des 2 branches termi-
nales au cubital, la branche hypothénarienne et la
branche cutanée dorsale. Dans 3 cas seulement,
on notait un minime décit moteur de l’abducteur
du 5
e
doigt et des interosseux, sans amyotrophie.
L’électromyogramme montrait dans tous les cas
un bloc de conduction sensitive au niveau de la
gouttière rétro-épitrochléo-olécrânienne et une
diminution de l’amplitude du potentiel sensitif de
l’auriculaire par rapport au côté opposé. Dans 3 cas,
on observait une diminution modérée, sans bloc, de
la conduction motrice du segment rétro-épitrochléo-
olécrânien (35 à 39 ms pour une normale ≥ 43)
et des tracés discrètement neurogènes dans les
intrinsèques de la main innervés par le cubital.
Quatre patients ont été traités médicalement : le
port nocturne d’une orthèse maintenant le coude
en extension à – 20° leur a été prescrit. En ce qui
concerne les cubitaux au coude, un patient a dû être
opéré (neurolyse simple, sans transfert ni épitrochlé-
ectomie) et un bon résultat à 3 mois a été observé.
➤
Compression du cubital au niveau du ligament de
Struthers : pianiste décrivant des troubles sensitifs
dans le territoire du cubital lors de l’effort ou bien
lors de l’interprétation de certains morceaux tech-
niquement difciles ; signe de Tinel au tiers distal du
bras noté cliniquement ; bloc partiel de la conduction
sensitive au même niveau à l’électromyogramme
(étude comparative) ; pas d’anomalie de la conduc-
tion motrice, ni de dénervation du cubital anté-
rieur et des intrinsèques de la main innervés par le
cubital ; échographie et IRM peu démonstratives.

La Lettre du Neurologue Nerf & Muscle • Vol. XVII - n° 1 - janvier 2013 | 31
VIE PROFESSIONNELLE
Le patient estimant ces troubles peu gênants, nous
nous sommes contentés d’un suivi clinique à long
terme.
➤
Compression au niveau de la loge de Guyon par
un kyste synovial : 1 cas opéré. Les données cliniques
consistaient en de minimes troubles sensitifs dans
le territoire de la branche hypothénarienne ; décit
moteur à 3 des interosseux, sans décit appréciable de
l’abducteur du 5e doigt. L’électromyogramme a montré
des signes de dénervation chronique du premier inter-
osseux dorsal avec une augmentation importante de la
latence motrice distale de la branche profonde motrice
du cubital (7,0 ms pour une normale ≤ 4,2) ; l’abducteur
du 5
e
doigt était normal, ainsi que la latence motrice
distale de la branche hypothénarienne (2,5 ms pour
une normale ≤ 3,6). L’étude comparative par rapport
au côté sain montrait une diminution modérée, de
l’ordre de 30 % de l’amplitude du potentiel sensitif
enregistré par méthode antidromique au niveau de
l’auriculaire, alors que la conduction sensitive distale
était discrètement ralentie (45 ms du côté atteint,
52 ms du côté sain, pour une normale ≥ 50). Une écho-
graphie a été réalisée pour conrmation. L’exérèse du
kyste a été effectuée sous anesthésie loco-régionale ;
les suites opératoires ont été simples, entraînant une
reprise de l’activité à 4 semaines.
◆Nerf radial
Compression prolongée du nerf radial
➤
Au niveau du bras (probable compression sur
le dossier d’une chaise) : décit du long supinateur
et des extenseurs du carpe et des doigts, triceps
normal, troubles sensitifs à la face dorsale de la
main dans le territoire de la branche supercielle,
aucun examen complémentaire n’a été demandé,
surveillance clinique hebdomadaire, récupération
complète en 6 semaines.
➤
Au tiers proximal de l’avant-bras : décit des
extenseurs du carpe et des doigts, minimes troubles
sensitifs à type de paresthésies au toucher dans le
territoire de la branche supercielle. Aucun examen
complémentaire n’a été demandé et la récupération
a été complète en 3 semaines.
Syndrome de l’arcade de Fröhse
Huit cas ont été diagnostiqués, dont 2 opérés. Clini-
quement, on constatait une épicondylalgie chronique,
une douleur à la pression du radial au tiers proximal
de l’avant-bras, quelques centimètres au-dessous
de l’épicondyle, une douleur à l’extension contrariée
du majeur et une douleur à l’extension contrariée du
poignet, la main en exion : il n’y avait pas de signes
sensitifs distaux. L’électromyogramme n’a été réalisé
que dans 3 cas, dont les 2 opérés : dans 1 cas, il était
pratiquement normal (patient traité médicalement),
alors qu’il s’avérait très démonstratif dans les 2 autres
cas. L’étude comparative du nerf radial montrait une
diminution de la vitesse de conduction motrice de
l’ordre de 10 ms du côté atteint, et des signes de déner-
vation chronique dans l’extenseur propre de l’index et
l’extenseur commun des doigts, sans atteinte du long
supinateur. Les conductions sensitives distales étaient
symétriques. Les interventions ont consisté en une
libération du radial au niveau de l’arcade de Fröhse ;
les suites ont été un peu longues, mais le résultat s’est
avéré très satisfaisant au bout de 4 à 6 mois.
◆Syndrome de Lotem
Deux cas ont été traités médicalement.
➤
Compression du nerf radial au tiers distal du bras,
le plus souvent par une arcade breuse (expansion
breuse du chef externe du triceps [5], parfois par le
chef externe du triceps [6]). Cliniquement, une douleur
était éprouvée à la pression du radial au tiers distal du
bras, et l’on constatait des troubles sensitifs dans le
territoire de la branche supercielle ainsi qu’un discret
décit moteur du long supinateur et des extenseurs du
carpe et des doigts. Effectué dans les 2 cas, l’électro-
myogramme a montré des signes de dénervation chro-
nique, modérée, dans le long supinateur, l’extenseur
commun des doigts et l’extenseur propre de l’index,
sans ralentissement franc de la conduction motrice
du radial, mais avec une diminution signicative de
l’amplitude du potentiel sensitif distal (étude compa-
rative). Les 2 patients ont été traités médicalement
avec succès : mise au repos pendant 3 à 4 semaines,
application locale d’anti-inammatoire, kinésithérapie
avec rééducation, notamment de la posture et de la
tenue de l’instrument (violon et violoncelle).
➤
Compressions distales du radial : 5 cas (névrite
de Wartenberg), dont 1 seul opéré. Cliniquement,
douleur, avec signe de Tinel, au-dessus de la styloïde
radiale, paresthésies et dysesthésies à la face dorsale
de la main dans le territoire de la branche super-
cielle du radial. Dans tous les cas, on notait l’exis-
tence d’une ténosynovite de De Quervain conrmée
par l’échographie. L’électromyogramme a toujours
montré une diminution de l’amplitude du potentiel
sensitif distal et un ralentissement de la conduction
de la branche supercielle du radial. Une patiente
(violoniste) a été opérée avec un bon résultat à
distance, malgré des suites opératoires marquées par
des douleurs dont l’origine n’a jamais été déterminée,
mais qui ont régressé sous traitement par TENS.
Quatre autres patients ont été traités médicalement
(repos, inltrations, rééducation posturale).
 6
6
1
/
6
100%