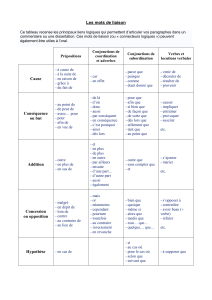
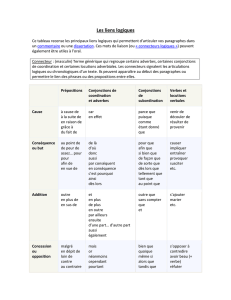
La gouvernance dans le domaine de la santé

Santé publique
2008,volume 20,n° 2,pp. 191-199
OPINIONS
& DÉBATS
Correspondance:
A.P.Contandriopoulos
Réception :
11/04/2008 –
Acceptation :
15/04/2008
La gouvernancedansle domaine
de lasanté:une régulation orientée
parlaperformance
Health governance: a performance-oriented regulation
André-PierreContandriopoulos(1)
La gouvernance est unconceptàlamode etaux contours flous qui est
apparu aumomentoùlesphénomènesde mondialisation deséchanges
commerciaux etfinanciers s’accéléraient.Dansle domaine de lasanté,son
utilisation est plus récente etelle renvoie àtroisidéesfortes.
La première est que le périmètrederesponsabilitéauquel on s’intéresse,
n’est plus celuidesorganisationsexistantes.La gouvernance oblige àpenser
àun nouvel espacederégulation collective. Lesactionsdontil faut assurer
la coordination et sur lesquellesil faut rendredescomptes,ontdes
dimensionsinter-organisationnellesetinterprofessionnellesnon réductibles
àlasommation desactionsdechaque organisation oudechaque
professionnel. La gouvernance oblige àréfléchiràla coordination d’acteurs
etd’organisations,quisont simultanémentautonomesetinterdépendants
pour assurer unaccèséquitable à des soinsde qualitéàune population
définie etpour contribueraux politiquesintersectoriellesdesanté. Le
conceptde gouvernance oblige àrepenserleséquilibresentrecentralisation
etdécentralisation.
La deuxième idée est que laforme de l’action collectivedoitêtrerepensée.
La gouvernance n’est pas seulement une autre façon de parlerde lagestion
oudumanagement, autrementditde laprisededécisionsen position
d’autorité pour organiserde façon optimale des ressources.Elle manifeste la
nécessitédetenircomptede la complexitédesprocessus à agencerpour
obtenirles résultats attendus.Processus entachésd’incertitudes,quise
déroulent souvent sur de longuespériodesetquireposent sur le jugement
de professionnelsautonomeset très spécialisés.
La troisième idée est que lesoutilshabituelsdumanagement sont
insuffisants pour permettreaux responsablesderendrecomptede leurs
décisionsetd’améliorerde façon continue l’action collective pour assurerla
qualité,lasécurité etl’efficiencedes services.Leconceptde gouvernance
est indissociablementassocié à celuide performance. Pour outillerla
gouvernance,il est nécessairedeconcevoiretde mettre en œuvrede
nouveaux instruments d’appréciation de laperformance.
La gouvernance:un nouvel espacederégulation collective
Il n’existe pas une conception uniquede laforme quedevraitprendre la
régulation du système desanté. Chacundesquatre grandsgroupesd’acteurs
quiyinteragissent, a sapropreconception de lalogique quidevraitguider
(1) Départementd’administration de lasanté etGRIS, UniversitédeMontréal, C.P.6128Succ.Centreville -
Montréal, Qc -H3C3J7, Canada.

A.-P.CONTANDRIOPOULOS
192
Santé publique
2008,volume 20,n° 2,pp. 191-199
lesdécisions.Lesprofessionnels(médecins,infirmières,pharmaciens,
dentistes…) valorisentlalogique professionnelle ;lesgestionnaires(payeurs,
évaluateurs,fonctionnaires…) fondentleurs décisions sur lalogique
technocratique,sur larationalité formelle ;le monde marchand(sociétés
pharmaceutiques, assurances,groupesfinanciers impliquésdansl’offrede
soins…) affirme lasupérioritéde lalogique marchande;et,finalement,le
monde politique (lesélus,les représentants légitimesde groupes
constitués…) revendique laprimautéde lalogiquedémocratique[8,10].
Le pouvoirdechacundecesquatre groupesd’acteurs reposesur sa
capacitédeconvaincre l’ensemble desacteurs sociaux qu’il parle etagitau
nom etdansl’intérêtde lapopulation. Ceteffort se manifeste parlesmots
utilisés(2) .Ainsi,lesprofessionnelsde lasanté parlentdes« patients » et,
plus généralement, des« malades»;lesgestionnairesparlentdes
«usagers », des«bénéficiaires» oudes«assurés»;le monde marchand
utilise les termes«consommateurs »,« ménages» ou«clients »;l’État se
réfèreaux «citoyens», aux « électeurs », aux «contribuables» ouau
« public» en général. Plus un groupe d’acteurs peut parleren toute
légitimitéaunom de lapopulation,plus lalogiquederégulation qu’il
valoriseaura de poidsdanslesdécisionscollectives.Maisceteffort ne peut
jamais réussir totalement,puisqu’aucunsystème desanté n’est,en effet,
régulé par une seule desquatre logiques ; larégulation empiriquede
chaquesystème secaractérise par une dosedonnée (toujours non nulle) de
chacune deslogiques.Et, d’autre part,larationalitédechacune des
décisionsdechacundesacteurs reposesur le faitqu’elle s’inscritdans une
seule deceslogiques.Il faut donc accepterl’idée que le système desanté
est constituéd’espacesdedécisionsdanslesquelsl’une oul’autredes
logiquesdomine. Etparconséquentqu’il existedesfrontièresentreces
espaces,frontièresautour desquelles seconcentrentles tensionsentre les
logiques.
La définition decesfrontièresetleurs déplacements fonten permanence
l’objetdediscussionsetde négociations.Mais une foisinstitutionnalisées,
elles structurent un ordresocial particulieren définissantles rôlesetles
domainesd’exercicedesdifférents groupesd’acteurs.Elles renforcent
certaines valeurs etcertaines représentations ; ellesencouragentcertaines
formesde pratiqueseten découragentd’autres ; ellesfixentlesfrontières
desdifférentesorganisations.Enbref,ellesdéfinissentles structuresdu
système etlesformesparticulièresdesarégulation.
Cesontcesformesparticulièresderégulation du système desanté qui
ontétébrutalement remisesen question durantlesannées90 sous la
pression combinée de plusieurs grandesforces.Ledéveloppementdes
connaissancesetdes techniquesapermis unaccroissementconsidérable
dudomaine d’intervention etde l’efficacitéde lamédecine alors que le
vieillissementde lapopulation etla dégradation de l’environnement
(2)Pour Bourdieu[2,3], l’enjeude laluttedesclassements sesituedans«
le monopole de lareprésentation
légitime dumondesocial»
[3]
. « Ce qui faitle pouvoirdesmots etdesmots d’ordre,pouvoirde maintenir
l’ordre oude le subvertir, c’est la croyancedanslalégitimitédesmots etdecelui qui lesprononce, croyance
qu’il n’appartientpasaux mots de produire… le pouvoir symboliquecomme pouvoirdeconstituerle donné par
l’énonciation, de fairevoiretde fairecroire, deconfirmeroudetransformerlavie dumonde et,parlà, l’action
sur le monde, doncle monde,…ne s’exerce ques’il est reconnu, c’est-à-dire méconnucomme arbitraire.
»[2].

LA GOUVERNANCE DANS LE DOMAINE DE LA SANTÉ 193
Santé publique
2008,volume 20,n° 2,pp. 191-199
augmentaientet transformaientlesbesoinsdesanté. Cesdeux phénomènes
ontentraîné une augmentation importantede la demande envers le système
desantéàun momentoùlespressionsexercéesparlamondialisation sur
lesfinancespubliques,ontobligé lesÉtats à contrôler sévèrementles
dépensespubliqueseten particulierlesdépensesdesanté. C’est en
réponseàla crisecréée parcesforcesques’est répandule conceptde
gouvernance. En effet,pour faire faceà cettecrise,il n’yapasd’autre
option quederéformeren profondeur le système desanté eten particulier
laforme desarégulation. Leconceptde gouvernance porteavecluiun
discours dechangement.Il indique que le système desanté ne peut plus se
concevoiretêtrerégulé comme auparavant.La mutation quis’opèrese
manifeste par un ensemble detransitionsqui obligentàrepenseren
profondeur sarégulation.
On passed’unsystème centrésur l’hôpitalàunsystème oùl’hôpital fait
partie d’unréseau(3) .Lesmaladieschroniquesetfonctionnellesde longue
durée prennentlarelèvedesmaladiesaiguësetinfectieuses.Le médecin
travaillant seul etde façon autonome dans son cabinetouàl’hôpital,
est remplacé pardeséquipespluridisciplinaires.Lecolloquesingulier
devientuncolloque pluriel. L’extrême spécialisation accroîtle besoin
d’accompagnementetdecoordination. Lesnouvelles technologiesde la
médecine rendentpossible une médecine individualisée audomicile du
patient.Etle système desoinsdoitaccepterqu’il ne peut àluiseule,en
rendantaccessiblesàtoute lapopulation des servicesdesantéde qualité,
réduire lesdisparitésdesantédanslapopulation.
L’arrivée duconceptde gouvernance impliquedeschangements aux trois
niveaux où s’exerce larégulation :macroscopique;mésoscopique, celuides
organisations ; etmicroscopique, celuides relationsentre lesacteurs
individuels.
Auniveaumacroscopique
,larégulation démocratiquedomine. Elle est
mobilisée pour définirlesgrandsprincipesorganisateurs quiassurentla
cohérencede l’ensemble du système. Elle portesur desquestionscomme
l’envergurede la couverturedu régime d’assurance-maladie,lapopulation
assurée,larépartition despouvoirs entre lesniveaux dedécision (degrésde
décentralisation),la définition deschampsd’exercicedesdifférents
professionnels,lesformesde financementdu système desoinsetles
articulationsentre lespolitiquesintersectoriellesdesanté etlespolitiques
desoins.Leconceptde gouvernance, auniveaumacroscopique,renvoie aux
idéesd’une plus grande participation directedescitoyensaux décisions,
d’une décentralisation accrue pour mieux utiliseret responsabiliserles
compétences, de l’adaptation du système desantéaux particularitéslocales,
d’une plus grande ouvertureà de nouvellesformesde financementetdu
recours accru àl’intersectorialité etàl’imputabilité pour apprécierles
conséquences sanitairesdespolitiquespubliques.
(3)«C’est une véritable révolution de type copernicienne que doit vivre l’hôpital public.Ancienne forteresse
enfermant sespropresmalades(etleurs dossiers !) etautour de laquelle gravitaientlespatients ambulatoires
etlesautresacteurs de lasanté,il vadevenir un deséléments qui graviterontautour dupatient,dans son
parcours de soinscoordonné »[6].

A.-P.CONTANDRIOPOULOS
194
Santé publique
2008,volume 20,n° 2,pp. 191-199
Auniveaude l’organisation de l’offredesoins
, cesont surtout leslogiques
marchande et technocratique quisontàl’œuvre. Ellespermettentdedéfinir
lesmodalitésd’accèsaux services,les responsabilitésetles règlesde
gestion desdifférentesorganisations(hôpitaux, CLSC, cabinets privés,
CHSLD…),le contrôle despratiquesprofessionnelles,les systèmes
d’information,lesmodalitésde paiementdesétablissements etdes
professionnels,lagestion de laqualité… End’autres termes, cesdeux
logiquesdéfinissentl’architecture etles règlesde fonctionnementdu
système dedispensation des services.L’espacederégulation qu’elles
investissent reste limité, d’uncôté,parlesgrandsprincipesorganisateurs du
système desanté quirésultentdedécisionsprisesauniveaumacroscopique
et, de l’autre,parlesexigencesde la clinique oùdomine lalogique
professionnelle (4).Leconceptde gouvernanceauniveaude l’organisation
des soins renvoie àl’idée que,pour éliminerlesbarrièresetles rigiditésdu
système actuel,il est nécessairede fonctionneren réseaux, d’introduire
desmécanismesde marché internes, dedécentraliserlesdécisionsetde
généraliserles systèmesd’évaluation etd’amélioration continuede la
qualité.
Auniveaumicroscopique
, c’est-à-diredansle système clinique,lalogique
professionnelle est dominante. Lesystème clinique est aucœur du système
desoins, c’est lui qui permetd’accueillirlespersonnes souffranteset
inquiètes, dediagnostiquer, de prévenir, detraiter, de pallier, d’observer
leurs problèmesdesanté etde lesorienterdansle système desoins.Lebut
de la cliniqueconsisteàoffrirà chaque personne souffrante les servicesles
mieux adaptésàsesbesoins spécifiques(qualité et spécificité) grâceaux
connaissancesexistantes(universalisme) etaux compétencesdesdifférents
professionnels(efficience) – ce qu’elle réussità accomplirparl’intégration
des soinsdansl’espace, dansle tempsetentre lesprofessionnels
(continuité,globalité et réactivité). Lesexigencesde la clinique placentles
professionnelsdans une situation paradoxale :ilsdoivent,en toute liberté,
exerceraumieux leur jugementpour adapterleurs connaissancesaucas
particulierdechaque patient,mais,en même temps,ilsdoivent s’assurer
queleurs décisions sontfondées sur desconnaissances scientifiques
reconnues[5].C’est à cettecondition qu’ils serontàmême de pouvoir rendre
descomptesdesdécisionsprisesen fonction de normesetdecritères
généraux [4,11,15].Lesystème cliniquesedistinguedetous lesautres
secteurs oùl’on offredes services(assurances, banques…) parl’existence
d’un noyauirréductible d’incertitude lié aufaitque ni le diagnosticni l’effet
des traitements ne peuventêtre prévus avec certitude. La logique
professionnelle permetdeconcilierla double exigencede la clinique:faire
du«sur mesure»[15]et rendredescomptesen fonction de normesetde
connaissancesgénérales.
(4) Onattribuesouventlesproblèmesdu système desantéaméricain àl’intrusion deslogiquesmarchande
et technocratiquedansle domaine de la clinique etde larégulation macroscopique. « Il est clairqueconsi-
dérerlamédecine comme une marchandisesoumiseàlalogique de l’entrepriseremodèle lafaçon dontles
soinsmédicaux sontfinancésetdispensésaux États-Unis,depuisle mode de commercialisation des services
etlaprolifération desorganismesmédicaux privés,jusqu’àlamicrogestion desdécisionscliniques,des
traitements etdumême coup de larelation entre le médecin et son malade. De plus en plus,l’objectif est de
vendreun“produit” plutôtque de dispenserdes soinsetce, à des“clients” plutôtqu’àdespatients »[12].

LA GOUVERNANCE DANS LE DOMAINE DE LA SANTÉ 195
Santé publique
2008,volume 20,n° 2,pp. 191-199
La question de lagouvernancede la clinique(5) se pose parce que les
grandesforcesquis’exercent sur le système desanté ont transformé en
profondeur le domaine de la clinique. L’exercicede lamédecine ne peut plus
seconcevoir uniquementcomme une relation individuelle entreun patientet
un médecin,il demandedesmoyensetdesexpertisesqui obligentàle
pensercomme un phénomène collectif sedéployantdansdesorganisations
(formellesouinformelles). L’espacede la cliniqueconstitueunvéritable
système d’actionsoùdoivent secoordonnerlespratiquesde professionnels
autonomeset très spécialisés.Pour conciliercoordination etlibertés
professionnelles,lagouvernanceclinique,oblige àrepenserlesformesde la
coordination etd’élargirle conceptd’autonomie professionnelle.
Enrésumé, aucune desquatre logiquesàl’œuvredansle système desoins
ne domine de façon absolue etaucun groupe d’acteurs ne peut dicter saloi
aux autres.Chaque logiqueconstitueun langage àpart entière,fondésur sa
proprevision du système desoins, de larationalité quidevraitorienter ses
décisions, dufonctionnementquidevraitêtre le sien, de laplace etdu rôle des
différents acteurs etdes relationsquecesystème devraitentreteniravecle
restede lasociété. L’enjeude lagouvernancedu système desoinsconsiste
donc à organiserlesespacesd’expression etdetension qui existententre les
quatre grandeslogiquesderégulation, de façon à ce que lesdécisionsprises
en fonction de l’une oude l’autre,parl’undesacteurs du système,soient
comprisesetperçuescomme légitimespar tous lesautres.Ils’agitlà de la
condition
sine quanon
pour ques’opèreune intégration dynamique et
cohérente entre lesdécisionsconcernantlesgrandsprincipesorganisateurs
du système,l’organisation de l’offredesoinsetlesdécisionscliniques.
La gouvernance:penserdifféremmentl’action collective
La gouvernance peut sedéfinircomme la conception,la conduite et
l’évaluation de l’action collectiveàpartird’une position d’autorité[13].Elle
s’appuie sur :(1)
unsystème de gestion
(ensemble des règlesquidéfinissent
lesmodalitésdedistribution dupouvoiretdes responsabilités);(2)
un
système d’information
(ensemble desdonnéesetde leur système
d’exploitation nécessaire pour que le système organiséd’action soit
intelligible et transparentàtout momentpour lesprofessionnels,les
gestionnaires,lesplanificateurs,lespatients etlapopulation) ;(3)
unsystème
de financement
(ensemble desincitations véhiculéesparlesmodalitésde
financementdu système,lesmécanismesd’allocation desbudgets etles
dispositifsde paiementdesacteurs)[4,9].La cohérence entreces trois
systèmespermetàlagouvernancederéaliserles troisgrandesfonctionsqui
la caractérisent.
La fonction d’orientation
, ce queHatchuel [13] appelle laprospective,peut
sedéfinircomme le :«
processus de production collectivedeconnaissance
(5) Pargouvernanceclinique,nous entendonsla conduite, à partird’une position d’autorité, desactions stra-
tégiquesetmanagérialesnécessairespour coordonnerlespratiquesde professionnelsautonomesen situa-
tion d’interdépendancedansl’exercicede leurs responsabilitéscliniques, dansle but d’assurerlaqualité et
lasécuritédes trajectoiresdesoinsdechaque patient.
La gouvernancecliniqueconsisteàmobiliserdes savoirs, duleadership, desoutils, desleviers d’actionspour
quedanslesorganisationsdesanté,le domaine de la clinique etle domaine organisationnel interagissenten
synergie pour orienterl’organisation dans son ensemble, dansle sensd’une amélioration continuedesa
performance.
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%