Chapitre 9 : Prendre en charge sa vie sexuelle de façon conjointe et

Chapitre 9 : Prendre en charge sa vie
sexuelle de façon conjointe et
responsable
Dans ce chapitre, nous allons voir comment les sciences peuvent intervenir dans l’évitement
des IST, dans la contraception et dans la procréation médicalement assistée.
I – Les IST
Elles sont causées par des virus, des bactéries ou des champignons.
Elles peuvent se transmettre par rapport sexuel, et parfois de la mère à l’enfant lors de la
grossesse ou de l’accouchement.
Vivre une sexualité responsable, c’est savoir se protéger soi-même et ne pas risquer de
transmettre une infection.
Pourquoi et comment lutter contre les IST ?
Fiche
3 – Les conséquences possibles des IST
Si les IST peuvent avoir peu ou pas de symptômes, elles peuvent aussi être à l’origine de
problèmes sévères : infertilité (chlamydia : risque d’obstruction des trompes), cancer (hépatite
B), SIDA (VIH)… Elles sont parfois mortelles.
4 – Limiter la propagation des IST
Plusieurs moyens permettent de lutter contre les IST :
La vaccination : des vaccins existent contre certaines IST (exemple : hépatite B, ou
certains cancers du col de l’utérus). Ils doivent être faits avant toute exposition
éventuelle à la maladie.
Les préservatifs : c’est le seul moyen de lutter contre la plupart des IST. Il est très
efficace pour lutter contre le VIH par exemple. (remarque : efficacité qui dépend de la
transmission de la maladie : par sperm ou contact des muqueuses)
Le dépistage :
o Intérêt individuel : de nombreuses IST se soignent, et plus la prise en charge est
rapide, moins il y a de risques de séquelles.
o Intérêt collectif : si on se sait contaminé, on peut protéger son entourage ; de
plus, plus on est soigné rapidement, moins on transmet la maladie. En cas de
doute, il est donc important de consulter, même sans symptômes.

II – Les conditions de la grossesse
Pour gérer son désir d’enfant, que ce soit pour l’éviter (contraception) ou pour le favoriser, il
faut d’abord répondre à la question suivante : Quelles sont les conditions qui permettent la
mise en place d’une grossesse ?
A – Fécondation et nidation
Fiches associées
On peut déterminer une période de fécondation par cycle, de j10 à 16 environ, durant laquelle
toutes les conditions de la mise en place d’une grossesse sont réunies.
Toutefois une ovulation peut avoir lieu à une période inattendue, et les cycles peuvent être
chamboulés (stress, décalage horaire… Dans la pratique, il est donc possible (même si c’est
moins probable) de tomber enceinte en dehors de cette période, à n’importe quel moment du
cycle.
B – Fonctionnement et contrôle de l’appareil reproducteur chez l’homme
1 – La double fonction des gonades
Fiche
Les testicules ont donc un double rôle de production de gamètes (spermatozoïdes) et de
production d'hormone (testostérone).
2 – Le rôle de l’hormone testiculaire
La testostérone est nécessaire à la production des spermatozoïdes. Elle intervient également
dans la mise en place et le maintien des caractères sexuels des hommes.
3 – Le contrôle du fonctionnement des testicules
Le taux de testostérone est stable à l'échelle de quelques semaines. Les testicules ont un
fonctionnement continu.
A la base du cerveau, on trouve une petite glande appelée hypophyse, reliée à
l'hypothalamus : on appelle cet ensemble le complexe hypothalamo-hypophysaire. Si ce
complexe est abîmé, les testicules sont atrophiés (rabougris). On en déduit qu'il agit sur les
testicules.
L'hypophyse produit deux hormones, la LH et la FSH, qui stimulent les gonades : on les
appelle donc gonadostimulines. Elles stimulent à la fois la production de testostérone et des
spermatozoïdes.
La testostérone agit elle-même sur l'axe hypothalamo-hypophysaire, en inhibant (diminuant)
son activité.
L'activité des testicules est régulée par le CHH, qui est lui-même régulée par les testicules : on
parle de rétrocontrôle (ici négatif).

→ schéma-bilan
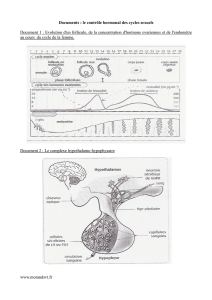
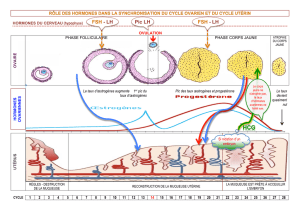
C – Fonctionnement et contrôle de l’appareil reproducteur chez la femme
1 – La double fonction des gonades (p255)
- Rôle de production de gamète :
L’ovaire comporte des structures appelées follicules, qui contiennent un ovocyte (ovule immature).
Devenir du follicule actif lors d’un cycle :
1. Phase folliculaire (j1 à j14) : croissance d’un follicule
2. Follicule mûr (j14) : ovulation
3. Phase lutéale (j14 à j28) : transformation du reste du follicule en corps jaune, qui
dégénère au bout de 14 jours.
- Rôle de production d’hormones :
Les hormones ovariennes sont produites par les follicules. Leur taux varie au cours du cycle.
1. Phase folliculaire : production d’œstrogènes par le follicule : le taux augmente car le
follicule grossit.
2. Phase lutéale : le corps jaune produit à la fois des œstrogènes et de la progestérone.
2 – Le rôle des hormones ovariennes (p255)
- Effet au cours d’un cycle :
o Indiquez quel est le principal organe cible des hormones ovariennes au cours
du cycle, et précisez de quelle façon elles agissent sur cet organe.
Phase du cycle
Hormones
Effet sur l’utérus
1e phase = phase folliculaire
Œstrogènes
Epaississement
2e phase = phase lutéale
Œstrogènes et progestérone
Formation de dentelle
o Ces hormones agissent également sur la glaire cervicale, la rendant plus ou
moins perméable aux spermatozoïdes.
- Effet global sur la femme :
Les œstrogènes interviennent également dans la mise en place et le maintien des caractères sexuels
des femmes.
3 – Le contrôle du fonctionnement des ovaires (p258-259)
Le CHH agit sur les ovaires par l’intermédiaire des hormones gonadotropes LH et FSH :
- la FSH stimule la croissance d’un follicule durant la 1e phase du cycle.
- Un pic de LH déclenche l’ovulation.

Les hormones ovariennes agissent à leur tour sur le CHH : elles exercent un rétrocontrôle.
- La progestérone exerce toujours un rétrocontrôle négatif (inhibition).
- Les œstrogènes inhibent le CHH lorsqu’elles sont en faible concentration, mais elles le
stimulent lorsqu’elles sont en forte concentration, ce qui arrive en fin de phase
folliculaire, lorsque le follicule est mûr : cela déclenche un pic de LH qui déclenche
lui-même l’ovulation.
Cet effet variable des hormones ovariennes selon leur concentration est à l’origine du
fonctionnement cyclique chez la femme.
→ schéma-bilan
III – Maitriser la procréation
Maitriser la procréation, c’est pouvoir décider quand avoir un enfant, et pouvoir bénéficier
d’une aide en cas de difficulté. Ces dernières années, les techniques de maitrise de la procréation
se sont diversifiées et perfectionnées.
En quoi les connaissances scientifiques permettent-elle de maîtriser la procréation ?
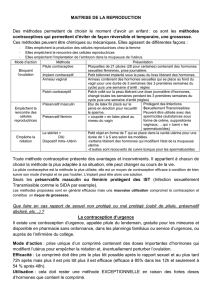
A – Choisir le moment d’avoir un enfant : la contraception
1 – Une grande variété de moyens contraceptifs disponibles
La contraception consiste à employer une méthode pour éviter une grossesse non désirée. Pour
cela, on peut bloquer l’un des facteurs de la grossesse : la production des gamètes, leur rencontre
et/ou la nidation.
Tableau
On constate parfois un décalage entre l’efficacité théorique et l’efficacité réelle de certains
moyens de contraception : cela est lié aux oublis (fréquents pour la pilule, ainsi que pour les
préservatifs) ou à une mauvaise utilisation.
Le préservatif est le seul et unique moyen de contraception qui protège en plus des IST.
2 – Focus sur les méthodes hormonales
a – La contraception hormonale régulière
La pilule combinée comporte des doses d’hormones ovariennes de synthèse : œstrogènes et
progestatifs.
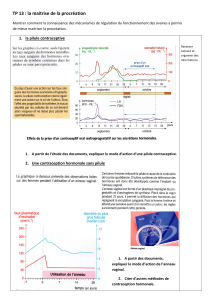
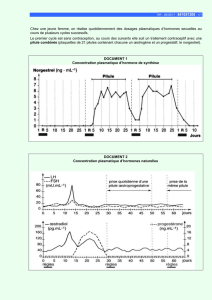
Le graphique ci-dessous présente un premier cycle sans pilule, et un second sous pilule. Seules les
hormones d’origine naturelles sont figurées sur ces graphiques.

1 – Expliquez la très faible production d’hormones hypophysaires.
Les hormones contenues dans la pilule inhibent le CHH, donc sa production de LH et de FSH.
2 – Déduisez-en l’origine du taux faible d’hormones ovariennes naturelles.
Le CHH ne stimule donc plus les ovaires, qui ont une activité faible et produisent peu d’hormones.
3 – Que se passe-t-il concernant le développement et l’émission d’un ovocyte sous pilule ?
Pas de pic de LH donc pas d’ovulation.
4 – Expliquez l’origine des règles sous pilule.
Elle est due à la chute du taux de progestérone lors de l’arrêt de la pilule.
La pilule combinée bloque l'ovulation, agit sur la glaire cervicale et sur l'utérus. Sans oubli, elle
est très efficace.
D'autres moyens de contraception hormonale ont été développés pour limiter les risques
d'oublis : patch, implant...
b – La contraception d'urgence : la pilule du lendemain
Elle comporte de la progestérone de synthèse très fortement dosée. Ceci permet d’inhiber le pic
de LH et donc l’ovulation si elle n’a pas encore eu lieu. De plus, elle rend l’utérus impropre à
la nidation. Mais son taux de réussite modéré fait qu’elle ne doit être utilisée que de façon
exceptionnelle.
3 – La contraception, entre sciences et société
Tableau
On observe un décalage entre la mise en place des moyens de contraception sur le plan
scientifique et leur légalisation.
Les implications des méthodes découvertes doivent être débattues et intégrées dans le
contexte social.
 6
6
1
/
6
100%