virus maladie r souvent


2

3
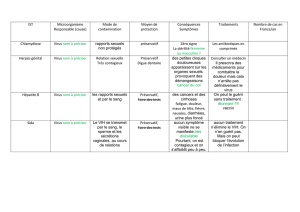
VIH signifie «Virus de l’immunodéficience humaine», virus qui attaque et
détruit les cellules du système immunitaire d’un être humain, système chargé de
se défendre contre les infections. On évoque alors un «déficit immunitaire»
chez la personne infectée.
Parmi elles, la cible principale du
VIH est le lymphocyte T CD4+.
Le VIH reconnaît la molécule
CD4, ce qui lui permet de s’accrocher
au lymphocyte, d’y pénétrer, d’utiliser
sa machinerie cellulaire pour se
reproduire et finalement de détruire
la cellule qui l’a hébergé.
Il se fixe sur les cellules
qui portent à leur surface
une molécule appelée
CD4.
Le VIH est un destructeur de lymphocytes. Or les lymphocytes T
CD4+ sont les initiateurs et les chefs d’orchestre de la réponse
immunitaire (le taux normal se situant entre 600 et 1200/mm3).
Leur destruction par le VIH aboutit à une désorganisation et
finalement à une incompétence du système immunitaire.

4
Une personne séropositive au VIH est plus vulnérable à toute une série
d’infections et de maladies, que l’on appelle infections “opportunistes” car elles
profitent de l’affaiblissement du système immunitaire. Ces infections sont rares
dans la population générale et touchent les personnes qui sont
immunodéprimées.
La survenue d’infections opportunistes caractérise le stade Sida, qui veut dire
« Syndrome d’ImmunoDéficience Acquise ».
Être séropositif au VIH, c’est être porteur du virus. L’infection par le VIH a la
particularité de rester silencieuse de longues années. Pendant cette période, les
personnes atteintes sont séropositives au VIH, peuvent transmettre le virus, mais
ne présentent aucun signe apparent de la maladie.
Il est important de ne pas partager des objets qui risquent d'être souillés par du
sang comme la brosse à dents, le rasoir ...
Par la toux
En se serrant la main
En partageant les couverts, les plats, les aliments
En buvant dans les mêmes verres
Par les animaux, les insectes (piqûre de moustiques)
Lors d’un baiser, du toucher
Le virus ne se transmet pas :

5
Pour le moment, il
n’existe pas de traitement
qui guérisse cette
maladie, mais des trai-
tements existent pour
freiner son évolution
afin d' améliorer les
conditions de vie des
patients. Les médicaments
utilisés dans le traite-
ment du VIH/Sida sont
le plus souvent donnés
en multi thérapie. Il
s’agit de l’association
de plusieurs médicaments
différents. Ces traite-
ments ont pour but de
diminuer la quantité de
virus présente dans le
sang, mais ne permet-
tent pas de l'éliminer
définitivement de l’or-
ganisme. Ainsi le virus
ne détruit plus les dé-
fenses immunitaires, le
but étant d'avoir un vi-
rus indétectable dans
le sang (charge virale
indétectable) et un
taux de CD4 élevé.
Selon vos besoins et/ou l'expertise de votre
médecin référent, dans le cadre de votre
suivi, vous pouvez bénéficier :
des conseils d'une assistante sociale
pour l'ouverture de vos droits de prise en
charge à 100%, la CMU, la MDPH…
et pour vous aider dans vos démarches
administratives
du soutien d'un personnel spécialisé
d’une aide diététique
d’un soutien psychologique
de consultations d’aide à l’observance
de consultations de sexologie
Comprendre sa maladie,
son traitement,
apprendre à s’organiser
pour réussir à bien prendre
les médicaments prescrits
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
1
/
23
100%