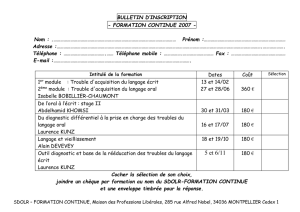
Prioritcis de soins des personnes cegcis en EMS

Laurence Séchaud ▪ Professeure ▪ RN, PhD
Filière Soins infirmiers - Haute école de santé ▪ HES-SO Genève
Direct +41 22 388 56 42 ▪ Réception ou Service +41 22 388 56 00 ▪ Fax +41 22 388 56 01
Article publié dans
:
revue romande
Reiso (revue d’information sociale/en ligne/www.r
eiso.org)
Les priorités de soins des personnes âgées en EMS
Quels sont les désirs des personnes âgées qui entrent en institution? Une étude infirmière a donné la
parole tant aux résidants qu’aux proches et identifié les différences de priorités des uns et des autres.
Par Laurence Séchaud et Claudia Mazzocato.
L’entrée en établissement médico-social est un moment important dans la vie d’un individu tout comme elle l’est
pour son entourage. Ce changement implique des modifications des habitudes de vie qui sont l’occasion de
formuler ses attentes personnelles vis-à-vis de l’équipe soignante et de l’organisation. La consultation de l’aîné
sur ses préférences et ses désirs concernant les soins s’avère primordiale pour respecter au mieux son
autonomie et son libre arbitre. Dans ce nouveau contexte de vie, il doit faire face, ainsi que ses proches
significatifs, à des situations inattendues. Or, elles impliquent souvent des prises de décisions complexes qui
peuvent, dans certains cas, être précipitées. Il s’avère donc important, dans ces conditions, de posséder une
bonne connaissance des préférences et des priorités de soins privilégiées par les intéressés. L’équipe soignante
pourrait ainsi offrir des soins de qualité et respectueux des volontés et des droits des résidants.
Si accompagner les personnes au terme de leur existence fait partie des missions essentielles de la pratique
infirmière, l’expérience clinique et les recherches montrent que les discussions sur la fin de la vie sont complexes
et délicates. Elles concernent non seulement des aspects biomédicaux mais aussi psychosociaux, spirituels,
voire financiers. Il est néanmoins difficile de les aborder. La thématique est encore perçue comme « taboue » et
sensible à traiter. Il arrive souvent que chacun croie que l’autre sait, sans forcément qu’un partage ne soit
entrepris entre les acteurs. Des recherches montrent qu’il existe peu de concordance et que les proches
souhaiteraient être partenaires et pouvoir jouer le rôle de représentants. De plus, la fin de la vie est la résultante
d’une trajectoire qui se décline dans le temps, avec des étapes successives ; cela implique que les besoins des
personnes peuvent changer au cours de la maladie. Alors que les perceptions sur ce qui constitue la qualité de
vie peuvent se modifier, les patients savent néanmoins ce qu’ils veulent à son terme.
Aller au-delà des directives anticipées
A l’origine, à la fin des années 80, les Directives anticipées (DA) ont été conçues pour rassembler les volontés de
la personne sur les traitements souhaités en cas de perte de discernement. Elles ont suscité beaucoup d’intérêt
et d’espoir. Les études réalisées dans les dernières décennies ont toutefois relevé un certain nombre de limites
et d’obstacles pour leur mise en œuvre:
• une difficulté à les rédiger avec des taux de remplissage variant entre 15 et 30%, selon les études et les
publics, et n’évoluant que partiellement au cours des ans, malgré de nombreuses stratégies pour leur
promotion ;
1
• une disponibilité relative ; en effet lorsqu’elles existent encore faut-il qu’elles soient également à
disposition immédiatement en cas de nécessité ;
• une certaine imprécision.
Dans le cas où elles sont accessibles, leur formulation parfois trop générale ou trop contraignante, voire
contenant des contradictions internes par rapport à la situation clinique présente, peuvent les rendre difficiles à
respecter. Ces différents arguments ont poussé les cliniciens à remettre en question les fondements même de la
démarche, fréquemment centrée sur une allocation des traitements à administrer ou à éviter, pour envisager un
changement de paradigme. C’est ce qu’offre la Planification Anticipée du Projet Thérapeutique (PAPT). Celle-ci
peut être vue comme un processus continu de concertation entre le patient, ses proches et le dispensateur de
1
Wilkinson, A., Wenger, N., & Shugarman, L. (2007). Literature review on advance directives. U.S. Department of health and Human
Services, Assistant Secretary for planning and evaluation, Office of Disability, Aging and long-term care Policy.
Séchaud L., Goulet C., Morin D. & Mazzocato C. (2013). Advance care planning for institutionalised older people: an integrative review of
the literature. International Journal of Older People Nursing Jun 20 doi : 10.1111/opn.12033

Laurence Séchaud ▪ Professeure ▪ RN, PhD
Filière Soins infirmiers - Haute école de santé ▪ HES-SO Genève
Direct +41 22 388 56 42 ▪ Réception ou Service +41 22 388 56 00 ▪ Fax +41 22 388 56 01
soins en vue de définir une orientation commune des soins et traitements à mettre
-
ou ne pas mettre
-
en œuvre.
Elle donne la priorité au patient (et non à la maladie) et ceci en prévision du jour où ce dernier deviendrait
incapable de prendre lui-même les décisions à ce sujet
2
. Elle recouvre un champ bien plus large et qui implique
un véritable changement par le regard qu’elle porte, non pas sur la maladie, mais sur l’expérience existentielle du
patient. Elle implique de se préparer à la mort et correspond à un processus social qui se déroule dans le
contexte d’une famille/entourage, lequel est influencé par les relations interpersonnelles. L’axe privilégié est le
point de vue du patient, avec un focus sur ses préférences de soins et leur intensité qui sont à distinguer des
choix de traitements. Une importance prépondérante est mise sur les valeurs et croyances de l’individu. Enfin, la
PAPT se conçoit sous forme d’une démarche progressive et continue. De type processus, elle implique une
communication renforcée et répétée entre acteurs et ne se résume pas à remplir ponctuellement un formulaire.
Améliorer les pratiques
Comment initier le processus et faciliter le dialogue ? L’intervention imaginée et proposée dans la recherche
3
s’est adressée successivement au résidant, au proche puis à la dyade. Sa spécificité a consisté en l’utilisation
d’un jeu de cartes « alternatif »
4
. Par son intermédiaire, l’infirmière a demandé au résidant de se situer face à
trente-six énoncés formulés en termes de besoins spécifiques lors de la fin de la vie et identifiés comme étant
particulièrement importants par des recherches antérieures
5
. Les consignes données par la professionnelle ont
été de classer les cartes en trois piles (peu, moyennement et très important), puis de hiérarchiser les plus
importantes en fonction de leur degré de priorité. L’originalité de cette approche est que le résidant trie, dans
toutes ces propositions, celles qui lui parlent. Il prend lui-même l’initiative, l’infirmière suscitant l’échange et
donnant la possibilité de clarifications ou développements en fonction des cartes sélectionnées. Dans un
deuxième temps, avec la même méthodologie, un entretien a été conduit auprès du proche sauf qu’il lui était
demandé les projections qu’il se faisait des attentes du résidant. L’ultime entretien a consisté en une discussion,
entre résidant et proche animée par l’infirmière, sur les priorités nommées.
Les similitudes et les différences ont été identifiées et travaillées. Le rôle de l’infirmière a été de donner la parole
au résidant afin qu’il puisse faire entendre ses choix, les développer, voire les clarifier et de favoriser les
échanges en fonction des priorités identifiées. Par la suite, les possibles implications en termes de type de soins
et d’intensité de traitements ont été explorées.
Des priorités distinctes ou similaires ?
Parmi les dix cartes sélectionnées comme les plus importantes par les résidants et les proches, quel a été le
nombre d’énoncés similaires dans les trente-neuf dyades participantes?
Aucune paire n’avait une similitude totale. La comparaison des choix a montré une grande variabilité (de un à huit
énoncés similaires). Alors que presqu’un tiers (29%) avaient seulement trois cartes en commun, un peu plus d’un
quart (26%) en possédait quatre. Enfin, il est à noter que seul un 16% a fait une sélection identique d’énoncés
dans huit cas sur dix alors qu’ils sont 13% dans ce cas avec six énoncés sur dix.
Cela indique le peu de connaissances partagées entre proches et résidants sur les attentes de ces derniers. Ces
résultats contredisent certaines croyances, bien répandues, qui laissent supposer que celui qui est proche sait
« naturellement » ce qui est prioritaire pour l’autre.
2
Deliens, L., De Gendt, C., D’Haene, I., Meeussen, K., Van den Block, L., & Stichele, .R.V. (2009). La planification anticipée des soins : la
concertation entre les dispensateurs de soins, les patients atteints de la maladie d’Alzheimer et leurs proches. Belgique : Fondation Roi
Baudouin.
3
«La Planification Anticipée du Projet Thérapeutique (PAPT) auprès des personnes âgées hébergées en établissement médico-social»,
Laurence Séchaud, thèse prochainement accessible sur le site Serval de l’Unil http://www.unil.ch/serval
4
Menkin, E. S. (2007). Go Wish: a tool for end-of-life care conversations. J Palliat Med, 10(2), 297-303. doi: 10.1089/jpm.2006.9983. Voir
les cartes, en anglais, sur ce site internet : http://www.gowish.org/
5
Steinhauser, K. E., Christakis, N. A., Clipp, E. C., McNeilly, M., McIntyre, L., & Tulsky, J. A. (2000). Factors considered important at the
end of life by patients, family, physicians, and other care providers. JAMA, 284(19), 2476-2482. doi: joc00645 [pii]

Laurence Séchaud ▪ Professeure ▪ RN, PhD
Filière Soins infirmiers - Haute école de santé ▪ HES-SO Genève
Direct +41 22 388 56 42 ▪ Réception ou Service +41 22 388 56 00 ▪ Fax +41 22 388 56 01
Une comparaison des dix énoncés jugés les plus importants a montré que les deux groupes d’acteurs,
indépendamment des paires qu’ils constituent
6
ont fréquemment (8/10) sélectionné les mêmes priorités dans
leurs « top ten ». Seule exception, deux énoncés ne sont ressortis que dans un seul groupe. “Etre en paix avec
Dieu” apparaît en 9
ème
priorité chez les résidants. Quinze d’entre eux l’ont sélectionné. A l’inverse, “Etre traité
comme je veux” représente pour les proches la 2
ème
priorité. Ils sont 24 à l’avoir privilégié. Hormis ces deux
différences manifestes, d’autres distinctions dans les choix prioritaires sont visibles. La place de la famille (“Avoir
ma famille avec moi”) est nettement plus valorisée chez les proches que les résidants (25 vs 16 respectivement) ;
de même “Ne pas avoir d’angoisse” est un besoin qui a été exprimé surtout par les proches (22 vs 15).
Pour un réel partenariat
Ces résultats intéressants invitent les professionnels à s’interroger sur la réelle place laissée à la personne
soignée et mettent en question nos représentations sur « ce qui est bon » pour elle. Explorer les besoins et
attentes à la fin de la vie et les valeurs qui les sous-tendent, favoriser le partage entre intéressés sont des étapes
incontournables. En ce sens, la Planification Anticipée du Projet Thérapeutique a permis d’ouvrir une réelle
discussion sur les priorités et leur importance respective.
Cette approche innovante a été bien acceptée chez les résidants et les proches qui ont participé à l’étude. Elle
devrait permettre, grâce à la place centrale dévolue aux soignés et au partenariat établi avec l’entourage,
d’envisager des soins ultérieurs qui respectent et correspondent à leurs attentes non seulement dans des EMS
mais plus largement dans les divers milieux de soins.
Laurence Séchaud, infirmière, professeure, Haute école de santé, Genève
Claudia Mazzocato, médecin cheffe, Service de soins palliatifs/Unité d’éthique, CHUV, Lausanne
6Voir annexe

Laurence Séchaud ▪ Professeure ▪ RN, PhD
Filière Soins infirmiers - Haute école de santé ▪ HES-SO Genève
Direct +41 22 388 56 42 ▪ Réception ou Service +41 22 388 56 00 ▪ Fax +41 22 388 56 01
1
/
4
100%