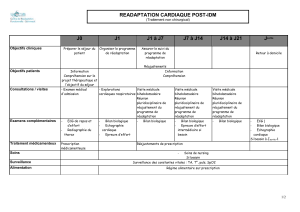
Aucun titre de diapositive

L’insuffisance cardiaque en 2008
Réadaptation et éducation
B PIERRE
Bureau national du groupe G.E.R.S. de la S.F.C.
Centre de réadaptation I.R.I.S et 29 place Bellecour
35 ème FORUM MEDICAL LYONNAIS. 29/11/08


L’INACTIVITE PHYSIQUE
•Mortalité totale
•Mortalité CV
•Obésité, SM, diabète 2
•HTA
•Cancers
•IRCO
•Dépression
•Ostéoporose, pathologies rhumatismales

« LA VIE EST MOUVEMENT »
Aristote (IVesiècle avant JC)

 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
1
/
36
100%