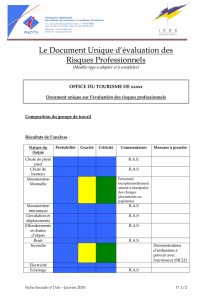
le bis en 2014 : une place renaissante

LE BIS EN 2014 : UNE PLACE
RENAISSANTE ?
Valérie Billard
Service d’anesthésie et USCC, Institut Gustave Roussy, 94805 Villejuif.
INTRODUCTION
Les index dérivés de l’EEG en anesthésie en quelques lignes :
L’utilisation de paramètres dérivés de l’électroencéphalogramme (EEG) pour
estimer la profondeur d’une anesthésie générale est née de la conjonction de
2 savoirs [1] :
• Celui des physiologistes qui ont observé depuis la découverte des barbituriques
dans les années 1930 que l’EEG se modifiait de façon reproductible au cours
de l’anesthésie.
• Celui des ingénieurs qui ont mis à disposition des outils d’analyse mathématique
en temps réel permettant d’extraire d’un signal EEG complexe et apériodique
des chiffres simples qui variaient de façon cohérente avec l’observation clinique.
Après différents prototypes réservés à des laboratoires de recherche, le
premier paramètre atteignant le stade de la pratique clinique grâce à un moniteur
dédié et homologué (marqué CE) a été l’index bispectral, mis sur le marché en
1993 aux USA et en 1996 sur les autres continents.
L’index bispectral ou BIS est un chiffre sans dimension variant de 100 (chez
un sujet parfaitement éveillé) à 0 (EEG plat). Des valeurs entre 40 et 60 sont
recommandées au cours de l’anesthésie générale car elles sont supposées être
associées à une probabilité de réveil peropératoire et de mémorisation < 5 %.
Des valeurs un peu plus hautes sont tolérées en présence de N2O qui a un effet
clinique sédatif et antalgique de complément avec peu d’effets EEG. Aujourd’hui,
le BIS est disponible soit dans un moniteur séparé soit dans un module intégré
aux principaux moniteurs multiparamétriques du marché.
Le BIS a été suivi quelques années plus tard par plusieurs concurrents
comme :
• L’entropie développée par Datex GE calcule 2 paramètres [1] :
- L’entropie basale (State Entropie ou SE) analyse l’EEG dans la même bande
de fréquences que le BIS.
- L’entropie réactionnelle (ResponseEntropy ou RE) analyse en plus les
fréquences rapides supposées refléter l’analgésie, postulat qui n’a pas été
totalement confirmé cliniquement.

MAPAR 2014
126
• Le Sedline fournit 1 paramètre, le Patient State Index ou PSI basé sur la balance
entre l’EEG frontal et central sur les 2 hémisphères [2].
• Le NeuroSense fournit également un paramètre pour chaque hémisphère
basé sur une analyse par ondelettes et appelé WAVSNC. De plus, il capte
les fréquences rapides (gamma) qui sont supposées corréler à la sédation
légère [3].
Le but de cette présentation est de passer en revue ce que peut attendre un
clinicien aujourd’hui d’un de ces moniteurs, en sachant que, par son antériorité
et par une politique de développement rigoureuse, le BIS a fait l’objet d’un
beaucoup plus grand nombre de publications que ses concurrents, aussi bien
pour valider les valeurs à recommander que pour décrire les bénéfices cliniques
et les limites d’utilisation. Ces publications ont fait l’objet de plusieurs revues
générales [4, 5], d’une analyse de la Cochrane library [6] et de Recommandations
Formalisées d’Experts de la SFAR (http://www.sfar.org/_docs/articles/RFEPro-
fondeurAnesthsie.pdf).
1. CONSOMMATION / DÉLAIS DE RÉVEIL
Par rapport à une pratique clinique « standard », basée sur des considérations
statistiques, où les doses sont choisies pour éviter un réveil peropératoire à plus
de 95 % des patients (MAC awake 95) ou pour éviter la réponse à la chirurgie
(MAC 95), l’anesthésie guidée par le BIS, ou par un de ses concurrents, permet
dans toutes les études de réduire les doses d’hypnotique. Cette réduction varie
selon les études de 10 à 40 % [6].
Les délais de réveil et d’extubation sont raccourcis de 2 et 5 minutes, le
délai de sortie de SSPI de 5 à 6 minutes, le délai de sortie de l’hôpital n’est pas
modifié mais ces résultats ont été obtenus avec des halogénés modernes ou
du propofol sur de la chirurgie de durée assez courte c’est-à-dire dans les pires
conditions pour évaluer un bénéfice potentiel.
La balance médico-économique doit donc être déclinée dans chaque institu-
tion en tenant compte d’une part du prix du moniteur et surtout du consommable
(environ 12 € pour une électrode de BIS), d’autre part du type et de la durée de
chirurgie, des hypnotiques utilisés et du prix de l’heure d’anesthésie. Dans la
plupart des cas, cette balance n’est positive que pour les anesthésies de longue
durée. Mais la réduction de consommation d’halogéné peut être vue comme
un bénéfice écologique.
2. PRÉVENTION DU RÉVEIL ET DE LA MÉMORISATION PEROPÉ-
RATOIRE
Dans la population générale, le risque de mémorisation est estimé entre
0,1 et 0,2 % ce qui, à l’échelle de la France et de ses 6 millions d’anesthésies
générales par an, représente 6 à 12 000 mémorisations par an. C’est un événe-
ment grave qui induit à la fois des séquelles psychologiques parfois prolongées
et des démarches de plainte médico-légale.
Le risque est augmenté dans des situations à risque comme les patients
sous traitements neurotropes multiples, le toxicomane, l’insuffisant cardiaque
ou respiratoire sévère, celui ayant un antécédent de mémorisation peropératoire,

Questions pour un champion en Anesthésie 127
la chirurgie cardiaque, la césarienne sous AG, le polytraumatisé, le patient
hypotendu en peropératoire …
C’est donc dans ces situations où l’utilisation du BIS devrait être la plus
intéressante. Ceci a été confirmé par une grosse étude randomisée portant
sur près de 2500 patients [7] et qui retrouvait une diminution de l’incidence de
mémorisation de 0,9 % avec une « pratique standard » à 0,2 % avec un BIS,
c’est-à-dire ramenant le risque à celui de la population générale.
Cette étude a été remise en question par 2 autres grosses études rando-
misées qui comparaient l’anesthésie ajustée au BIS non pas à une pratique
habituelle ouverte mais à une anesthésie halogénée en fixant comme consigne
1 MAC [8, 9]. Les 2 ont retrouvé une incidence de mémorisation similaire ou
inférieure dans le groupe ajusté à 1 MAC par rapport au groupe ajusté au BIS.
A l’issue de la violente polémique littéraire qui a suivi, nous pouvons conclure
que l’utilisation du BIS permet bien de ramener le risque de mémorisation d’une
population à haut risque à celui de la population générale et peut donc être
recommandée dans ce contexte, mais que ce n’est pas la seule façon d’y parvenir
et que l’administration de hautes concentrations d’hypnotique aboutit aussi à ce
résultat. Cependant, aucune des 2 études ajustées à la MAC ne décrit clairement
ni les modalités de l’analgésie, ni la stabilité hémodynamique peropératoire, ni
le devenir postopératoire associés à cette stratégie.
3. DEVENIR À LONG TERME ET SURVIE
Depuis quelques années, plusieurs études expérimentales semblent sug-
gérer que les agents anesthésiques ont des effets néfastes irréversibles sur le
système nerveux central, en particulier aux âges extrêmes de la vie. Mais ces
études sont trop éloignées des conditions cliniques pour pouvoir conclure si ces
effets néfastes sont corrélés aux concentrations d’agent auxquelles le cerveau
est exposé et s’ils surviennent à des concentrations thérapeutiques.
En 2005, une étude observationnelle prospective a analysé les valeurs de
BIS au cours d’une anesthésie pour chirurgie non cardiaque et l’a confronté à la
mortalité des patients au bout d’1 et 2 ans [10]. La mortalité à 1 an était de 5,5 %
et la durée de BIS < 45 ressortait comme l’un des 3 facteurs indépendants de
surmortalité avec l’hypotension peropératoire et les comorbidités. Le dessin de
l’étude ne permettait pas de trancher entre le fait qu’un surdosage anesthésique
influence négativement l’inflammation et l’immunité ou simplement le fait qu’un
BIS bas témoigne de patients plus fragiles ou à un stade plus avancé de leur
maladie.
En 2009, une étude rétrospective scandinave a également observé cette
corrélation entre BIS et mortalité avec un risque relatif de mortalité à 1 an
augmenté de 13 % par heure de BIS < 45 [11]. Mais lorsque les auteurs ont
stratifié l’analyse en fonction de la pathologie principale, la corrélation ne persistait
plus que dans le groupe de patients ayant un cancer de mauvais pronostic et
disparaissait dans tous les autres contextes. Là encore, le dessin de l’étude ne
permettait pas d’affirmer un mécanisme causal. Les mêmes auteurs ont ensuite
examiné un groupe de patients chez qui un cancer a été diagnostiqué dans les
4 ans qui ont suivi une anesthésie générale et n’ont pas retrouvé de corrélation
entre la durée d’anesthésie ou de BIS bas et l’incidence de cancer dans les
années qui suivent [12].

MAPAR 2014
128
Les données des grosses études sur la mémorisation ont également été
réanalysées dans cette optique. Dans l’étude comparant anesthésie ajustée au
BIS vs. 1 MAC pour tous, une longue durée cumulée de BIS bas était un facteur
indépendant de surmortalité en chirurgie cardiaque et était associé à plus de
comorbidités pouvant favoriser cette surmortalité [13]. En revanche, aucune
corrélation entre BIS bas et surmortalité n’était retrouvée en chirurgie non
cardiaque [14]. Dans l’étude comparant anesthésie ajustée au BIS vs. pratique
« standard », le fait d’utiliser un BIS n’était pas significativement corrélé à la
mortalité, mais le fait d’avoir utilisé un BIS ET de n’avoir eu aucun épisode de
BIS < 40 pendant plus de 5 minutes était un facteur protecteur [15].
Dans aucune de ces 3 études, la concentration d’hypnotique n’apparaissait
comme un facteur de surmortalité, c’est-à-dire que la surmortalité ne survenait
pas chez les patients qui auraient reçu des concentrations particulièrement
hautes d’hypnotique mais chez ceux qui avaient un BIS bas de façon prolongée
avec des doses identiques à la population ayant survécu.
Cette hypothèse a été poussée plus loin par Sessler et al. avec la définition
du « Triple Low » [16] : la durée de séjour était prolongée et la mortalité à 30
jours multipliée par 4 chez les patients ayant à la fois une pression artérielle
basse, une concentration d’halogéné faible et un BIS bas, et ce surtout si cette
situation perdurait pendant plus de 60 min. Les patients en situation de « double
low » (2 paramètres bas seulement) avaient une mortalité augmentée mais
plus discrètement. Cette analyse suggère que les patients qui avaient cette
surmortalité étaient arrivés au stade de la chirurgie plus malades que les autres,
et que cette faiblesse se traduisait par un BIS bas et une pression artérielle basse
malgré des doses d’hypnotique habituelle.
En d’autres termes, elle suggère que les patients qui restent hypotendus
en peropératoire malgré des doses d’hypnotique habituelles ou basses doivent
bénéficier d’un monitoring par le BIS. Si celui-ci est bas, le patient est à très
haut risque et le traitement de l’hypotension doit être immédiat et intensif afin
de sortir de la situation de triple low.
4. DÉVELOPPEMENTS PRÉSENTS ET FUTURS
4.1. LE BIS EN RÉANIMATION ?
Quelques investigateurs se sont penchés sur l’utilisation du BIS en réani-
mation. Elle est difficile car la gamme des valeurs observées est très large, en
particulier chez les patients non curarisés [17]. La discordance la plus fréquem-
ment observée associe des valeurs de BIS haut (avec des artefacts musculaires)
et une sédation profonde. En revanche, un BIS très bas au cours de cette même
sédation profonde suggère un surdosage ou des complications neurologiques et
peut conduire soit à diminuer les doses, soit à faire les examens diagnostiques
nécessaires.
4.2. BIS BILATÉRAL / NEUROSENSE
Depuis quelques années, des sensors de BIS surveillant les 2 hémisphères
sont disponibles et permettent d’estimer l’asymétrie entre l’EEG des 2 hémis-
phères. La sensibilité de cette surveillance est probablement médiocre car limitée
à un territoire étroit, mais sa spécificité peut être intéressante [18]. En d’autres
termes, si l’EEG devient très asymétrique dans un contexte chirurgical évocateur

Questions pour un champion en Anesthésie 129
(chirurgie cervicale, sténose carotidienne connue, bas débit…) ceci constitue un
signe d’alerte fort qui appelle un traitement immédiat.
4.3. BOUCLE FERMÉE
Depuis 10 ans, plusieurs équipes ont réalisé une anesthésie automatisée
en asservissant à des valeurs de BIS choisies soit l’hypnotique (du propofol le
plus souvent) soit l’hypnotique et le morphinique [19] avec de bons résultats sur
la stabilité du BIS et la charge de travail. La place exacte de ces boucles reste à
préciser en particulier chez le patient non curarisé ou lorsque l’hémodynamique
est précaire.
CONCLUSION
L’utilisation du BIS ou de ses compétiteurs a, avant tout, ouvert la réflexion
sur la notion de profondeur d’anesthésie et les critères de titration des agents
hypnotiques.
Elle permet de diminuer les doses moyennes d’hypnotique dans une popu-
lation, avec un bénéfice plus écologique qu’économique dans l’état actuel des
marchés, sauf pour des chirurgies de longue durée.
Elle permet de diminuer l’incidence de réveil et de mémorisation peropéra-
toire, en particulier dans les populations à haut risque mais ne la supprime pas
totalement.
Des valeurs de BIS bas doivent conduire à diminuer les doses d’hypnotique.
Des valeurs de BIS bas avec des doses basses d’hypnotique constituent un
symptôme fort de fragilité du patient nécessitant un traitement symptomatique
renforcé surtout si elles sont associées à une pression artérielle basse. Inver-
sement, des valeurs de pression artérielle basse avec des doses d’hypnotique
basses constituent une indication de monitorage du BIS afin de détecter et de
traiter ces situations à haut risque.
RÉFÉRENCES BIBLIOGRAPHIQUES
[1] Billard V, Constant I. Analyse automatique de l’électroencéphalogramme : quel intérêt en l’an
2000 dans le monitorage de la profondeur de l’anesthésie ? Ann Fr Anesth Réanim 2001;20:763-85
[2] Drover D, Ortega HR. Patient state index. Best.Pract.Res.Clin.Anaesthesiol. 2006;20:121-8.
[3] Bibian S, Dumont GA, Zikov T. Dynamic behavior of BIS, M-entropy and neuroSENSE brain
function monitors. J Clin.Monit.Comput. 2011;25:81-7.
[4] Bruhn J, Myles PS, Sneyd R, Struys MM. Depth of anaesthesia monitoring: what’s available,
what’s validated and what’s next? Br J Anaesth 2006 ; 97 : 85-94
[5] Monk TG, Weldon BC. Does depth of anesthesia monitoring improve postoperative outcomes?
Curr.Opin.Anaesthesiol. 2011 ; 24 : 665-9.
[6] Punjasawadwong Y, Boonjeungmonkol N, Phongchiewboon A. Bispectral index for improving
anaesthetic delivery and postoperative recovery. Cochrane.Database.Syst.Rev. 2007;CD003843.
[7] Myles PS, Leslie K, McNeil J, Forbes A, Chan MT. Bispectral index monitoring to prevent
awareness during anaesthesia: the B-Aware randomised controlled trial. Lancet 2004;363:1757-63.
[8] Avidan MS, Zhang L, Burnside BA, Finkel KJ, Searleman AC, Selvidge JA et al . Anesthesia
awareness and the bispectral index. N Engl J Med 2008;358:1097-108.
[9] Avidan MS, Jacobsohn E, Glick D, Burnside BA, Zhang L, Villafranca A et al . Prevention of
intraoperative awareness in a high-risk surgical population. N.Engl.J Med. 2011;365:591-600.
[10] Monk TG, Saini V, Weldon BC, Sigl JC. Anesthetic management and one-year mortality after
noncardiac surgery. Anesth Analg 2005;100:4-10.
 6
6
1
/
6
100%