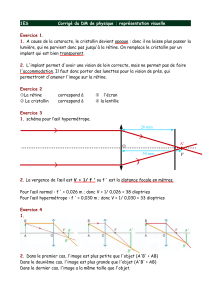
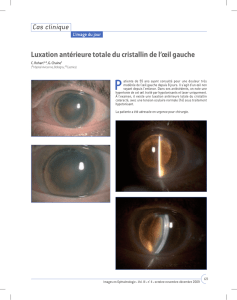
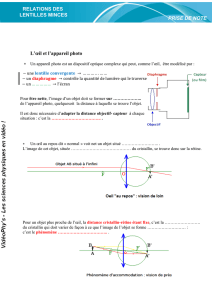
CATARACTE 1 L`œil aphaque

©Paul JEAN 1
M:\Mes documents\VAE\cataracte.doc
CATARACTE
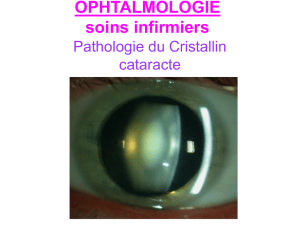
La cataracte est l'opacification partielle ou totale du cristallin. Cette opacification est
responsable d'une baisse progressive de la vue, au début accompagnée de gêne à la lumière. Dans
le monde, la cataracte est la cause de 40% des cas de cécité lorsqu’elle n’est pas opérée.
Il existe plusieurs types de cataractes:
· les cataractes séniles (liées à l'âge): ce sont très nettement les plus nombreuses;
· les cataractes endocriniennes ayant pour origine un diabète, une leucémie....
· les cataractes dues à l'action de rayonnements infrarouges ou rayons X;
· les cataractes congénitales ;
· les cataractes consécutives à un traumatisme de l'œil.
La seule solution thérapeutique consiste à extraire le cristallin. Compte tenu des progrès de
la chirurgie oculaire, le cristallin que l'on extrait est dans la majorité des cas remplacé par un
cristallin artificiel (implant). L’œil opéré est dit pseudophaque.
Si un implant ne peut être installé, l’œil sera dit aphaque.
Le nombre d'aphaques que l'opticien devra équiper devient de plus en plus réduit. Il se limite
presque exclusivement aux enfants opérés de cataractes congénitales. Les améliorations des
implants et des techniques continuent à limiter le nombre de ces cas.
Les personnes équipées d'un implant (pseudophaques) ne posent pas de problème particulier
d'équipement. Dans la majorité des cas, la réfraction de cet œil est voisine de plan et comme cet
œil n'accommode plus il faudra prévoir un équipement identique à celui préconisé à un presbyte
absolu.
L’œil aphaque est un œil réduit, d'un point de vue optique, à sa cornée, de puissance D
C
, dont
les plans principaux sont très sensiblement confondus avec le sommet cornéen.
1 L’œil aphaque
1.1 Réfraction
Compte tenu du peu de cas que vous rencontrerez, je me borne à donner les caractéristiques
de l’œil aphaque sans aucun calcul justificatif.
Sa réfraction est voisine de 13 d si l’œil était emmétrope avant ablation du cristallin. S’il
était amétrope sa réfraction est 12,8 + 0,82 × R
i
(R
i
: réfraction de l’œil avant opération). On
constate donc qu’hormis pour les yeux au départ très fortement myopes, l’œil aphaque est
fortement hypérope.
1.2 Compensation par verres de lunettes
L’œil aphaque n’a plus de capacité d’accommodation puisque son cristallin a disparu. Il devra
donc être compensé pour la vision de loin et la vision de près.
La compensation en VL sera réalisée par un verre fortement convexe (D @ 11 d). Cette forte
compensation va avoir plusieurs conséquences :
· Augmentation importante de la taille de l’image rétinienne. Si l’opération est
unilatérale, l’aniséïconie induite rendra la vision binoculaire impossible.
· Modification de la pupille d’entrée du système œil - verre compensateur : Le flux
lumineux entrant dans l’œil aphaque compensé est environ 40% plus important que
celui qui entrait avant opération. Le risque de photophobie est important.
· Du fait des importants effets prismatiques sur le bord du verre, le champ visuel est
perturbé. Il y a aussi création de distorsions des images.

©Paul JEAN 2
M:\Mes documents\VAE\cataracte.doc
Ce tableau plutôt décourageant de la vision de l'aphaque à travers ses verres de lunettes ne
doit pas faire oublier pour autant que ce mode de correction de l'aphaque bilatéral procure
malgré tout une vision satisfaisante pourvu que l'opéré fasse l'effort d'un apprentissage. Et
n’oublions pas qu’en absence d’ablation du cristallin, la personne serait devenue aveugle.
1.3 Compensation par verre de contact
Les lentilles utilisées sont soit des LRPO soit des lentilles souples hydrophiles. Les LRPO
comportent souvent une grande zone optique ( 7 mm) et ont un diamètre total compris entre 9,5
et 11 mm. Pour les lentilles souples, le diamètre total est en moyenne de 15 mm.
Avec une lentille, la distance LS est nulle et le facteur de forme faible. Le rapport de la taille
des images rétiniennes dans le cas de l'aphaque unilatéral va être alors d’environ 9%. Il est
beaucoup moins important qu'avec des verres mais dans la majorité des cas ne permettra pas une
vision binoculaire de bonne qualité.
Par contre, pour l'aphaque bilatéral, l'adaptation sera plus aisée puisque le grandissement des
images rétiniennes est plus faible.
De la même façon, le grandissement de la pupille d'entrée pour l’œil compensé sera plus
faible, le champ visuel moins restreint et les aberrations moins sensibles.
Quand elles peuvent être portées (sécrétion lacrymale suffisante, BUT correct), le port des
lentilles est donc préférable au port de lunettes.
2 L’œil pseudophaque
Depuis une vingtaine d'années, compte tenu des progrès techniques, le cristallin artificiel
s'est progressivement imposé comme mode de correction de l'aphaquie. En même temps que ces
progrès qui ont conduit à la fabrication d'implants fiables, bien tolérés dans l’œil, la chirurgie a
évolué.
La technique la plus répandue actuellement est celle de la phakoémulsification. Une ouverture
d’environ 3mm est faite dans la sclère. Le chirurgien pratique un capsulorhexis (découpe d’une
ouverture circulaire de la face avant de la capsule). La tige du phakoémulsificteur est introduite
dans l’œil. Elle comporte un émetteur d’ultrasons sui va morceler le cristallin et un dispositif
d’aspiration avec circulation de sérum pour extraire les particules du cristallin. Les implants
souples actuels sont introduits repliés par l’ouverture de 3mm, ils se déplient dans le reste du sac
cristallinien.
Voir des photos des diverses étapes : http://www.snof.org/chirurgie/cataracte.html
Plus de détails sur l’opération : http://www.ophtalmologie.fr/operation-cataracte.html
L’avantage de cette nouvelle technique tient à la petitesse de l’ouverture nécessaire (3 mm au
lieu des 14 mm qui étaient nécessaires autrefois). Les risques d’astigmatismes post opératoires
sont devenus faibles.
Dans presque tous les cas, l’implant sera placé dans le sac capsulaire dont une partie de la
face avant a été enlevée lors du capsulorhexis.

©Paul JEAN 3
M:\Mes documents\VAE\cataracte.doc
En cas d’impossibilité, le chirurgien a deux autres possibilités : un implant de chambre
antérieure (les anses prennent appui dans le sulcus ciliaire) ou un implant de chambre antérieure
(les anses s’appuient dans l’angle irido-cornéen).
Pour déterminer la vergence de l’implant, le chirurgien après avoir déterminé la position de
cet implant doit aussi déterminer ce qu’il souhaite pour l’œil implanté : œil emmétrope ou œil avec
la même réfraction qu’avant l’opération (cette solution n’étant en général choisie que pour des
sujets qui ne seront pas opérés du second œil dans un délai rapproché).
Avant l’opération, le chirurgien pratiquera :
· un examen complet de l’œil (état de la cornée, de la rétine et du nerf optique) ;
· une réfraction précise de l’œil ;
· une mesure de la kératométrie ;
· une échographie oculaire permettant de mesurer la longueur de l’œil et la position du
cristallin. Cet appareil possède une fonction de calcul de la puissance nécessaire de
l’implant à partir de ces mesures et des renseignements entrés (réfraction,
kératométrie, choix de la réfraction après opération et position de l’implant).
Cette opération dure une dizaine de minutes et se fait en chirurgie ambulatoire. Le patient
est sous anesthésie locale. Les risques de complication sont rares (mais en chirurgie, le risque 0
n’existe pas). Pour cette raison, on n’effectue jamais une opération de la cataracte sur les deux
yeux le même jour. Dans la majorité des cas, un délai d’un mois sépare les opérations des deux
yeux.
Pour l’opticien, la compensation d’un pseudophaque est analogue à la compensation d’un
presbyte absolu et sera faite avec des verres progressifs. Certains implants sont des implants
progressifs mais s’ils ont comme avantage de dispenser du port d’une compensation, ils ont les
mêmes inconvénients que les lentilles progressives. Ils ne sont souvent proposés qu’aux personnes
ayant déjà porté avec succès ce type de lentilles.
1
/
3
100%