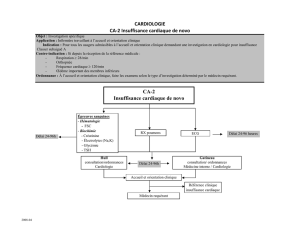
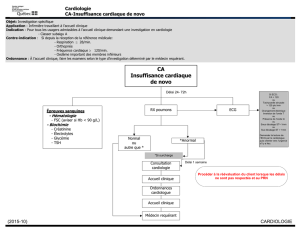
Version PDF - Coeur Poumon

1
© Institut universitaire de cardiologie et de pneumologie de Québec, avril 2010
5. La médication AHGO
© Institut universitaire de cardiologie et de pneumologie de Québec, avril 2010
La médication
! Il y a deux types de
médication
1. Les antihyperglycémiants oraux
(pilules)
2. L’insuline
* Si médication à risque
d’hypoglycémies
enseigner l’hypoglycémie et son
traitement
© Institut universitaire de cardiologie et de pneumologie de Québec, avril 2010
La médication AHGO
! Nom
! Dosage ou teneur en mg
! Moment de la journée où la
médication doit être prise
! Effets désirés et effets
secondaires de la médication
! Si médication à risque
d’hypoglycémie enseigner
l’hypoglycémie

2
© Institut universitaire de cardiologie et de pneumologie de Québec, avril 2010
Objectif non atteint
Initier l’insuline +/ -
metformine
Thérapie nutritionnelle et activité physique
Hyperglycémies
symptomatiques
avec
décompensation
métabolique
Ajouter l’agent le plus souhaitable sur une base individuelle selon les personnes diabétiques
en tenant compte des avantages et désavantages de chacun de ces agents
1. Initier pharmacothérapie
immédiatement sans
attendre effet de la nutrition
et de l’activité physique
2. Considérer la metformine et
un autre agent de différente
classe
- Insulinosensibilisant
- Sécrétagogue de l’insuline
- Inhibiteur des alpha-glucosidas
ou
3. Initier l’insuline
Initier metformine
Hyperglycémie légère ou
modérée (A1c < 9 %) Hyperglycémie marquée
(A1c > 9 %)
CJD 2008
Prise en charge de l’hyperglycémie dans le diabète de type 2
1
© Institut universitaire de cardiologie et de pneumologie de Québec, avril 2010
Ajouter un agent le plus souhaitable sur une base individuelle
en tenant compte des avantages et désavantages de chacun de ces agents selon ce tableau
Classe A1c Hypoglycémie Autres avantages Autres inconvénients
Les inhibiteurs des
alphaglucosidases
< 1 % Rare Correction des glycémies
postprandiales sans gain de
poids
Effets secondaires gastro-
intestinales
Agent incrétine
Inhibiteurs DPP 4
< 1 à 2 % Rare Correction des glycémies
postprandiales sans gain de
poids
Nouvel agent aucune la sécurité à
long terme
Insuline
> 2 % Oui Pas de posologie maximale
Plusieurs types et régimes
posologiques
Prise de poids
Sécrétagogues de l’insuline
méglitinides
sulfonylurées
< 1 à 2 %
1 à 2 %
Oui
Oui
Meilleur contrôle postprandiale
Nouvelles sulfonylurées
associées à moins
d’hypoglycémies que le
glyburide
3 à 4 doses par jour
Moins d’hypoglycémies en cas de
repas sauté
Prise de poids
TZD
1 à 2 %
Rare Effet durable en monothérapie 6 à 12 semaines pour effet maximal
Prise de poids
œdème
insuffisance cardiaque (rare)
fracture chez la femme (rare)
Agents pour perte de poids < 1 %
Non Perte de poids Effet gastro-intestinaux (Orlistat)
Augmentation du pouls et de la
pression sanguine (Sibutramine)
Objectif non atteint • Ajouter un autre agent d’une classe différente ou
• Ajouter l’insuline basale au coucher ou
• Intensifier le régime posologique de l’insuline
Ajuster périodiquement en ajoutant
ou enlevant des agents
antihyperglycémiants afin d’obtenir
la cible A1c en 6 à 12 semaines
2
© Institut universitaire de cardiologie et de pneumologie de Québec, avril 2010
glyburide (Diabetamd, Eugluconmd)
gliclazide (Diamicronmd)
glimépiride (Amarylmd)
tolbutamide (Mobenolmd)
Stimulent le pancréas
Risque d’hypoglycémies
Important de prendre
3 repas par jour à
des heures régulières
Les sulfonylurées

3
© Institut universitaire de cardiologie et de pneumologie de Québec, avril 2010
Diabetamd
! Comprimés de 2,5 mg et de 5 mg
! Une à deux fois par jour
! Durée de 16 à 24 heures
! Pris au déjeuner et au souper
! Dose progressive
1/2 comprimé à la fois selon les glycémies
total de 2 comprimés BID
! Dose totale maximale de 20 mg par jour
© Institut universitaire de cardiologie et de pneumologie de Québec, avril 2010
Diamicronmd
! Comprimés de 80 mg
! Une à deux fois par jour
! Durée de 8 à 16 heures
! Pris au déjeuner et au souper
! Dose progressive
1/2 comprimé à la fois selon les glycémies
total de 2 comprimés BID
! Dose totale maximale de 320 mg par jour
© Institut universitaire de cardiologie et de pneumologie de Québec, avril 2010
Diamicron MRmd
! Comprimés de 30 mg
! Une fois par jour
! Durée de 24 heures
! Pris au déjeuner
! Dose progressive et comprimés non sécables
1 comprimé à la fois selon les glycémies
total de 4 comprimés au déjeuner
! Dose totale maximale de 120 mg par jour

4
© Institut universitaire de cardiologie et de pneumologie de Québec, avril 2010
Amarylmd
! Comprimés de 1 mg
2 mg
4 mg
! Une fois par jour
! Durée de 24 heures
! Pris au déjeuner
! Dose progressive et comprimés sécables
1/2 ou 1 comprimé à la fois selon les
glycémies à augmenter 1 fois/semaine
! Dose totale maximale de 8 mg par jour
© Institut universitaire de cardiologie et de pneumologie de Québec, avril 2010
Mobenolmd
! Comprimés de 500 mg
! Deux à trois fois par jour
! Durée d’action de 8 heures
! Pris au déjeuner, dîner et souper
! Dose progressive 1 comprimé BID ou TID
! Dose totale maximale de 3 g par jour
© Institut universitaire de cardiologie et de pneumologie de Québec, avril 2010
répaglinide (Gluconormmd)
natéglinide (Starlixmd)
Stimulent le pancréas
hypoglycémies peu
fréquentes car courte
action
Important de prendre
3 repas par jour à
des heures régulières
Les méglitinides

5
© Institut universitaire de cardiologie et de pneumologie de Québec, avril 2010
Gluconormmd
! Comprimés de 0,5 mg 1 mg 2 mg
! À chaque repas
! Action très rapide et de courte durée
! Idéal pour corriger les glycémies post-prandiales
! Peut être pris jusqu’à quatre fois par jour
! Obligatoirement accompagné d’un repas
! Dose totale maximale de 16 mg par jour
© Institut universitaire de cardiologie et de pneumologie de Québec, avril 2010
Les biguanides
metformine (Glucophage md)
Réduisent la production
de glucose dans le foie
Diminuent la résistance
des cellules à l'insuline
Ne causent pas
d’hypoglycémie
© Institut universitaire de cardiologie et de pneumologie de Québec, avril 2010
Glucophagemd
! Comprimés de 500 mg 850 mg
! Une à trois fois par jour au repas
! Pris au milieu du repas si troubles gastriques
! Dose progressive jusqu’à tolérance
1/2 comprimé BID
1 comprimé BID
1 comprimé TID
2 comprimés au déjeuner, 1 comprimé au dîner,
2 comprimés au souper, si toléré prescription de comprimés
de 850mg TID
! Dose totale maximale de 2 500 mg par jour
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%