Mise en page 1 - Bausch + Lomb Academy

Figure 1
Figure 2
Le récent rapport de l’International Dry Eye WorkShop (DEWS)a défini la sècheresse oculaire comme
«une affection multifactorielle des larmes et de la surface oculaire entraînantdes symptômes
d’inconfort, de troubles visuels et d’instabilité du film lacrymal avec risque d’endommagement dela
surface oculaire. Elle s’accompagne d’une osmolarité supérieure du film lacrymal et d’une inflamma-
tion de la surface oculaire ».1
La prévalence de la sècheresse oculaire aété rapportée chez9 % des patients de plus de 40 ans, une
valeur qui atteint 15 % chez les plus de65 ans.3,4 Dans la mesure où l’on assiste à un vieillissement
de la population, l’impact de la sècheresse oculaire sur les services de soins ophtalmiques cliniques
augmentera probablement dans les années àvenir. Dans la pratique de l’optométrie, la sècheresse
oculaire reste la principale cause de réduction des temps de port et d’échec en matière de lentilles de
contact, des études rapportant que 50 % des porteurs de lentilles de contact ont signalé une sèche-
resse oculaire, contre 20 % chez les non porteurs de lentilles de contact.5
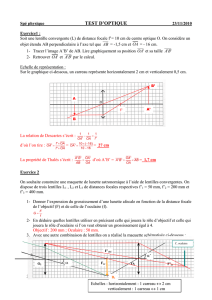
L’examen du film lacrymal présente d’importants défis pour
le clinicien dans la mesure où, à l’état naturel ou de base, le
film lacrymal est transparent, incolore et son volume ne
représente que7µl pour une épaisseur de 7µm. La structure
est soigneusement ordonnée, avec unefine couche lipidique
superficielle, une phase aqueuse intermédiaire plus épaisse
et une couche demucines sous-jacente, adjacente au glyco-
calyx qui recouvre l’épithélium cornéen hydrophobe. Une
récente étude amis en doute l’existence de limites entre les
couches, présentant les couches aqueuses et de mucines
comme constituant plus probablement uneseule phase,avec
une augmentation de la concentration de mucines vers
l’épithélium.(Figure 2)
6Toutefois, pour examiner clinique-
ment le film lacrymal tel qu’il est décrit dans le présent
article, l’hypothèse d’une structure tri-couche est suffisante.
Un film lacrymal sain nourrit, lubrifie et protège la
surface oculaire. Tout dysfonctionnement des glandes
lacrymales principales ou accessoires, des glandes de
Meibomius, des paupières, de la cornée, de la conjonc-
tive ou des axes réflexes nerveux de connexion (les
éléments composant l’unité fonctionnelle lacrymale)
entraîne une instabilité du film lacrymal, des symptô-
mes d’irritation ou de sensation granuleuse, une
inflammation de la surface oculaire et, enfin, des signes
d’endommagement de la surface oculaireet des
troubles visuels.
(Figure 1)2
Sècheresse oculaire Partie 1
Évaluation clinique actuelle
Jennifer P.Craig
Introduction

Figure 3
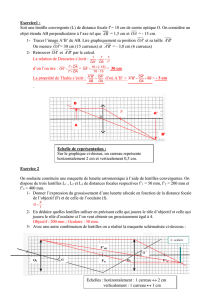
Le débit lacrymal normal de base (sans stimulation)est légèrement supérieur à 1µl par minute avec
un taux de renouvellement d’environ 16 %, maiscela peutêtre multiplié par 100 en cas de stimula-
tion de larmoiement réflexe.7,8 Ces larmes réflexes, provoquées par un examen invasif, présentent
une composition différente de celle des larmes de base et elles peuvent avoir par conséquent un effet
défavorable sur la valeur des résultats de test.
Si les patients souffrant de sècheresse oculaire font état des mêmes symptômes desècheresse, de
sensation granuleuse, d’irritations et de brûlures,les causes peuvent être diverses. Faisant suite au
rapport du National Eye Institute / Industry Workshop de 1995 sur lesessais cliniques en matière de
sècheresse oculaire, le rapport 2007 du DEWS reconnaît la sècheresse oculaire comme étant une
affection multifactorielle pouvant être classée selon deux grandsgroupes étiologiques : la déficience
aqueuse et la sècheresse oculaire par évaporation.1,9 La sècheresse oculaire par déficience aqueuse
regroupe les causes de dysfonctionnement des glandes lacrymales liées au syndrome deSjögren et
celles qui ne le sont pas. La sècheresse oculaire par évaporation inclut lescauses intrinsèques et
extrinsèques. Les facteurs intrinsèques concernent le dysfonctionnement des glandes de Meibomius
(MGD) et les anomalies palpébrales et les facteurs extrinsèquesincluent le port des lentilles de
contact et les affections de la surface oculaire telles que l’allergie.
(Figure 3)
La sècheresse oculaire par déficience aqueuse apparaît lorsque les glandes lacrymales principales ou
accessoires sont fragilisées. La sècheresse oculaire par évaporation est liée àdes glandes de Meibo-
mius défectueuses, des irrégularités de lasurface oculaire, des anomalies de la structure palpébrale
ou au port de lentilles de contact.1
Les lentilles de contact engendrent unesècheresse oculaire provoquée par la rupture de la couche
lipidique, l’amincissement du film lacrymal, le dessèchement cornéen dû àla déshydratation de la
lentille, la perte de conformité palpébrale et/ou l’altération du clignement.Toutes les lentilles de
contact brisent la structure du film lacrymal dans une certaine mesure. Alors queles patients présen-
tant des surfaces oculaires et un film lacrymal sains avant l’adaptation de lentilles peuventsupporter
cette rupture, ceux dont le système lacrymal est fragile sont plus enclins à connaître des symptômes
de sècheresse oculaire lors du port de lentilles de contact.
ÉTIOLOGIE DE LA SÈCHERESSE OCULAIRE

La sècheresse oculaire peut être à la fois due àl’évaporation et àune déficience aqueuse, mais il est
important d’établir la cause la plus probable par une évaluation méticuleuse afin de la gérer le plus
efficacement possible.
L’évaluation objective du film lacrymal et de la surface oculaire peut être divisée en quatre grands
domaines. Dans le cadre d’un examen général de la sècheresse oculaire, il est important d’évaluer
chaque domaine en incluant au moins un test pour chacun.
Il n’y a souvent pas de corrélation parfaite entre les signeset les symptômes de sècheresse oculaire,
mais tous deux sont considérés comme importants dans le diagnostic et la gestion dela sècheresse
oculaire, les symptômes et l’historique du patientjouentun rôle vital.10
Une vision «floue » et des yeux « irrités », « brûlants », «secs » et provoquant une sensation «granu-
leuse » sont des symptômes que les patients souffrant de sècheresse oculaire, quelle qu’en soit la
cause, rapportent souvent. Il est toutefois important d’obtenir des informations complémentaires lors
de l’examen du patient afin d’identifier la cause de la sècheresse oculaire. Cela peutinclure un histori-
que du port des lentilles de contact, un traitement antérieur pour sècheresse oculaire, la fréquence
des symptômes, la sensibilité aux stimuli de provocation, l’absorption de médicaments systémiques
et la comorbidité.
Les cas limites de sécheresse oculaire se manifestent en présence de fumée de cigarette ou dans des
environnements avec climatisation ou chauffage central en fonctionnement. Le chlore utilisé pour
désinfecter les piscines compte parmi les stimuli provocateurs connus, au mêmetitre que la déshy-
dratation après la consommation d’alcool.
Des questionnaires validés permettent une évaluation rapide (même dansla salle d’attente avant la
consultation) et ils garantissent une certaine cohérence dans la collecte d’informations pertinentes.
Cela peut être particulièrement utile dans lesgrands cabinets où plusieurs personnes dispensent des
soins cliniques. Les réponses des patients aux questions sont des valeurs affectées permettant de
noter la gravité de la sècheresse oculaire et de surveiller l’efficacité des traitements.
Le questionnaire McMonnies sur la sècheresse oculaire11,12 (Figure 4–Voir Annexe 1) et l’Indice des
maladies de la surface oculaire (Ocular Surface Disease Index – OSDI)© Allergan Inc.13 (Figure 5– Voir
Annexe 2) sont deux questionnaires validés largementutilisés dans le domaine de l’évaluation de la
sècheresse oculaire.
ÉVALUATION SUBJECTIVE DE LA SÈCHERESSE OCULAIRE
ÉVALUATION PRATIQUE

Mires pour mesure non-invasive de la stabilité du film lacrymal
Figure 6a Figure 6b
Figure 6c Figure 6d
Figure 7
Que la sècheresse oculaire soit due à l’évaporationou à une déficience aqueuse, la stabilité du film
lacrymal est réduite et son osmolarité augmente.Ces deux mesures donnent des informations utiles
sur la qualité générale du film lacrymal. Des tests de stabilité non-invasifs, réalisés en touchant soit le
film lacrymal soit la surface oculaire, sont plus pertinents que les tests classiques dans la mesure où
la fluorescéine déstabilise le film lacrymal et réduit la valeur mesurée.14Dans un test non-invasif, des
mires sont réfléchies depuis le film lacrymal.15Il est possible d’utiliser des mires émises par un certain
nombre d’instruments ophtalmiques, comme le montre le Tableau 1 ci-dessous. Le laps de temps qui
s’écoule entre un clignement et le premier signede distorsion ou de rupture des mires, alors quele
patient se retient de cligner des yeux, correspond au temps d’amincissement lacrymal.
Tableau 1 : Exemples de mires réfléchies pour mesure non-invasivede la stabilité du filmlacrymal
Les mesures de l’instabilité du film lacrymal étant fondamentalement variables, il est nécessaire
d’enregistrer une moyenne de trois valeurs au moins pour chaque œil. En général, les valeurs de stabi-
lité non invasive sont supérieures à celles mesurées avec la fluorescéine. Le temps derupture pourun
œil sain par rapport à un œil sec est généralement considéré comme >20 secondes dans le cadre d’un
test non invasif, alors qu’il est >10 secondes dans le cadre du test classique de temps de rupture avec
la fluorescéine.16
1. QUALITÉ DU FILM LACRYMAL
Kératomètre à dédoublement variable de type Sutcliffe (kératomètre Bausch & Lomb
par exemple)
Tearscope Plus™ (Keeler Ltd., Berkshire, RU) avec insert quadrillé
Appareil topographique de type Placido (topographe Orbscan, Bausch &Lomb, par exemple)

Les praticiens qui hésitent à mesurer la stabilité de manière non
invasive ou qui n’en ont pas la capacité peuvent obtenir des résultats
valables en visualisant la rupture du film lacrymal avec de la fluores-
céine. Toutefois, la quantité de sodium de fluorescéine instillée doit
être minime, idéalement 1µl environ (Figure 8(a)). Une recherche
Le test de Schirmer, test classique d’évaluation du volume
lacrymal, est extrêmement invasif et induit un larmoiement
réflexe important. Alors qu’une anesthésie locale avant le
test augmente le confort du patient pendant le test, elle n’est
pas recommandée dans la mesure où une part réduite mais
variable du résultat du test reste liée au larmoiement
réflexe.7Le test de Schirmer est donc peu pertinent, notam-
ment pour évaluer les patients atteints de sècheresse
oculaire et constituant des cas limites, très fréquents dans la
pratique. Il permet uniquement de confirmer les fonctions de
la glande lacrymale dans les cas les plus graves de sèche-
resse oculaire. (Figure 10)
L’osmolarité du film lacrymal constitue untest laboratoire fiable
pour la sécheresse oculaire et il est en effet considéré comme le
meilleur test prédictif simple dans le diagnostic de la sècheresse
oculaire.9,18 La technologie «laboratoire sur puce » arécemment
permis de mesurer l’osmolarité pour obtenir la valeur clinique
(TearLab,Ocusense (Figure9)). La sonde à usage unique, en
contact avec le ménisque lacrymal inférieur au niveau du bord
palpébral, collecte un échantillon lacrymal d’un nanolitre, analysé
en quelques secondes pour donner au clinicien une lecture de
l’osmolarité. Les valeurs normales avoisinent 304mOsm/kg alors
que desvaleurs supérieures à 320mOsm/kg indiquent une
sècheresse oculaire.
effectuée à l’université d’Auckland a
montré que les volumes de 1µl instillés ne
provoquent pas la même déstabilisation
du film lacrymal que des volumes plus
importants (Figure 8(b)).17
Il convient de noter que les volumes de fluide instillés en gouttes sont
typiquement d’environ 25 – 40µl. L’utilisation d’un filtre écran Wratten
(jaune) en plus du filtre bleu cobalt améliore fortement la visualisation
de la fluorescence.
Figure 8a
Figure 8b
Figure 9
Figure 10
2. QUANTITÉ DE LARMES
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%