Chapitre 1 : Introduction

Année 2009
Pour le
DIPLÔME EN OSTÉOPATHIE (D.O.)
Présenté et soutenu publiquement
Le 15 septembre 2009
À Montréal
Par
GIRARD, Lyne
Née le 11 juillet 1969 à Montréal, Canada
Intérêt des traitements ostéopathiques de l’orbite de l’œil sur des
enfants du primaire ayant des problèmes d’attention.
Membres du jury
Président : VOYER, Guy D.O.
Assesseurs : SANDERSON, Éric D.O.
TURMEL, Serge D.O.
MICHEL, Daniel D.O.
MALLETT, Dominic D.O.
DURAND, Véronique D.O.
DUFRESNE, Carl D.O.
Directeur du mémoire: SIMARD, Patricia D.O.

i
Remerciements
Je tiens à remercier sincèrement France Parent D.O. pour son aide généreuse qu’elle a su
m’accorder tout au long de la rédaction de ce mémoire tant au point de vue ostéopathique
que moral. Je remercie également ma directrice Patricia Simard D.O. d’avoir bien voulu
tenir ce rôle.
Je suis aussi reconnaissante de l’aide professionnelle qui m’a été accordée de la part de
M. François Rivest, mathématicien, et de Mme Danièle Rochefort, orthoptiste.
Je voudrais souligner également l’aide considérable et précieuse de Chantal Bazinet,
enseignante et amie, sans laquelle ce projet n’aurait pu prendre forme. Merci Chantal
pour toute l’énergie que tu as investi pour moi.
Un merci tout spécial aux enseignants qui ont participé au projet malgré leur tâche déjà
bien remplie, ainsi qu’au directeur de l’école Chante-Bois, M. Serge Laveault, qui m’a
gentiment ouvert son école. Je n’oublie pas non plus la collaboration essentielle de tous
les parents et de tous les enfants qui ont participé au projet.
Finalement, je remercie chaleureusement Normand, Camille et Ariane pour leur patience
et leur indulgence durant ce long processus …

ii
Table des matières
Remerciements ............................................................................................... i
Table des matières......................................................................................... ii
Liste des tableaux.......................................................................................... v
Liste des figures............................................................................................ vi
Hypothèse..................................................................................................... vii
Résumé........................................................................................................viii
Abstract.......................................................................................................... x
Chapitre 1: Introduction.............................................................................. 1
1.1 Définitions..................................................................................................................... 1
1.1.1 L’attention............................................................................................................... 1
1.1.2 Le trouble du déficit de l’attention/hyperactivité (TDAH)..................................... 4
Chapitre 2: Problématique .......................................................................... 7
2.1 Historique du déficit de l’attention ............................................................................... 7
2.2 Connaissances actuelles des causes du TDHA ............................................................. 9
2.2.1 Au niveau psychologique........................................................................................ 9
2.2.2 Au niveau cérébral ................................................................................................ 11
2.2.3 Au niveau chimique .............................................................................................. 14
2.3 Solutions actuelles au TDAH...................................................................................... 16
2.4 Nouvelle avenue scientifique...................................................................................... 17
2.5 L’approche ostéopathique........................................................................................... 19
But et objectif de la recherche ................................................................... 22
Chapitre 3: Justification de la recherche.................................................. 23
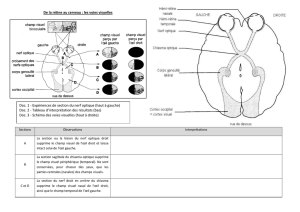
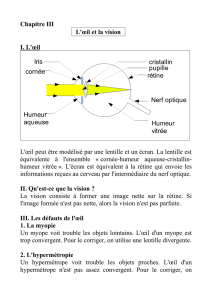
3.1 Rappel anatomique de l’orbite de l’œil....................................................................... 23
3.1.1 Cadre osseux ......................................................................................................... 23
3.1.2 Vascularisation...................................................................................................... 25
3.1.3 Le globe oculaire................................................................................................... 26
3.1.4 Les fasciae............................................................................................................. 27
3.1.5 Les nerfs................................................................................................................ 31
3.2 Embryologie................................................................................................................ 33
3.2.1 Fin de la troisième semaine................................................................................... 34
3.2.2 Quatrième semaine................................................................................................ 35
3.2.3 Cinquième semaine............................................................................................... 38
3.2.4 Sixième semaine ................................................................................................... 40
3.2.5 Septième semaine.................................................................................................. 40
3.2.6 De deux mois à la naissance ................................................................................. 41

iii
3.2.7 Après la naissance................................................................................................. 41
3.3 Biomécanique des mouvements de l’œil .................................................................... 42
3.3.1 Liens ostéopathiques............................................................................................. 47
3.4 Physiologie nerveuse .................................................................................................. 50
3.4.1 Voies nerveuses oculomotrices............................................................................. 51
3.4.2 Le contrôle nerveux lors du déficit d’attention..................................................... 55
3.5 Élaboration de la chaîne de traitement........................................................................ 57
3.5.1 Écoute générale du crâne ...................................................................................... 58
3.5.2 Décompression de la symphyse sphéno-basilaire................................................. 59
3.5.3 Normalisation des temporaux (axe pétreux)......................................................... 59
3.5.4 Normalisation Frontal/Sphénoïde/Ethmoïde/Lacrymal/Maxillaire/Zygoma........ 59
3.5.5 Normalisation de la sclère..................................................................................... 59
3.5.6 Normalisation des fasciae orbitaires ..................................................................... 60
3.5.7 Normalisation du tendon de Zinn (anneau tendineux commun)........................... 60
3.5.8 Normalisation du canal du nerf optique................................................................ 61
3.5.9 Normalisation de la paroi latérale du cavum de Meckel....................................... 61
3.5.10 Normalisation de la tente du nerf optique........................................................... 61
3.5.11 Normalisation de la tente de l’hypophyse........................................................... 62
3.5.12 Normalisation de la petite circonférence de la tente du cervelet ........................ 62
Chapitre 4: Méthodologie .......................................................................... 63
4.1 Recrutement ................................................................................................................ 63
4.2 Critères d’inclusion..................................................................................................... 63
4.3 Critères d’exclusion .................................................................................................... 65
4.4 Constitution du groupe................................................................................................ 65
4.5 Déroulement de l’étude............................................................................................... 66
4.6 Matériel utilisé ............................................................................................................ 67
4.7 Description des variables ............................................................................................ 67
4.8 Statistiques .................................................................................................................. 68
Chapitre 5: Résultats.................................................................................. 69
5.1 Observations qualitatives............................................................................................ 69
5.2 Données quantitatives ................................................................................................. 70
5.2.1 La convergence oculaire ....................................................................................... 70
5.2.2 Questionnaires de Conners.................................................................................... 72
5.2.3 La médication........................................................................................................ 75
5.3 Commentaires ............................................................................................................. 78
Chapitre 6: Interprétation et discussion................................................... 80
6.1 La convergence ........................................................................................................... 81
6.2 L’attention................................................................................................................... 82
6.3 Interprétation des résultats qualitatifs ostéopathiques ................................................ 83
6.4 Critiques de la recherche............................................................................................. 85
6.5 Conclusion .................................................................................................................. 86
Bibliographie ............................................................................................... xii
Références.................................................................................................... xii

iv
Sites internet................................................................................................ xv
Annexe I : DSM-IV.................................................................................... xvi
Annexe II: Chaîne de traitements .......................................................... xviii
Annexe III : Formulaires ....................................................................... xxxv
Annexe IV : Tests....................................................................................... xlv
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
1
/
135
100%