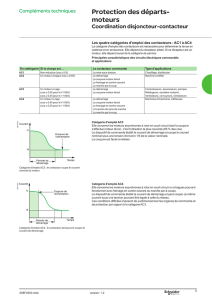
07/04/2014 LABORIER Matthieu L3, CR : BAUMIER Vincent

SYSTEME CARDIO- VASCULAIRE– Introduction aux thérapeutiques cardio-vasculaires / Principes des traitements à visée
rythmologique
07/04/2014
LABORIER Matthieu L3, CR : BAUMIER Vincent
Système cardio-vasculaire
Professeur Deharo
12 pages
Introduction aux thérapeutiques cardio-vasculaires – Principes des traitements à visée rythmologique
Plan
A. Rappel sur le tissu nodal et les PA
I.Tissu nodal
II.L’activité électrique du cœur
III.Les différents potentiels d'actions cellulaires et les principaux courants ioniques
B. Mécanisme des arythmies
I. Anomalie de l'automaticité
II. Trouble du rythme par réentrée
C. Notions de seuils et de période réfractaire
D. Les différentes classes d'AAR
I. Les AAR classe I
II. . Les AAR classe III
III. Les AAR classe IV
IV. Effet arythmogène des AAR
E. Conclusion
Selon le Pr DEHARO nous aurons quelques difficultés avec ces médicaments anti-arythmiques qui ne seront
pas présentés en tant que tel à l’externat (pas de nouveau cours dédiés). Ils seront traités au sein de chacun
des items de cardiologies. Le début du cours est un rappel du cours précédent du professeur concernant
l’ECG Normal.
Le cours traitera des mécanismes des arythmies cardiaques puis de l’action des médicaments anti-arythmiques
(AAR) sur ces mécanismes.
A . Rappel sur le tissu nodal et les PA
I. Tissu nodal
1/12

SYSTEME CARDIO- VASCULAIRE– Introduction aux thérapeutiques cardio-vasculaires / Principes des traitements à visée
rythmologique
L’activité mécanique des myocytes communs du myocarde atrial (fin) et ventriculaire (surtout à gauche) est
déclenchée par une activité électrique. Cette activité électrique fait entrée des ions dans la cellule et est à
l’origine de la mobilisation du calcium du réticulum sarcoplasmique nécessaire à la contraction des protéines.
L’activité électrique est fabriquée en haut de l’oreillette droite au niveau du nœud sinusal. Elle diffuse ensuite
au sein de l’oreillette. Elle traverse obligatoirement le nœud auriculo-ventriculaire. L’influx est alors
considérablement ralenti pour laisser le temps aux ventriculex de se remplir après la contraction des oreillettes.
L’influx suit ensuite le tronc du faisceau de Hiss et ces branches.
Ainsi, l’impulsion partie du nœud sinusal va tout d’abord donner l’ordre de contraction aux deux oreillettes
(elles sont importantes mais pas « fondamentales », certains patients vivent sans). Elles se vident ensuite dans
les ventricules et l’impulsion distribuée initialement aux deux oreillettes traversent le nœud auriculo
ventriculaire lentement. L’influx électrique s’accélère ensuite donnant l’ordre aux myocytes ventriculaires de se
contracter.
II L’activité électrique du cœur
L’activité électrique du cœur est une activité automatique cyclique
qui est à l’origine de la contraction. Elle est exercée par le biais de flux
d’ions transmembranaires. Ces flux d’ions sont responsables d’un potentiel
transmembranaire qui se modifie. Cette modification est responsable du
potentiel d’action cellulaire, témoin de l’activité électrique de la cellule. La
finalité étant la mobilisation du calcium pour la contraction cellulaire.
L’activité électrique précède l’activité mécanique dont elle est
responsable. On parle de couplage électro- mécanique.
L’anomalie de cette activité électrique provoque l’apparition de troubles du rythme.
III .Les différents potentiels d'actions cellulaires et les principaux courants ioniques
Il y a deux types de PA cellulaires.
1) PA des cellules cardiaques non automatiques = PA du myocarde commun, aussi bien celui des
oreillettes que celui des ventricules.
2) PA des cellules cardiaques automatiques (différent, ces cellules sont à l'origine de la fabrication
de l'activité électrique) :
PA du Nœud sinusal (+++) , du NAV du tronc du faisceau de Hiss, et du réseau de Purkinje.
Ces deux potentiels sont à l’origine de l’activité mécanique au niveau des cellules du myocarde commun.
2/12

SYSTEME CARDIO- VASCULAIRE– Introduction aux thérapeutiques cardio-vasculaires / Principes des traitements à visée
rythmologique
Canaux principaux :
Canaux Na+ et Canaux K+
L’entrée brutale de Sodium (chargé +) est à l’origine
de la dépolarisation. Elle passe d’un potentiel
négatif (-100mV) à un potentiel positif (+ 30 mV).
Puis récupère son potentiel négatif de base par la
sortie de potassium.
Les médicaments agissant sur ces cellules agissent
sur le canal Na+ ou le canal K+ : AAR I / AARIII
3/12
Canaux Ca+
Les cellules se dépolarisent spontanément. Elles se
chargent jusqu’à atteindre un seuil qui leur permet
d’avoir la dépolarisation principale. Cette pente alors
observée est la pente de dépolarisation diastolique
spontanée.
Le calcium rentre lentement dans la cellule.
Les médicaments agissant sur ces cellules agissent sur
le canal Ca+ : Anticalcique = AAR IV
Les médicaments agissant sur le canal If ne sont pas
classés parmi les AAR.

SYSTEME CARDIO- VASCULAIRE– Introduction aux thérapeutiques cardio-vasculaires / Principes des traitements à visée
rythmologique
B . Mécanisme des arythmies
I. Anomalie de l’automaticité
Les arythmies sont sous-tendues par 3 grands mécanismes différents:
- augmentation de l'automaticité
- automaticité provoquée
- un trouble du rythme par ré-entrée
Une arythmie peut être sous-tendue par une augmentation de l'automaticité .
- Des cellules automatiques deviennent trop automatiques
- ou des cellules non automatiques le deviennent à l’occasion d’un phénomène pathologique.
Les cellules trop automatiques vont accélérer le rythme. La cellule non automatique qui le devient va prendre la
commande alors qu’elle ne devrait pas.
Situation physiologique : Pente de dépolarisation spontanée du nœud sinusal supérieure à tous les autres. C’est
donc le nœud sinusal qui se dépolarise en premier (dépolarisation toutes les secondes).
Si la pente de dépolarisation d’une cellule non automatique est plus importante que celle du nœud sinusal, cette
cellule prend le pas sur le nœud et provoque des troubles du rythme.
Ces deux cas d'augmentation de l'automaticité vont donner des arythmies dans des circonstances particulières :
•lors d'une hypoxie ( Infarctus du myocarde ou Syndrome coronaire aiguë )
•œdème cellulaire (se produisant après un événement ischémique)
•Étirement des fibres
•stimulation adrénergique ( trop de synthèse de catécholamines, à l’effort)
Ces arythmies sont rencontrées assez fréquemment.
4/12

SYSTEME CARDIO- VASCULAIRE– Introduction aux thérapeutiques cardio-vasculaires / Principes des traitements à visée
rythmologique
Une arythmie peut être sous-tendue par une Automaticité provoquée ou déclenché ( Ici ce n'est pas la
pente de dépolarisation qui est modifiée)
Au moment où la cellule devrait se repolariser et revenir au repos, elle recrée une petite dépolarisation qui se
surajoute appelée post dépolarisation.
Ces post dépolarisations causées par une surcharge calcique cellulaire (non provoquées par la dépolarisation
diastolique spontanée) peuvent être précoces ou tardives .On observe une repolarisation partielle (sous la
dépendance de l’ion K+) puis une dépolarisation immédiate : automaticité déclenchée.
Ces post dépolarisations sont observées fréquemment :
•Intoxication digitalique ( = intoxication à la digoxine ) situation rare tonifiante du cœur (ionotrope +)
(ex : dans les vieux films noir assassinat provoqué par un surdosage en digoxine)
• Ischémie
Un AAR( IV) peut jouer sur ces post dépolarisations : Il s’oppose aux canaux calciques.
➢Trouble du rythme par ré-entrée
Une activation va de façon incessante rentrer dans un circuit puis réentrer dans ce circuit et de façon anormale
réactiver la cellule.
Il est retrouvé dans les arythmies jonctionnelles, cicatricielles (séquelles d’IDM, Chirurgie)
5/12
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%