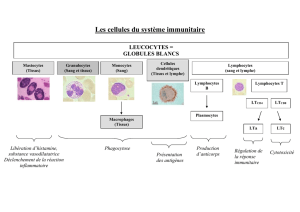
Lundi 30 septembre Lovato Jean Baptiste L2 Tissus sanguin

TISSUS SANGUIN ET SYSTÈME IMMUNITAIRE -
Différenciation et fonctions immunitaires des lymphocytes
Lundi 30 septembre
Lovato Jean Baptiste L2
Tissus sanguin et système immunitaire-bases générales
Professeur OLIVE Daniel
12 pages
Différenciation et fonctions immunitaires des lymphocytes
A. Introduction
I. Maladies congénitales et virales
Les diapo sont là pour aider à
comprendre le cours, elles ne sont pas
à apprendre par cœur!
Les maladies congénitales sont déjà
présentes chez l'enfant, et leurs noms
sont basés sur leurs modèles
moléculaires. Elles ont pour origine une
modification (mutations, anomalie)
importante et engendrent une déficience
de la population immune. Ces
déficiences peuvent être «caricaturale»
comme une absence totale de
lymphocytes T (LT) ou B (LB), ou plus
spécifiques, comme une absence de LT
CD8 ou de LT CD4. La conséquence de
ces déficiences est que l'ensemble des
pathogènes présents dans notre
environnement sont susceptibles
d'amener une infection.
1/12
Plan
A. Introduction
I. Maladies congénitales et virales
II. Les différentes réponses immunitaires et cinétique
III. Rôle des cytokines et lymphocytes T
IV. Différentes réactions aux agents infectieux
B. Cytokines et Interleukines
I. Définitions
II. Mécanisme
C. Lymphocytes T
I. Récepteur T
II. Formation LT
III. Activation LT
IV. Rôle des LT

TISSUS SANGUIN ET SYSTÈME IMMUNITAIRE -
Différenciation et fonctions immunitaires des lymphocytes
Certaines maladies virales entraînent
elles aussi une modification de la
population immune, comme par
exemple le SIDA. Sur cette diapo, on
peut voir que la population de LT
CD4 diminue au cours du
développement de l'infection virale,
jusqu’à un point critique, où la
réponse immunitaire ne peut plus être
pris en charge, laissant donc la porte
ouverte à tout pathogène, amenant le
décès du patient.
II. Les différentes réponses immunitaires et cinétique de la réponse
Il existe 2 types de réaction immunitaire, l'immunité innée et l’immunité adaptative :
•L’immunité innée est pré existante à l’interaction avec le pathogène, elle est donc présente
naturellement et n'a pas besoin d'éducation et peut fonctionner immédiatement. Il existe 2 niveaux de
réponse : rapide (0 à 4h après l'entrée du pathogène) et une plus lente (de 4 à 96h).
•L’immunité adaptative/acquise n'est pas présente au moment où le pathogène est là. Il y a besoin d'une
phase de mise en route et ne fonctionne pas immédiatement (>96h). C'est là que les LB et LT
interviennent. Cependant, les lymphocytes sont déjà présents dans les organes lymphoïdes mais ne
sont pas actifs et nécessitent une interaction avec les éléments de la réponse innée pour être efficace.
La mise en route est plus longue car les antigènes (ag) doivent être transférés vers les organes
lymphoïdes et doivent entrer en contact avec les LB et LT pour les activer.
Précédemment à leur activation, les lymphocytes sont dits «naïfs» car ils ne sont pas encore différenciés. Une
fois différenciés, ils doivent proliférer (l’expansion clonale) pour donner des cellules effectrices.
2/12

TISSUS SANGUIN ET SYSTÈME IMMUNITAIRE -
Différenciation et fonctions immunitaires des lymphocytes
L'entrée du micro organisme est le point
de départ de la réponse car il rompt
l’équilibre de l'organisme. La quantité du
micro organisme est importante:
•lorsqu'il est en quantité faible : le
micro organisme ne se développe
pas, il est peu agressif => absence
de réponse, l'infection est abortive.
Il apparaît donc une notion de seuil
(le fond bleu clair sur la diapo) Le
système immunitaire ne se met en
route qu'à partir un certain niveau
d'alerte.
•Lorsqu'il est en quantité suffisante :
l'immunité innée se met en route,
puis l'immunité adaptative
(différenciation, prolifération..)
•si l'organisme réussit à contrôler
l'infection, le micro organisme disparaît : c'est la clairance.
La durée des phases peut varier d'un organisme à un autre, mais également si le système immunitaire a déjà
eu à combattre le micro organisme. En effet, le système immunitaire T et B a une capacité de mémoire, qui le
distingue de l'immunité innée. L'élimination sera donc beaucoup plus rapide et plus efficace (cf la vaccination).
III. Rôle des cytokines et lymphocytes T
Par exemple, si on a une infection qui se développe sous la muqueuse intestinale, l'immunité innée se
déclenchera si le seuil est suffisant : on aura l’intervention des cytokines très tôt, qu'on retrouvera également
dans le sang. Elles ont un rôle de messager. Elles activeront la réponse innée et participeront à la destruction de
l'infection.
3/12

TISSUS SANGUIN ET SYSTÈME IMMUNITAIRE -
Différenciation et fonctions immunitaires des lymphocytes
Ontogénie : différentes étapes de la création d'un LT à partir de précurseurs issues de la moelle osseuse. Elle se
déroule dans le thymus.
Les LT naïfs passent ensuite dans le sang et vont recirculer : c'est-à-dire qu'ils vont «visiter» les différents
organes où les antigènes pourraient se retrouver. En cas de reconnaissance d'un Ag dans un organe lymphoïde,
un phénomène de costimulation va se déclencher : les LT vont s'activer et le processus de différentiation, pour
créer des cellules effectrices, se met en route. Beaucoup de LT vont mourir par apoptose, et d'autres se
transformeront en LT mémoire.
IV. Différentes réaction aux agents infectieux:
Si la réponse immune est efficace elle est dite protectrice.
Réponse à un élément de l'environnement => allergie.
Réponse à une greffe : réponse efficace => rejet. Rôle des immunosuppresseurs : empêcher la réaction
immunitaire de se faire, et donc empêcher le rejet.
Cas du soi : risque d’auto-immunité en cas de réaction trop efficace ou de déficit.
4/12

TISSUS SANGUIN ET SYSTÈME IMMUNITAIRE -
Différenciation et fonctions immunitaires des lymphocytes
B. Les cytokines et interleukines
I. Définition
Cytokine: acteur majeur qui permet aux cellules immunes de fonctionner : c'est le carburant du système.
Étymologiquement, une cytokine est un facteur soluble qui fait bouger les cellules.
Interleukine: étymologiquement, une interleukine permet aux cellules blanches de «parler entre elles».
Aujourd’hui, ces termes sont désués, mais toujours utilisés comme des synonymes.
II. Mécanisme
Dans la majorité des cas, un stimulus inducteur active la
transcription des cytokines. La cytokine soluble va jouer le
rôle de médiateur. Soit pour une cellule proche (action
paracrine), soit lointaine (endocrine) soit sur elle-même
(autocrine). Pour agir, la cellule cible doit posséder un
récepteur. La plupart de ces récepteurs ne sont pas présent
sur les lymphocytes, leur formation est induite de façon à
rendre la cellule réceptible a la cytokine.
C. Lymphocytes T
I. Récepteur T
Un LT est définit par son récepteur T (TcR), son rôle est donc très important. Le TcR est une glycoprotéine
trans-membranaire. Il est composé par 2 chaînes, une alpha et une bêta, stabilisées par un pont disulfure. Le
TcR possède 2 domaines au rôle bien distinct:
•le domaine V : il se situe en région N-terminale. Ce domaine est variable, et c'est celui-là qui reconnaît
l'Ag.
•Le domaine C : ce domaine est constant et est commun à tous les LT.
Le TcR reconnaît l'Ag mais est incapable de traduire en une réponse pharmacologique. Il est associé aux CD3,
qui lui est responsable de la réponse.
Pour les LT, un Ag est une combinaison 3D qui correspond à un fragment HLA associé a un peptide. Il
reconnaît un Ag porté par une cellule présentatrice d'un Ag.
5/12
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%