dossier - msport.net

Cardio
&
Sp rt
MISE AU POINT
Pathologie vasculaire
et sport : revue pour
une démarche clinique
Dossier
pratique
LA REVUE PRATIQUE DE LA CARDIOLOGIE DE L’EFFORT
ANALYSE D’ARTICLE
Dépistage
cardiovasculaire :
consensus européen
ÉVÉNEMENT
Le suivi
cardiovasculaire
des tennismen
ALTITUDE ET SPORT
ADAPTATION, PATHOLOGIES ET PRISE EN CHARGE
■ Physiologie de l’hypoxie d’altitude : adaptations cardiovasculaires
■Médicaments cardiovasculaires : peut-on prédire leur effet en altitude ?
■Pathologies cardiaques en altitude : risques
■Prise en charge sur le terrain d’un accident cardiaque grave
N° 4 - Septembre 2005
CONGRÈS
XVeJournées
Européennes de
la Société Française
de Cardiologie
01-cets4-une 1/07/05 12:39 Page 1

Cardio
&Sport
• n°43
•Rédacteur en Chef : Pr François Carré. Rédacteur en chef adjoint : Pr Hervé Douard.
•Comité de rédaction : Dr Laurent Chevalier, Dr Stéphane Doutreleau, Dr Marc Ferrière, Dr Jean-Claude Verdier.
•Comité scientifique : Dr Jacques Tricoire, Dr Pascal Poncelet, Dr Richard Brion, Dr Alain Ducardonnet, Dr Elisa Pedroni, Dr Jean-Michel Chevallier, Dr Thierry
Laporte, Pr Dominique Midy, Dr Pierre Dumoulin, Pr Philippe Mabo, Dr Catherine Montpère, Dr Philippe Vernochet, Dr Sonia Corone, Pr Alain Cohen-Solal,
Pr Patrice Virot, Dr François Marçon, Pr Jean-Paul Broustet, Dr Vincent Lafay, Dr Jean Gauthier, Dr Dany Marcadet, Dr Richard Amoretti.
Distribué par les Laboratoires Menarini France.
1, rue du Jura, SILIC 528, 94633 Rungis Cedex - Tél. : 01 45 60 77 20 - Fax : 01 46 87 94 31
Edition Expressions Santé S.A. - Directeur de la publication : Dr Antoine Lolivier •Chef du Service Rédaction : Odile Mathieu •Rédacteur : Marjorie Andrès
•Secrétaire de rédaction : Annaïg Bévan •Chef de Production et Fabrication : Gracia Bejjani •Maquette : Christine Lecomte
Photo de couverture : DPPI •Impression : Imprimerie de Compiègne, 60205 Compiègne - ISSN : en cours.
Cardio
&Sp rt
L’été est fini
Les belles journées à Roland Garros,
Wimbledon et Flushing Meadow sont
maintenant terminées.
Avec elles, les conditions climatiques
si propices aux jeux de ballons, à
la baignade ou aux randonnées en
montagne. Ces dernières sont de plus en
plus prisées par nos contemporains.
Mais si les cordées vers les sommets
enneigés ou les simples promenades
familiales en moyenne montagne
existent depuis longtemps, les
cardiologues du sport se trouvent
confrontés depuis peu à une nouvelle
population : les coureurs et cyclistes
d’altitude, qui recherchent électivement
les cumuls de dénivelés les plus
importants, dans des conditions
météorologiques très sollicitantes et
souvent bien loin de la première USIC.
Intégrer l’hypoxie, le froid, la fatigue et
la déshydratation dans notre décision
d’aptitude, voilà un joli challenge cardio-
logique… et médico-légal…
Mais revenons à nos beaux jours.
L’été a donc incité la plupart d’entre nous
à pratiquer cette activité physique qui,
depuis la fin des années 80, en prévention
primaire comme en prévention secondaire,
accumule patiemment les preuves de ses
bienfaits.
Comme souvent, il aura fallu du temps
pour que nous prenions conscience de
l’évidence : l’effort , à certaines conditions,
est souhaitable pour chacun d’entre nous,
coronarien ou non, insuffisant cardiaque
ou non, valvulaire ou non.
Et le bénéfice est sans commune mesure
avec le reste de nos thérapeutiques.
Car enfin, quel médicament, quelle
prothèse permet à la fois de lutter contre
le stress et d’améliorer la variabilité
sinusale, la pression artérielle, l’index de
masse corporelle, l’insulino-sensibilité,
le HDL-cholestérol ?
Et au vu des dernières publications, il
paraît clair que le champ des bénéfices
est loin d’être exploré en totalité.
Dernier point, il n’est jamais trop tard, en
prévention primaire comme en
prévention secondaire, pour encaisser
les dividendes d’une activité physique.
Alors, pour paraphraser un de nos
grands auteurs, nous pourrions dire
« Rien ne sert de partir à point, il faut
courir ».
Vous avez couru, nagé, sauté, gambadé…
C’était l’été… Mais en automne et en
hiver, continuez…
Dr Laurent Chevalier
Clinique du Sport, Bordeaux-Mérignac
SOMMAIRE
Altitude et Sport
Adaptations, pathologies et prise en charge
Introduction
Dr Stéphane Doutreleau (Strasbourg)
Physiologie de l’hypoxie d’altitude : adaptations
cardiovasculaires
Pr Jean-Paul Richalet (Bobigny)
Médicaments cardiovasculaires : peut-on prédire leur effet en
altitude ?
Dr Laurent Monassier (Strasbourg)
Pathologies cardiaques en altitude : risques, traitements et prise
en charge
Dr Stéphane Doutreleau (Strasbourg)
Sport en altitude : que faire avant un trekking ?
Dr Stéphane Doutreleau (Strasbourg)
p. 9
édito
MISE AU POINT p. 25
Pathologie vasculaire et sport : revue pour
une démarche clinique
Dr Pierre Abraham (Angers)
ANALYSE D’ARTICLE p. 31
Dépistage cardiovasculaire : consensus européen
pour les jeunes sportifs
Pr François Carré (Rennes)
CONGRÈS p. 35
XVeJournées Européennes de la Société Française
de Cardiologie, Paris 2005
Dr Marc Ferrière (Montpellier), Pr Hervé Douard (Pessac)
AGENDA p. 38
ÉVÉNEMENT p. 4
Le suivi cardiovasculaire des joueurs de tennis de haut niveau
●Entretien avec Dany-Michel Marcadet, médecin cardiologue
référent de la FFT
Pr François Carré (Rennes)
DOSSIER
02-cets4 som 1/07/05 12:40 Page 3

4Cardio
&Sport
• n°4
événement
Cardio & Sport : Dr Marcadet, pouvez-
vous nous préciser votre fonction et
vos responsabilités au sein de la Fédé-
ration Française de Tennis ?
Dany-Michel Marcadet : Le service
médical de la Fédération Française de
Tennis a été restructuré il y a trois ans.
Je suis chargé des bilans cardiolo-
giques annuels, suivant la réglemen-
tation actuelle pour les joueurs de
haut niveau, mais le service reste
ouvert aux joueurs professionnels.
Bien entendu, j’interviens aussi sur
demande devant l’apparition de
symptômes, par exemple.
C&S : Comment est structuré le suivi
médical des “tennismen” actuel-
lement, en particulier dans le
domaine cardiovasculaire ?
DMM : Le service médical comprend
des médecins salariés à temps partiel
(endocrinologue, nutritionniste, psy-
chologue, rhumatologue) et des méde-
cins vacataires (dentiste, ophtalmo-
logiste, cardiologue). Le directeur médi-
cal et les kinésithérapeutes sont
salariés. Une fois les bilans réalisés, nous
nous réunissons avec les entraîneurs à
l’occasion d’un staff pour faire le point
sur l’état de santé des joueurs.
Le centre médical est dans l’enceinte
du stade Roland Garros, sous le court
Suzanne Lenglen. Nous disposons de
plusieurs salles de consultations et le
cabinet de cardiologie est équipé d’un
matériel d’épreuve d’effort avec ergo-
cycle, tapis roulant, matériel d’analyse
des échanges gazeux et d’un échocar-
diographe qui nous est prêté pendant
les périodes de bilan. Les locaux des
kinésithérapeutes sont équipés de tout
le matériel nécessaire à la rééducation
post-traumatique et à l’exploration de la
force musculaire, en particulier isoci-
nétique. Un laboratoire d’analyses bio-
logiques est aussi rattaché au centre,
mais il se trouve à l’extérieur du stade
Roland Garros. Pendant les Internatio-
naux de Roland Garros, un autre poste
médical est ouvert sous le court central.
C&S : Quel est le contenu de base
et la périodicité du suivi cardiovas-
culaire des “tennismen” ?
DMM : Le bilan cardiovasculaire
comprend un interrogatoire, un exa-
men physique, un ECG de repos 12
dérivations, une échocardiographie
et une épreuve d’effort avec analyse
des gaz expirés, pour dépister
d’éventuelles pathologies et vérifier
l’absence de contre
-indication à la
pratique du tennis de haut niveau.
Le suivi cardiovasculaire
des joueurs de tennis
de haut niveau
Entretien avec Dany-Michel Marcadet,
médecin cardiologue référent
de la Fédération Française de Tennis
La saison de tennis terminée, Cardio et Sport fait le point, dans un entretien avec le Dr Dany-Michel Marcadet, cardio-
logue référent de la Fédération Française de Tennis, sur le suivi médical et plus particulièrement cardiovasculaire, des
“tennismen” en France.
Propos recueillis par le Pr François Carré, Hôpital Pontchaillou, Rennes
03-cets4-even 1/07/05 12:40 Page 4

5Cardio
&Sport
• n°4
événement
des Sports et de la Vie Associative. Nous
suivons aussi les groupes “Espoirs”, les
joueurs de Coupe Davis et les joueuses
de la Fed Cup.
C&S : Qu’en est-il des professionnels ?
En effet, au même titre que les autres
sports professionnels, ils ne sont pas
concernés par le suivi obligatoire
récemment instauré par le ministère
de la Jeunesse, des Sports et de la
Vie Associative (arrêté de février
2004). Ont-ils un suivi cardio-
vasculaire minimal imposé par l’ATP
ou le WTA, comme celui que la ligue
de football professionnel est en train
de mettre en place en France ?
DMM : Les joueurs professionnels qui
le désirent, bénéficient du même suivi
que celui des autres joueurs. Nous
sommes sollicités pour certaines mis-
sions, comme l’année dernière pen-
dant les Internationaux de Roland
Garros, où nous avons ouvert une
consultation libre et gratuite pour l’en-
semble des joueurs du circuit (examen
Nous voyons les joueurs au moins une
fois par an, mais nous sommes parfois
amenés à les contrôler après une inter-
ruption prolongée pour une blessure,
pour réévaluer une anomalie car-
diaque éventuelle ou dès qu’ils pré-
sentent un symptôme particulier. Si
besoin, je prends en charge le joueur
pour la réalisation d’examens com-
plémentaires lorsqu’ils sont indiqués.
Ma deuxième fonction est de com-
muniquer avec les entraîneurs et les
préparat
eurs physiques, pour leur
transmettre les données de l’épreuve
d’effort et, en particulier, les para-
mètres utiles pour individualiser l’en-
traînement, c’est-à-dire la vitesse
maximale aérobie (VMA) et les valeurs
de fréquence cardiaque aux “seuils”.
Nous comptons beaucoup sur les
entraîneurs et les préparateurs phy-
siques pour appliquer les recom-
mandations que nous donnons en
fonction des résultats du bilan. Ces
recommandations concernent aussi
les règles élémentaires d’hygiène de
vie et, en particulier, la nutrition. Il faut
encore se battre pour réduire le
nombre de pizzas et de “Mac do” et
c’est souvent l’entraîneur qui vérifie
les plateaux au self et ce qu’il y a dans
les armoires ! Nous constatons, mal-
heureusement, que même dans cette
population, il est très difficile d’avoir
une alimentation équilibrée et les
fruits, les légumes et les protides sont
souvent oubliés. Il a ainsi fallu un
énorme travail pour modifier les idées
fortement ancrées dans les esprits,
comme par exemple ne jamais man-
ger de viande la veille d’un match.
C&S : Quels sont les “tennismen”
concernés par ce suivi ?
DMM : Nous nous occupons de tous
les joueurs de haut niveau, c’est-à-dire
des joueurs qui ont été proposés par le
Directeur Technique National et mis sur
une liste par le ministère de la Jeunesse,
clinique, ECG de repos et échocardio-
graphie). De plus, nous sommes d’as-
treinte pendant les tournois majeurs
(Roland Garros bien sûr, Open de
Bercy, Open Gaz de France et le Tour-
noi des Vétérans à Roland Garros).
C&S : A quel âge, en moyenne, les
joueurs entrent-ils dans le centre de
formation Roland Garros ? Quelle est la
charge, le type de travail physique d’un
joueur de tennis du centre et comment
gère-t-il sa scolarité ?
DMM : La plupart des jeunes joueurs
entrent à partir de 11 ans dans le centre
de formation Roland Garros et ils sui-
vent leurs études en parallèle. Dans la
préparation physique, la part du foncier
est de 50 % en période hivernale, contre
20 % le reste du temps. La plus grande
part étant donnée au travail technique et
à la compétition. On se rend compte
que, vu l’emploi du temps d’un joueur,
il lui est difficile de “caser son jogging”
entre les entraînements, les matchs, le
travail technique et les études.
>>>
Test d’effort avec mesure des gaz expirés chez une jeune joueuse du groupe Espoir.
03-cets4-even 1/07/05 12:40 Page 5

6Cardio
&Sport
• n°4
événement
6
C&S : Dans votre structure, quel
type de protocole utilisez-vous pour
les tests d’effort ?
DMM : Nous pratiquons essentielle-
ment les tests sur tapis roulant. Le pro-
tocole a été établi en accord avec les
entraîneurs, avec une pente fixe de 2 %
et une vitesse variable. Quand le joueur
n’est pas connu de notre service, on
commence avec une vitesse de 6 (filles)
ou 8 km/h (garçons), avec des paliers
de 2 km/h toutes les deux minutes, jus-
qu’à 10 km/h, puis par paliers de 1 km/h
toutes les minutes. Lorsque nous dis-
posons d’un test d’effort antérieur, on
adapte le protocole de telle manière
que la durée de l’effort soit d’environ
10 à 12 minutes, avec des paliers de
1 km/h au niveau du seuil pour obte-
nir une vitesse au seuil la plus précise
possible. Le calcul direct de la VO2maxi-
male est réalisé systématiquement.
C&S : Utilisez-vous aussi des tests
de terrain ?
DMM : Oui, nous utilisons aussi des
tests de terrain, pour obtenir les VMA
comme le Vameval et le Luc Léger.
Plus spécifique au tennis, le test “zig-
zag” étudie la vitesse de déplacement
sur 10 mètres, avec de nombreux
changements de direction. Les tests
“multi-bonds” viennent compléter le
test de détente vertical sur tapis de
Bosco pratiqué au laboratoire. Enfin,
des tests de musculation sur Ariel,
mesurant la force, la vitesse et la puis-
sance maximale développée complè-
tent les données du Cybex.
C&S : Pourriez-vous nous décrire les
principales caractéristiques cardio-
vasculaires des “tennismen” ?
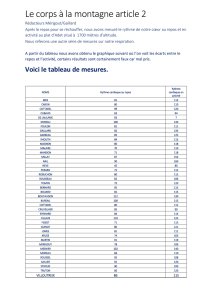
DMM : Je peux vous résumer les sta-
tistiques relevées sur les 64 derniers
joueurs que nous avons examinés.
L’examen clinique est normal dans
69 % des cas (Tab. 1). L’anomalie la plus
fréquente est un souffle systolique, dans
94 % des cas. Les autres anomalies
(troubles du rythme, arythmie, souffles
vasculaires) restent très modérées, soit
2 à 5 % des cas.
L’ECG de repos est normal dans 53 %
des cas. Les modifications électriques
les plus fréquentes concernent la repo-
larisation, avec les atypies classique-
ment décrites chez les sportifs dans
36 % des cas. Dans 30 % des cas, un bloc
de branche droit incomplet a été
observé (Tab. 2). Chez un joueur, un
aspect compatible avec un syndrome
de Brugada a nécessité un test à la flé-
caïne, qui s’est révélé négatif. Enfin, on
retrouve une fois une arythmie supra
et ventriculaire (2 %), une fois un bloc
de branche droit complet (2 %) et une
fois des ondes Q profondes dans le ter-
ritoire inférieur (2 %). Dans ce dernier
cas, l’échocardiographie a mis en évi-
dence une insuffisance mitrale minime
par prolapsus valvulaire mitral.
L’épreuve d’effort, réalisée suivant le
protocole décrit au-dessus, est normale
dans 90 % des cas. Dans 8 % des cas, on
retrouve des extrasystoles ventriculaires
sans critère de gravité, une fois un bloc
auriculo-ventriculaire en récupération,
un spasme laryngé et une crise
d’asthme à l’effort.
La VO2maximale moyenne est de
59 ml/mn/kg chez les garçons, avec une
VMA à 18 km/h et de 52 ml/mn/kg chez
les filles avec une VMA à 17 km/h (Tab. 3).
>>>
Tableau 1 •Résultats de l’examen clinique du cœur des joueurs de tennis
de haut niveau.
Filles Garçons Total %
(34) (30) (64)
Normal 22 22 44 69
Souffle systolique 7 2 9 14
Souffle vasculaire 1 1 2 3
Varice 1 1 2
Tachycardie 1 1 2
Spasme laryngé 1 1 2
Asthme 2 1 3 5
Tableau 2 •Résultats de l’ECG de repos chez les joueurs de tennis de haut
niveau.
Filles Garçons Total %
(34) (30) (64)
Normal 10 14 34 53
Atypies Repolarisation
15 8 23 36
BiD 9 10 19 30
BBD 1 1 2
ESV-ESSV 1 1 2
Ondes Q 1 1 2
Brugada 1 1 2
03-cets4-even 1/07/05 12:40 Page 6
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
1
/
35
100%