Clémentine Payrastre Tissu sanguin et système immunitaire

Tissu sanguin et système immunitaire – Mise en place de la réponse immunitaire
12/10/2015
HERMET Laure L2
CR : Clémentine Payrastre
Tissu sanguin et système immunitaire
OLIVE Daniel
16 pages
Mise en place de la réponse immunitaire
1/18
Plan
A. Introduction
I. Maladies congénitales et virales
II. Les différentes réponses immunitaires et cinétiques
III. Rôle des cytokines et lymphocytes T
IV. Différentes réactions aux agents infectieux
B. Cytokines et interleukines
I. Définitions
II. Mécanisme
C. Lymphocytes T
I. Récepteur T
II. Formation LT
III. Activation LT
IV. Rôle des LT
D. Lymphocytes B
I. Définitions
II. Comparaison avec les LT

Tissu sanguin et système immunitaire – Mise en place de la réponse immunitaire
A. Introduction
I. Maladies congénitales et virales
2/18
Les diapos sont là pour aider, ne pas apprendre par cœur
Les déficits immunitaires combinés sévères correspondent à un type des syndromes. Le point commun est
l'absence de lymphocytes B (LB) ou T (LT)
Les conséquences : chez ses enfants, ils ont des déficits immunitaires donnant des infections très importantes,
mais on arrive à les guérir (CR : guérison possible grâce à la transplantation de moële osseuse)

Tissu sanguin et système immunitaire – Mise en place de la réponse immunitaire
II. Les différentes réponses immunitaires et cinétiques
La plupart des contacts avec l'extérieur sont bien gérés : par les muqueuses, l'épiderme qui empêchent les corps
étrangers de rentrer. Mais dès qu'il y a une brèche, les pathogènes peuvent entrer
Les acteurs de la réponse immune innée vont s'en charger : les macrophages, les natural killer etc. La réponse
immunitaire va se mettre en marche après ce signe d'alerte et tout va se mettre en route pour stimuler les
lymphocytes.
Définitions :
–Immunité innée : l'acteur de la réponse est déjà prêt à l'emploi, présent, il n'a pas besoin de se préparer.
Il va agir dans les secondes/minutes/heures qui suivent. Les acteurs sont les polynucléaires,
macrophages etc.
–Immunité adaptative = acquise : le système n'est pas prêt à fonctionner. Les cellules sont présentes
mais on a besoin d'étapes pour qu'elles puissent fonctionner correctement.
3/18
Le point de départ : identification de patient atteint du sida (VIH, déficit immunitaire aussi)
Les patients décèdent de cancers ou d'infections → leur point commun est la disparition des LT CD4 au fur et à
mesure que le virus se développe
Quand l'anomalie est grave et qu'on a plus de lymphocytes, il n'y a plus de réponse immunitaire et le patient
meurt
Le lymphocyte T est le cœur du système immun.

Tissu sanguin et système immunitaire – Mise en place de la réponse immunitaire
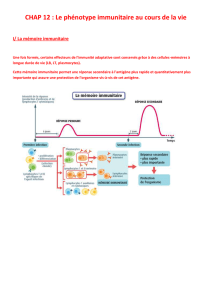
Schéma de la cinétique de ce qu'il se passe quand un pathogène pénètre
L'immunité innée démarre directement et on a un processus silencieux avec la mise en route des systèmes T et
B qui se fait progressivement.
Le système T et B ne peut pas fonctionner pendant une fenêtre de 5-7 jours (temps pour la mise en place).
L'immunité innée permet donc de gérer l'infection si possible, et permet la mise en route du système T et B
Les anticorps et lymphocytes prennent en charge le pathogène et l'éliminent.
III. Rôle des cytokines et lymphocytes T
On peut mesurer ce qu'il se passe dans le sang.
Les deux premières courbes montrent l'immunité innée qui prépare la mise en route des lymphocytes T
(dernière courbe, la plus tardive).
On peut détecter dans le sang des facteurs solubles : interférons, interleukines → ils sont là pour participer à la
mise en route. On peut aussi mesurer le nombre des cellules immunes activées.
La réponse T se met en place après le pic atteint au bout d'une semaine.
4/18

Tissu sanguin et système immunitaire – Mise en place de la réponse immunitaire
IV. Différentes réactions aux agents infectieux
Si on a un antigène avec un agent infectieux : l'antigène est pris en charge et la réponse se met en place.
Si la réponse est déficiente, cela peut mener au décès ou à des infections récurrentes selon l'importance du
déficit.
Le message est le même pour les cancers : les cellules cancéreuses sont prises en charge par des acteurs du
système immunitaire et si on a des déficits, on a une incidence plus forte des cancers chez ses patients
Ontogénie : c'est le point de départ de toutes les cellules immunes, issues de cellules souches de la moelle
osseuse. Cette ontogénie a lieu dans le thymus.
Ces cellules vont ensuite aller dans la circulation : à ce stade les cellules sont naïves (elles n'ont jamais vu
d'antigène)
Cette cellule va ensuite s'activer en voyant un antigène : cette activation se passe dans les organes lymphoïdes
La dernière étape : la cellule se différencie pour acquérir des fonctions.
5/18
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%