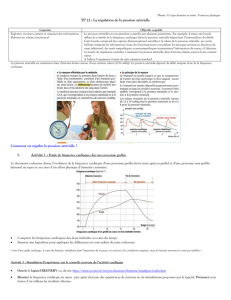
Quelles relations existe-t-il entre communication

1
Quellesrelationsexiste-t-ilentre
communicationnerveuseet
communicationhormonale?
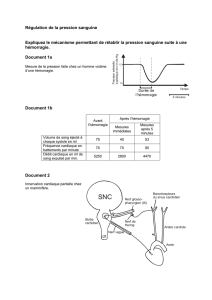
Document 1
: la pression artérielle et ses facteurs de variation.
La pression artérielle ou tension artérielle est la force exercée par le sang contre toute surface de la
paroi vasculaire. Elle oscille normalement entre 70mm de Hg (pression diastolique) et 120 mm de Hg
(pression systolique).
La pression artérielle varie en fonction de plusieurs facteurs dont :
- facteurs pathologiques (hypotension, hypertension)
- types de vaisseaux sanguins
- l’activité
- la pression ventriculaire
- la volémie
- état musculaire des vaisseaux (vasodilatation, vasoconstriction).
Remarque
: la pression artérielle dépend aussi de l’âge et du sexe.
Document 2
: Contrôles nerveux de la pression artérielle
2-1 L’innervation cardiaque
Le système nerveux agit sur le cœur par l’intermédiaire de deux types de nerfs :
- les nerfs du système parasympathique (nerfs X ou pneumogastriques ou nerfs vague) en relation
avec un centre bulbaire ;
- les nerfs du système orthosympathique (nerfs sympathiques cardiaques) reliés à un centre
médullaire.
Remarque :
La crosse aortique et le sinus carotidien sont respectivement reliés au centre cardiaque bulbaire par le
nerf du sinus (nerf de Hering) et le nerf de la crosse aortique (nerf de Cyon).
2-2 1
ère
série d’expériences
- Expériences a
Lorsqu’on augmente la pression au niveau du sinus carotidien à l’aide de ligatures, on observe un
ralentissement du rythme cardiaque et une diminution de la pression artérielle. Par contre
l’hypotension créée au niveau du même sinus provoque l’accélération du rythme cardiaque et une
augmentation de la pression sanguine. Le sinus carotidien renferme donc des récepteurs sensibles aux
variations de la pression sanguine (barocepteurs) ; le cœur intervient ici comme organe effecteur de la
régulation de la pression sanguine.
9

2
Remarques :
Les barorécepteurs existent également au niveau de la crosse aortique.
La paroi des vaisseaux sanguins renferme des chémorécepteurs sensibles aux variations de la
composition chimique du sang.
- Expériences b
La stimulation du nerf de Héring provoque un ralentissement du rythme cardiaque alors que sa section
entraine une accélération du rythme cardiaque. Le nerf de Héring est cardiomodérateur.
Après section du nerf de Héring, la stimulation de son bout périphérique est sans effet alors que
l’excitation du bout central provoque un ralentissement cardiaque. Le nerf de Héring est un
conducteur sensitif.
2-3 Deuxième série d’expériences
- Expériences a et c
La stimulation du nerf X provoque un ralentissement du rythme cardiaque, une diminution de
l’amplitude des contractions et un arrêt du cœur alors qu’une section du même nerf entraine
l’accélération du rythme cardiaque. Le nerf X est un conducteur cardiomodérateur.
- Expériences d1 et d2
Après section du nerf X, la stimulation de son bout central est sans effet alors que celle de son bout
périphérique provoque un ralentissement de la fréquence des contractions cardiaques. Le nerf X est
un conducteur moteur.
- Expérience b
La stimulation du nerf orthosympathique provoque une accélération du rythme cardiaque et une
augmentation de l’amplitude des contractions. Le nerf orthosympathique est en relation avec un
centre cardioaccélérateur.
- Expérience e
Le cœur isolé de toute innervation motrice voit son rythme augmenté (80-90 pulsations/min à 120-130
pulsation/min). On en déduit que de façon globale, le SN assure une modération du rythme cardiaque
l’action du pneumogastrique l’emportant sur celle de l’orthosympathique.
- Expérience f
Après section de l’orthosympathique, la stimulation de son bout central est sans effet alors que celle
de son bout périphérique provoque une accélération du rythme cardiaque. L’orthosympathique est un
conducteur moteur.
- Expérience g
La stimulation du nerf orthosympathique artériolaire provoque la diminution du diamètre de
l’artériole, l'orthosympathique artériolaire est un nerf vasoconstricteur.
2-4 Troisième série d’expériences
L’acétylcholine provoque le ralentissement du rythme cardiaque, une diminution de l’amplitude des
contractions et un arrêt du cœur. L’acétylcholine est un neurotransmetteur cardiomodérateur.

3
La noradrénaline provoque une accélération du rythme cardiaque, une augmentation de l’amplitude
des contractions. La noradrénaline est un neurotransmetteur cardioaccélérateur.
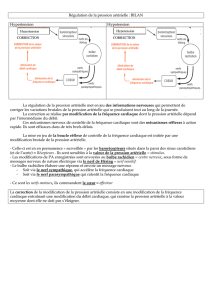
Synthèse
: Mécanismes de la régulation nerveuse de la pression artérielle
La régulation nerveuse de la pression artérielle se fait par un mécanisme réflexe.
En cas d’hypertension, les barorécepteurs situés dans le sinus carotidien et dans la crosse aortique
sont stimulés. Des messages nerveux naissent et cheminent le long des nerfs de Héring et de Cyon vers
le centre bulbaire cardiomodérateur. Celui inhibe d’une part le centre médullaire cardiaccélérateur et,
d’autre part stimule le nerf vague. Ce nerf vague, par l’acétylcholine que libèrent ses terminaisons
assure le ralentissement du rythme cardiaque et donc la baisse de la pression artérielle.
En cas d’hypotension, le centre bulbaire cardiomodérateur n’est pas stimulé, il cesse alors d’inhiber le
centre médullaire cardioaccélérateur. Celui-ci détermine une vasoconstriction grâce à
l’orthosympathique vasculaire et une accélération accompagnée d’une intensification des contractions
cardiaques grâce à la noradrénaline libérée par le nerf sympathique cardiaque ; la pression artérielle
s’élève.

4
Document 3
: Contrôle hormonaux de la pression artérielle
3.1. Intervention des reins
a) Relation entre corticosurrénale et tension
Une tumeur des glandes corticosurrénales engendre une hypertension suite à une rétention d’ions
Na+ et par conséquence la rétention de l’eau dans l’organisme. L’ablation de la tumeur corrige ces
troubles. La glande corticosurrénale assure la régulation de la pression artérielle en contrôlant le taux
plasmatique de Na+ et donc la volémie.
b) Mode d’action des corticosurrénales
L’injection d’extraits de corticosurrénales à un animal surrénalectomisé corrige les troubles
d’hypotension engendrés par l’ablation suite à une rétention de Na+ grâce à l’aldostérone. La
corticosurrénale régule la tension grâce à une hormone, l’aldostérone.
La sécrétion de l’’aldostérone est régulée par le taux sanguin de Na+, mais les ions Na+ n’agissent pas
directement sur les corticosurrénales.
c) Rôle des reins
En absence des reins, les corticosurrénales ne produisent pas d’aldostérone ; la situation peut être
corrigée par l’injection d’extraits rénaux. Les reins stimulent les corticosurrénales par voie hormonale
pour la production d’aldostérone.
Le rein irrigué à la pression normale produit peu de rénine alors que le rein mal irrigué (baisse de
pression) produit une forte quantité de rénine. Les reins produisent une enzyme, la rénine lorsqu’ils
sont mal irrigués.
La rénine catalyse la transformation de l’angiotensinogène (protéine secrétée par le foie) en
angiotensine. L’angiotensine stimule la production de l’aldostérone.
3-2 Intervention du système nerveux
• L’émotion provoque la libération de l’adrénaline, cette hormone a un effet cardioaccélérateur.
• En cas d’hypotension, l’hypothalamus produit une hormone, l’ADH (hormone antidiurétique) ou
vasopressine qui assure la rétention de l’eau et par conséquent le relèvement de la pression
artérielle suite à l’augmentation de la volémie.
Synthèse :
mécanismes de régulation hormonale de la pression artérielle
La régulation hormonale de la pression artérielle peut être assurée par une interaction hormonale
intéressant les reins, le foie et les corticosurrénales d’une part, le système nerveux d’autre part.
En cas d’hypotension, les reins secrètent la rénine qui catalyse la synthèse de l’angiotensine. Celle-ci
entraine une vasoconstriction donc une augmentation de la pression artérielle ; de plus elle stimule la
sécrétion par les corticosurrénales d’aldostérone qui entraine une augmentation de la volémie et par
conséquence la pression artérielle.
Le système nerveux intervient dans la régulation hormonale de la pression artérielle soit en
déclenchant la libération de l’adrénaline ou celle de l’ADH.
Remarque
: en cas d’hypertension les reins sont inhibés.

5
Document 4
: Régulation neuro-hormonale intégrée
La régulation de la pression artérielle fait intervenir des mécanismes nerveux puis hormonaux.
Les mécanismes nerveux assurent le contrôle immédiat de la PA. Les mécanismes hormonaux entrent
en jeu lorsque la variation de la pression artérielle persiste.
En cas de persistance d’une hypotension, l’angiotensine se forme grâce à la rénine puis l’adrénaline et
l’aldostérone sont secrétées par les glandes surrénales sous l’action de l’ADH (hormone anti
diurétique) hypothalamique. Ces hormones assurent une vasoconstriction puis une augmentation de
la volémie et par suite une élévation de la pression artérielle.
1
/
5
100%