CM1 et CM2

Physiologie
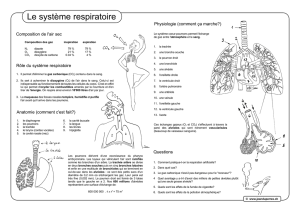
CM1 Le système respiratoire
Pour effectuer les réactions métaboliques qui libèrent l’énergie des molécules de
nutriments et produire l’ATP (adénosine triphosphate), les cellules doivent
constamment utiliser de l’oxygène. Les activités libèrent aussi du gaz carbonique (CO2),
ce sont les systèmes cardiovasculaire et respiratoire qui assurent l’absorption de
l’oxygène et le rejet du gaz carbonique. Les systèmes cardiovasculaire et respiratoire
participent de façon égale à la respiration.
Le système respiratoire permet l’échange des gaz, l’absorption de l’O2 et le rejet du
CO2.
Le système cardiovasculaire transporte les gaz entre les poumons et les cellules par
l’intermédiaire du sang. En plus d’assurer les échanges gazeux, le système respiratoire
contient également des récepteurs à l’olfaction, filtre l’air inspirée, produit des sons et
aide à éliminer les déchets.
On appelle respiration, l’échange de gaz entre l’atmosphère, le sang et les cellules.
La respiration comporte 4 processus distincts :
La respiration pulmonaire (inspiration/expiration) de l’air entre
les poumons et l’atmosphère
La respiration pulmonaire externe ou diffusion alvéolo-
capillaire. C4est l’échange de gaz entre les poumons et le sang
Le transport de l’O2/CO2 par le sang
La respiration interne ou respiration cellulaire qui correspond à
l’échange de gaz entre le sang et les cellules.
I. Anatomie du système respiratoire
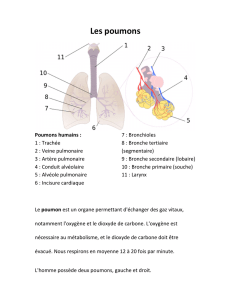
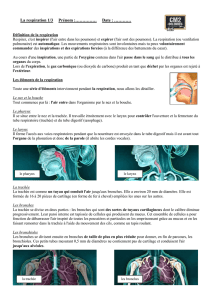
Le système respiratoire comprend :
- le nez
- le pharynx (voir figure 1 du poly)
- le larynx
- la trachée
- les bronches
- les poumons
Les voies respiratoires supérieurs comprenant le nez et le pharynx
Les voies respiratoires inférieurs comprenant le larynx, la trachée, les bronches, et les
poumons.
Sur le plan fonctionnel, le système respiratoire se divise en 3 zones :
la zone conductrice : système de cavité et de tubes reliés qui conduisent l’air dans
les poumons et qui comprend le nez, le pharynx, le pharynx, la trachée les
bronches, les bronchides. L’air ne fait que transiter.

Physiologie
La zone respiratoire constituée des parties du système respiratoire ou s’effectuent
les échanges gazeux c'est-à-dire les bronchides respiratoires, les canaux
alvéolaires, et les alvéoles
1) Le nez
Les structures internes du nez ont 3 fonctions spécialisées :
- Elles réchauffent, humidifient, et filtrent l’air qui pénètre dans le nez
- Il reçoit des stimulis olfactifs
- Il procure des caisses de résonances qui modifient le timbre de la voix
2) Le pharynx (ou la gorge)
Conduit en forme d’entonnoir. Il sert de conduit permettant le passage de l’air et de la
nourriture et constitue une caisse de résonance pour la phonation.
3) Le larynx
C’est un court passage reliant la pharynx à la trachée. Situé dans la partie médiane du
cou, en avant des vertèbres cervicales C4, C5, C6 . Il renferme les cordes vocales qui sous
l’action de l’air vibrent et produisent des ondes sonores dans la colonne d’air du
pharynx, du nez, et de la bouche. Plus la pression de l’air est forte, et plus le son est
intense.
4) La trachée
Voie respiratoire tubulaire mesurant environ 12cm de long. Située devant l’œsophage et
s’entend du larynx à la 5ème vertèbre thoracique ou elle se divise en une bronche souche
droite et une bronche souche gauche.
5) Les bronches
La trachée se divise à l’angle sternal en une bronche souche droite qui se dirige vers le
poumon droit et une bronche souche gauche qui se dirige vers le poumon gauche.
A l’endroit où la bronche souche pénètre dans le poumon, elle se divise pour former des
bronches plus petites, appelées bronches lobaires ou bronches secondaires. Il en existe
une pour chaque lobe pulmonaire. Le poumon droit ayant 3 lobes et le poumon gauche
en ayant 2.
Les bronches lobaires se ramifient ensuite et forment les bronches segmentaires ou
tertiaires qui se divisent ensuite en bronchides. Les bronchides se ramifient ensuite pour
former les bronchides terminales. Ce réseau de ramification issue de la trachée est
appelé arbre bronchique.
6) Les poumons
Ce sont des organes pairs situés dans la cavité thoracique. Ils sont séparés l’un de l’autre
par le cœur.
2 feuillets de membrane séreuse, collectivement appelés membrane pleurale entoure et
protège chaque poumon.
Le feuillet externe appelé plèvre pariétale est attaché à la paroi de la cavité thoracique.
Le feuillet interne appelé plèvre viscérale recouvre les poumons.
Entre les plèvres viscérales et pariétales, il existe un petit espace appelé cavité pleurale
qui contient un liquide lubrifiant sécrété par les plèvres. Il empêche les frictions entre les
deux plèvres et leur permet de glisser l’une sur l’autre lors de la respiration.
Chaque poumon est divisé en lobe et chaque lobe est doté de sa propre bronche lobaire.
La bronche souche droite donne naissance à 3 bronches lobaires et la bronche souche
gauche, à 2 bronches lobaires.

Physiologie
Chaque segment broncho-pulmonaire des poumons est divisé en un grand nombre de
lobules. Un segment broncho-pulmonaire est un segment de tissu pulmonaire alimenté
par une bronche segmentaire.
Chaque lobule est entourée de tissu conjonctif élastique et contient un vaisseau
lymphatique, une artériole, une veinule, et une branche d’une bronchiole terminale.
Les bronchioles terminales se divisent en branches microscopiques appelées bronchides
respiratoires.
Les bronchides terminales se ramifient en canaux alvéolaires. On compte de 2 à 12
canaux par bronche.
De nombreuses alvéoles et sacs alvéolaires sont disposés autour de la circonférence des
canaux alvéolaires. Les sacs alvéolaires sont constitués de 2 à plusieurs alvéoles qui
partagent une même ouverture.
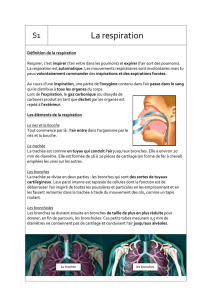
Les échanges gazeux entre les poumons et le sang s’effectuent par la diffusion à travers
les parois des alvéoles et des capillaires.
L’ensemble des couches à travers lesquels diffusent les gaz respiratoires constituent la
membrane alvéo-capillaire. Cette membrane comprend :
Une couche de pneumocytes de types I et II accompagnée de
macrophages alvéolaires libres qui constituent la parois des
alvéoles (pneumocytes + macrophages)
Une membrane basale épithélial située sous la parois alvéolaire.
Un »e membrane basale capillaire qui est souvent fusionnée à la
membrane basale épithéliale.
Les cellules endothéliales du capillaire. La minceur de la
membrane alvéolocapillaire permet une diffusion rapide des gaz
respiratoires on estime que les poumons contiennent 30 millions
d’alvéoles fournissant ainsi une surface d’échange d’environ
70m2.
II. physiologie de la respiration
Nous allons décrire les 4 processus impliqués dans la respiration, à savoir la respiration
pulmonaire, la diffusion alvéolocapillaire, le transport de l’O2 et du CO2, les échanges
gazeux tissulaires
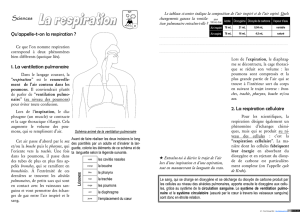
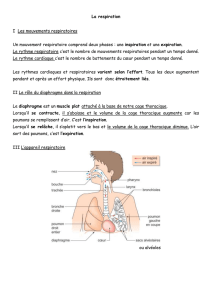
a. La ventilation pulmonaire
C’est le processus par lequel l’air entre et sort des poumons. L’air est aspiré du nez ou
de la bouche vers les poumons en fonction des besoins. La respiration nasale à certains
avantages sur la respiration buccale : par la respiration nasale, l’air est réchauffée et
humidifiée lorsqu’il passe au travers des cavités nasales, l’air tourbillonne dans les
cavités nasales entraînant l’adhérence des poussières à la muqueuse nasale pour être
ensuite éjectée et éviter les risque d’irritation et d’infections respiratoires.
Du nez et de la bouche, l’air traverse ensuite le pharynx, le larynx, la trachée, les
bronches, et les bronchioles avant d’atteindre les unités fondamentales du système
respiratoire.

Physiologie
L’inspiration
C’est un phénomène actif qui fait intervenir le diaphragme et les muscles intercostaux
externes.
Lors de l’inspiration, les cotes et le sternum se déplace sous l’action des muscles
intercostaux externes. Les cotes se soulèvent vers le dehors et le sternum vers l’avant, en
même temps, le diaphragme se contracte et s’abaisse poussant le contenu de la cavité
abdominale vers le bas. Ces actions augmentent le volume pulmonaire, il en résulte une
baisse de pression de l’air à l’intérieur des poumons. La pression intra pulmonaire
devient alors inférieure à celle de l’air ambiant qui se précipite alors à l’intérieur des
poumons pour réduire cette différence de pression. Lors d’une respiration forcée,
l’inspiration est réalisée grâce à l’intervention d’autres muscles (muscles scalènes,
sterno-déido-mastoïdiens, pectoraux). Leur contraction permettent une élévation plus
importante des cotes que lors d’une respiration normale.
Au repos les pressions requises pour la respiration sont très faible. A pression
atmosphérique standard (760mmHg), l’inspiration s’accompagne d’une chute de la
pression intra pulmonaire de 3mmHgn environ. Lors d’un exercice intense, la
pressionpeut descendre de 80 à 100mmHg.
CM2
L’expiration
Au repos l’expiration est un procédé passif résultant de la relaxation des muscles
inspiratoires et tu retour élastique du tissu pulmonaire.
En se relâchant, le diaphragme retourne à sa position normale. Les muscles inter-
costaux externes se relâchent aussi, ramenant les côtes et le sternum à leur position
initiale. Le tissu pulmonaire reprend alors sa position initiale, ce qui élève la pression
intra pulmonaire et oblige l’expiration.
L’expiration forcée est active, les muscles inter-costaux internes se contractent pour
chasser l’air des poumons en abaissant les côtes. Les muscles grands dorsaux et les
carrés des lombes peuvent aussi intervenir. La contraction des muscles abdominaux
augmente aussi la pression intra-abdominale ce qui pousse les viscères contre le
diaphragme et accélère sa remontée. Les variations des pressions intra-abdominales et
intra-thoraciques facilitent la respiration forcée mais mais accélère le retour veineux
b. La diffusion alvéolo-capillaire
C’est les échanges de gaz entre les poumons (au niveau des alvéoles) et le sang (au niveau
des capillaires pulonaires). Elle permet :
- De restaurer la concentration en O2 du sang artériel.
- D’éliminer le CO2 du sang veineux.
Lors de la ventilation, l’air entre dans les poumons et peut servir aux échanges avec le
sang. Le sang provenant des différents organes retourne au cœur droit par les veines
caves supérieur ou inférieur, puis gagne les poumons par les artères et les capillaires
pulmonaires. Les capillaires forment un réseau très dense tout autour des alvéoles. A ce
niveau les globules rouges circulent les plus souvent un par un, ce qui augmente leur
temps de contact avec le tissu pulmonaire et améliore l’efficacité des échanges.
La membrane ou barrière alvéolocapillaire
Les échanges gazeux entre l’air de l’alvéole pulmonaire et le sang se font à travers elle.
La membrane se compose de la paroi alvéolaire, de la paroi capillaire et des membranes

Physiologie
basales. Elle est très fine, de 0,5 a 4 micromètre d’épaisseur. L’air et le sang sont donc en
contact étroit sur une vaste surface qui favorise les échanges.
Les pressions partielles des gaz
L’ai que nous inspirons est un mélange de gaz, selon Dalton, la pression totale d’un
mélange gazeux est égale à la somme des pressions partielles exercées par chacun des
gaz du mélange. On appelle pression partielle, la pression exercée par chacun d’entre
eux en fonction de leur concentration.
Composition de l’air : N2 79,04%, O2 20,93%, CO2 0.03%
Au niveau de la mer, la pression atmosphérique est de 760mmHg, c’est la pression de
référence.
Les gaz peuvent se dissoudre dans les milieux liquides de l’organisme comme le plasma.
Selon la loi de Henry, la dissolution d’un gaz dans un liquide est fonction de sa pression
partielle, de sa solubilité dans le liquide considéré et de sa température.
Le coefficient de solubilité d’un gaz dans le sang est constant ainsi que la température
du sang. Le facteur essentiel des échanges pour chaque gaz entre l’alvéole et le sang est
donc le gradient de pression partiel de ce gaz entre les deux milieux.
Les échanges alvéolocapillaires en O2 et en CO2
Pour chaque gaz la différence de pression partielle entre l’alvéole et le capillaire
engendre un gradient de pression à travers la barrière alvéolocapillaire. Ce gradient va
régler les échanges entre les poumons et le sang, si les pressions partielles étaient égales
de chaque coté de la membrane alvéolocapillaire, le gaz serait en équilibre et il n’y
aurait aucun échange.
ECHANGE EN O2 : dans les alvéoles ou l’air inspiré se mélange avec l’air
alvéolaire contenant de la vapeur d’air et du CO2, la pression partielle de l’O2
chute de 159mmHg à 100mmHg. La ventilation pulmonaire assure le mélange
air ambiant/ air alvéolaire, et l’aspiration de l’air alvéolaire. Le sang qui arrive
dans les capillaires pulmonaire est pauvre en O2, la pression partielle de l’O2 et
de 40 à 45mmHg. La différence de pression entre les alvéoles et les capillaires est
de 55 à 65mmHg. Ce gradient est favorable à la diffusion de l’O2 du milieu
alvéolaire vers le milieu capillaire. C’est donc un sang enrichi qui quitte les
poumons pour rejoindre la circulation systémique. La vitesse de diffusion de l’O2
de l’alvéole vers les sang est appelé capacité de diffusion de l’O2.
Ex : Au repos pour chaque différence de pression de 1mmHg, environ 23ml
d’O2 sont diffusés dans la circulation sanguine en 1min.
ECHANGE EN CO2 : Comme pour l’O2, les échanges en CO2 se font en fonction
du gradient de pression. Le sang qui perfuse l’alvéole à une pression partielle de
CO2 (PCO2) initiale d’environ 45mmHg. Dans l’alvéole, la pression la PCO2 se
situe environ à 40 40mmHg. Le gradient de pression entre le capillaire et
l’alvéole est faible mais suffisant car la solubilité membranaire du CO2 est
supérieure à celle de l’O2. Le CO2 diffuse donc beaucoup plus rapidement à
travers la barrière alvéolocapillaire.
c. Le transport de l’O2
Cela concerne le transport des gaz par le sang et les échanges avec les tissus.
L’O2 est transporté par le sang sous 2 formes :
- Sous forme liée, c'est-à-dire combinée à l’hémoglobine (Hb) et aux globules
rouges.
 6
6
 7
7
1
/
7
100%