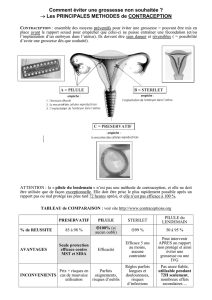
I. La contraception permet une infertilité volontaire et réversible

RR - 17/04/17 - 840907138 - 1/7
Maîtrise de la reproduction
I. La contraception permet une infertilité volontaire et réversible
TP 1. Mode d’action des pilules contraceptives
A. " La pilule" est une contraception hormonale (orale)
B. Il existe d'autres méthodes classiques de contraception
C. La pilule du lendemain est un traitement d’urgence
II. En cas d'échec de la contraception : l'interruption volontaire de grossesse ou I.V.G.
A. La loi actuelle
B. Il existe deux méthodes d’IVG
III. Aide médicalisée à la reproduction
A. Le suivi médical sécurise la grossesse
B. La Procréation Médicalement Assistée (P.M.A.) permet de palier les infertilités
OBJECTIF
La biologie de la reproduction humaine est aujourd'hui suffisamment
connue pour contrôler le bon déroulement d'une grossesse et envisager
soit d'empêcher une naissance (contraception), soit d'en faciliter une
(Procréation Médicalement Assistée).
On cherche à faire le point sur ces techniques.
I. La contraception permet une infertilité volontaire et
réversible
TP 1. Mode d’action des pilules contraceptives
A. " La pilule" est une contraception hormonale ( et orale)
Les pilules contiennent des substances proches des hormones ovariennes :
- un œstrogène (éthynylœstradiol proche de l’œstradiol) ;
- un progestatif (norgestrel, lévonorgestrel, gestodène…).
La progestérone naturelle ne peut pas être utilisée car elle est trop rapidement
dégradée par le foie.
Première ES
Chapitre
3.2
4 semaines

RR - 17/04/17 - 840907138 - 2/7
1. Les pilules combinées contiennent un mélange d’œstrogène et de
progestatif
Ce sont les plus utilisées. Elles sont soit normodosées (≈ 50 µg d’œstrogène +
progestatif) soit minidosées (≈ 15 à 30 µg d’œstrogène + progestatif). Parmi les
minidosées on distingue trois catégories qui permettent d'ajuster les doses
d'hormones :
- les pilules monophasiques où chaque comprimé est dosé de la même manière
(une seule couleur de comprimés) ;
- les pilules biphasiques avec deux dosages successifs (deux couleurs de
comprimés) ;
- les pilules triphasiques avec trois dosages successifs (trois couleurs de
comprimés).
Elles se prennent de façon quotidienne, à heure fixe, généralement pendant les 21
premiers jours du cycle. L'interruption du traitement pendant les 7 derniers jours
du cycle permet les règles tout en conservant l'effet contraceptif.
Dans le but d’éviter les oublis, certaines plaquettes de pilules combinées contiennent 28
comprimés. Dans ce cas, les 7 derniers comprimés ne contiennent pas d’hormone.
Elles agissent à trois niveaux :
- sur le complexe hypothalamo-hypophysaire elles exercent un rétrocontrôle
négatif qui limite la production de gonadostumulines. Il n'y a alors ni cycle
ovarien, ni ovulation ;
- sur l'endomètre utérin, qui s'atrophie et devient impropre à la nidation ;
- sur la glaire cervicale qui demeure imperméable aux spermatozoïdes.
Deux nouvelles méthodes fonctionnent sur le même principe que la pilule combinée.
Le patch, collé sur la peau, diffuse un oestroprogestatif par voie transcutanée pendant
une semaine. On colle donc un timbre par semaine pendant 3 semaines. L'anneau
vaginal est placé au fond du vagin où il diffuse l’oestroprogestatif pendant 3 semaines
après lesquelles il est retiré. Dans les deux cas le traitement peut être repris après une
semaine d’interruption.
2. Les micropilules contiennent uniquement un progestatif
Elles se prennent de manière continue (plaquettes de 28 pilules) et ne bloquent ni
l'ovulation ni les règles.
Le progestatif, présent dès le début du cycle, agit à deux niveaux :
- l'endomètre utérin reste impropre à la nidation car il ne se développe pas
correctement ;
- la glaire cervicale demeure imperméable aux spermatozoïdes.
Les micropilules ont l'avantage de ne présenter que peu de contre-indication
(pas d’œstrogène) mais elles sont moins efficaces que les pilules combinées.
L’implant sous cutané se place sur la face interne du bras, il est de la taille d’une
allumette. Il ne se renouvelle que tous les trois ans car il libère lentement un progestatif
seul qui bloque l’ovulation et modifie la glaire cervicale.
Remarque 1. En cas d’oubli d’un comprimé (12 à 24 h de retard), le prendre dès
que l’on s’en aperçoit, puis terminer normalement la plaquette. L’effet
contraceptif est alors très altéré (protéger ses rapports avec un préservatif).
Remarque 2. Chaque type de pilule a des utilisations précises et présente des
contre-indications (notamment circulatoires) qui sont aggravées par l'usage du
tabac. Il est donc indispensable que la pilule soit prise sous contrôle médical
(pour les mineures l’autorisation parentale n’est pas nécessaire pour la délivrance
de contraceptifs hormonaux).
Remarque 3. La contraception hormonale masculine est encore à l'état de
recherche. Un vaccin contraceptif, qui provoque la formation d’anti-corps anti-HCG,

RR - 17/04/17 - 840907138 - 3/7
est à l’étude. D’autres recherches s’orientent vers une contraception mixte qui
ralentirait la mobilité de spermatozoïdes.
►POUR EN SAVOIR PLUS Diverses pilules
B. Il existe d'autres méthodes classiques de contraception
1. Empêcher la rencontre des gamètes
Le préservatif (masculin ou féminin) empêche les spermatozoïdes d’être libérés
dans le vagin. Il présente deux avantages importants :
- c’est le seul moyen de prévention contre les Maladies Sexuellement
transmissibles (M.S.T.) et en particulier le SIDA. Il peut donc être utilisé en
même temps que d’autres contraceptions ;
- il ne nécessite aucun contrôle médical.
Le diaphragme et la cape cervicale se place sur le col de l’utérus. Il est peu utilisé.
Les spermicides existent sous diverses présentations (crèmes, ovules, éponges).
Ce sont des substances qui tuent les spermatozoïdes dans le vagin. Ils doivent
être utilisés avant chaque rapport et leur efficacité est de 75% seulement.
2. Empêcher l'implantation de l'embryon
MATERIEL. Kit contraception, maquette d’utérus, mise en place d’un stérilet.
►SCHEMA COURS A. Stérilet en place dans l’utérus RR
Le stérilet est un dispositif intra-utérin destiné à empêcher la fixation de
l’embryon. Il nécessite un contrôle médical et il est conseillé aux femmes ayant
déjà eu des enfant ou ne supportant pas la pilule. Son avantage est de pouvoir
rester en place et être presque oublié pendant 5 ans.
C. La pilule du lendemain est un traitement d’urgence
MATERIEL. Kit contraception, Tetragynon
Elle ne doit en aucun cas être utilisée de façon régulière et elle est moins fiable
qu’une contraception orale classique.
Elle est utilisable à tout moment du cycle.
Elle nécessite deux prises :
- la première dès que possible après le rapport non protégé et au plus tard 72
heures après (moins de 24 heures de préférence) ;
- la deuxième 12 heures plus tard (intervalle impératif).
Chaque prise pouvant être une double dose de pilule combinée normodosée (Tetragynon,
Stérdiryl), ou des mini pilules sans œstrogènes (Norlevo).
Le traitement est en vente libre (mini pilules sans œstrogènes : Norlevo), et peut
être gratuit (infirmeries des lycées et centres de Planning Familial). Un avis
médical est fortement conseillé car il existe des précautions d’emploi. Il est
accessible aux mineures sans autorisation parentale.
Plusieurs mécanismes d'action semblent s'associer : perturbations de l'ovulation,
inhibition du transport de l’œuf ou du sperme dans la trompe, modifications de la
muqueuse utérine.
La pose d’un stérilet peut aussi être employée comme contraception d’urgence.

RR - 17/04/17 - 840907138 - 4/7
Dans tous les cas, la contraception d'urgence intervient avant l'implantation de l’œuf
dans l'utérus, donc ne cause pas un avortement.
► POUR EN SAVOIR PLUS http://www.contraceptions.org/accueil.htm
http://www.choisirsacontraception.fr/
Centre de Planification.
Hôpital de Blaye - Tél. : 05 57 33 40 00 - Poste 4028 - Mercredi 13 h 30 à 17 h 00
II. En cas d'échec de la contraception : l'interruption
volontaire de grossesse ou I.V.G.
A. La loi actuelle
► DOCUMENT. Législation de l’IVG dans les pays de la l’Union Européenne
Note de synthèse du sénat (début 2001)
On parle d’avortement quand un embryon est détruit après implantation sur
l’endomètre utérin.
L’IVG ne peut être pratiquée qu’avant la fin de la 12ème semaine de grossesse,
soit 14 semaines après le début des dernières règles (loi d’avril 2001).
On peut demander à garder l'anonymat.
Pour les mineures, l’autorisation parentale n’est pas indispensable.
Le médecin "s'efforce de convaincre la jeune femme de dialoguer avec ses parents". Si
elle persiste dans sa démarche, la décision d'effectuer l'IVG est prise mais
"nécessairement" avec l'accompagnement d'un "adulte référent" choisi par la mineure,
soit parmi les professionnels soit parmi ses proches.
L'IVG est remboursée à 80 % par la Sécurité Sociale. La plupart des mutuelles
prennent en charge le ticket modérateur (les 20 % qui restent à la charge de l'assuré). Les
ayant droit d'un autre assuré qui ne souhaitent pas que celui-ci soit informé par le biais
du remboursement, peuvent obtenir une aide.
B. Il existe deux méthodes d’IVG
La méthode médicamenteuse utilise la pilule contragestive (= abortive) : le RU
486 (Mifépristone). Il occupe les récepteurs de la progestérone sans produire ses
effets. En fin de cycle, le RU 486 provoque donc l'expulsion précoce de
l'embryon. Il ne peut être utilisé qu'avant la fin de la 5ème semaine de grossesse,
soit 7 semaines après le début des dernières règles.
La méthode médicamenteuse peut être pratiquée à domicile en présence d’un
médecin.
Le RU 486 est utilisé en association avec des prostaglandines.
La méthode chirurgicale consiste à aspirer l’embryon sous anesthésie. Elle est
utilisable jusqu’à la fin du délai légal d’IVG.
► POUR EN SAVOIR PLUS http://www.service-public.fr/ taper IVG dans « Tapez
les mots de votre recherche » puis OK.
Centre de Planification.
Hôpital de Blaye - Tél. : 05 57 33 40 00 - Poste 4028 - Mercredi 13 h 30 à 17 h 00

RR - 17/04/17 - 840907138 - 5/7
III. Aide médicalisée à la reproduction
A. Le suivi médical sécurise la grossesse
VIDEO. La vie avant la naissance - Images échographiques APBG - Cassette
n°31
1. L'échographie permet d'observer le fœtus sans danger
Les techniques d'imagerie médicale ne sont pas exploitables pendant les huit
premières semaines d'aménorrhée, c'est à dire pendant le stade embryonnaire, car
l'embryon est trop petit.
Une échographie est pratiquée à chaque trimestre de la grossesse (vers les 11ème,
22ème et 32ème semaines d'aménorrhée (= arrêt des règles)). Elle permet de
détecter les grossesses multiples, des malformations internes ou externes, des
anomalies chromosomiques et de suivre la croissance du fœtus.
2. Des analyses de sang maternel permettent de rechercher des marqueurs
sériques
►FIGURE 1. Caryotype trisomique dans Bordas TS spécialité 1994 p. 10
Entre la 13ème et la 15ème semaine ces dosages sanguins permettent de rechercher
des indices de trisomie 21.
►FIGURE 2. Fœtus 6 mois en place dans l’utérus et Structure du placenta
dans Hachette TD 1989 p. 340
►FIGURE 3. Prélèvements fœtaux dans Nathan TS spécialité 1994 p. 11
3. En cas de doute on peut effectuer des prélèvements fœtaux
Effectués sous contrôle échographique, ces prélèvement permettent diverses
analyses :
- la réalisation de caryotypes pour déterminer la garniture chromosomique du
fœtus ;
- la recherche, dans le liquide amniotique, d'
fœtoprotéines normalement
présentes dans le tube neural (indication d'une anomalie de fermeture de ce
tube) ;
- détection d’une maladie génique par analyse de l'ADN fœtal.
L'amniocentèse (-centèse du grec kentêsis "action de piquer") est une ponction
du liquide amniotique réalisée à l'aide d'une aiguille à travers la paroi abdominale
de la mère. Cet examen indolore s'effectue vers la 17ème semaine d'aménorrhée.
Outre du liquide amniotique on obtient des cellules fœtales desquamées.
La choriocentèse ou biopsie fœtale consiste à prélever un fragment de villosités
choriales (futur placenta).
La cordocentèse est prélèvement de sang fœtal au niveau du cordon ou du placenta
à partir de la 20ème semaine.
Ces techniques de prélèvements sont bien maîtrisées mais ne sont pas sans
danger pour l’enfant Elles ne doivent donc être utilisées qu’en cas de doute sur la
santé du fœtus.
3. Le suivi médical permet un diagnostic anténatal (= prénatal)
Dans de nombreuses situations le diagnostic anténatal permet de mettre en
œuvre des stratégies thérapeutiques avant même la naissance (préparation de
l’accouchement, traitements et/ou, chirurgie néonatale, thérapie génique). Cela
renforce leurs chances de réussite.
 6
6
 7
7
1
/
7
100%