Dossier4 conf 2correction Monsieur Gérard, 58 ans, est admis aux

Dossier4 conf 2correction
Monsieur Gérard, 58 ans, est admis aux urgences à la suite d’un traumatisme de cheville sur
le trajet retour de son travail.
Le diagnostic retenu est celui de fracture bi-malléolaire déplacée de cheville gauche
1) Quel bilan radiologique avez-vous fait à l’admission et qu’avez-vous vu ? (10 points)
Radiographies standard
- Cheville (1) gauche (1) face + profil (1)
- Genou gauche face + profil (1)
- Radiographie de thorax pré-opératoire (2)
Fracture bi-malléolaire de cheville gauche :
Fracture bifocale articulaire (1) plus ou moins déplacée (1)
La radio permet de préciser le mécanisme de la fracture et la hauteur du trait sur la fibula par
rapport aux tubercules du tibia selon la classification de Duparc et Alnot :
- Recherche d’un diastasis tibio-fibulaire (2)

2) Quelles sont les démarches administratives à réaliser pour la prise en charge de cet
accident ? (10 points)
Il s’agit d’un accident de trajet (1) considéré comme un accident de travail (2) car
survenu sur le trajet retour du travail vers le domicile.
La victime doit informer son employeur (1) dans les 24 heures (1) suivant la survenue de
l’accident, sauf impossibilité ou cas de force majeure.
La feuille d’accident du travail est remise à la victime par l’employeur qui établit
parallèlement la déclaration d’accident du travail dans les 48h (1) à la CPAM (1) du lieu de
résidence de la victime, par courrier recommandé.
La feuille d’accident du travail est conservée par la victime. Elle doit être présentée
systématiquement au praticien (2) qui dispense les soins, ou le cas échéant à l’hôpital, ainsi
qu’à l’auxiliaire médical(e), au pharmacien ou au fournisseur et au biologiste chaque fois
qu’une ordonnance est exécutée.
Ces derniers doivent remplir la page 2/2 afin d’attester la prestation des actes et l’exécution
des ordonnances. La page 1/2 permet à la victime de bénéficier du tiers payant et de la
gratuité des soins (1), dans la limite des tarifs conventionnels.
En cas de rechute ou si nécessaire, en cas de poursuite des soins, l’organisme d’assurance
maladie délivre à la victime, sur sa demande, une nouvelle feuille.
3) la radiographie de thorax pré-opératoire est la suivante : décrivez-la. (10 points)

Opacité (2) supra-centimétrique parenchymateuse (2) médio-pulmonaire gauche (1)
isolée, à bords irréguliers (1), évocatrice de nodule malin (1) (60% des nodules
pulmonaires isolés sont malins).
La première hypothèse est un cancer broncho pulmonaire. (2)
Signes négatifs (1) : silhouette cardiaque normale, pas d’anomalie osseuse visible, pas
de pathologie pleurale visible.
4) Quelles questions posez-vous à monsieur G ? (15 points)
Antécédents médicaux-chirurgicaux (1) personnels et familiaux, primo-infection tuberculeuse
(2)
Consommation tabagique (3)
Profession, exposition à des toxiques inhalés (5)
Anamnèse : AEG (1), toux (1), hémoptysie (1), fièvre (1), douleurs osseuses
5) Votre patient est couvreur depuis 35 ans, quel est le diagnostic le plus probable ? (10
points)

Cancer broncho-pulmonaire (4) secondaire à une exposition prolongée à l’amiante (5).
Maladie professionnelle. (1)
Le risque relatif de cancer broncho-pulmonaire associé à l'exposition à l'amiante est de 4 à 5
par rapport à un non fumeur non exposé. Chez un fumeur exposé à l'amiante le RR est de 53
fois celui du non fumeur.
La distribution des types histologiques est la même que chez les non exposés mais le
cancer siège volontiers dans les lobes inférieurs et il peut exister par ailleurs d'autres signes
d'asbestose (plaques pleurales, fibrose interstitielle...). De nombreux métiers ont été à
l’origine
d’une exposition asbestosique : charpentiers des chantiers navals, couvreurs, mécaniciens
autos, électriciens, agents d’entretien dans les imprimeries, ouvriers du textile…et il importe
donc de faire un interrogatoire professionnel soigneux
6) S’agit-il d’une maladie professionnelle ? Si oui, pourquoi ? Donnez-en la définition.
(10 points)
Oui (2)
Une maladie est "professionnelle" si elle est la conséquence directe (2) de l'exposition (2) d'un
travailleur à un risque physique (1), chimique (1), biologique, ou résulte des conditions (2)
dans lesquelles il exerce son activité professionnelle.
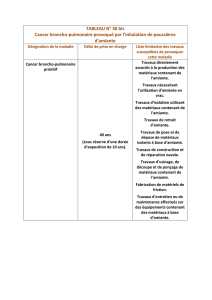
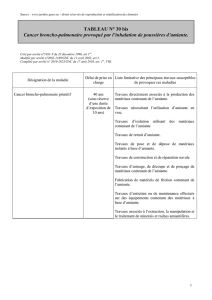
Tableau n° 30 bis
Cancer broncho-pulmonaire provoqué par l'inhalation de poussières d'amiante
DÉLAI de prise en charge : 40 ans
Sous réserve d’une durée d’exposition d’au moins 10 ans
LISTE LIMITATIVE des travaux susceptibles de provoquer cette maladie
Travaux directement associés à la production des matériaux contenant de l'amiante.
Travaux nécessitant l'utilisation d'amiante en vrac.
Travaux d'isolation utilisant des matériaux contenant de l'amiante.
Travaux de retrait d'amiante.
Travaux de pose et de dépose de matériaux isolants à base d'amiante.
Travaux de construction et de réparation navale.
Travaux d'usinage, de découpe et de ponçage de matériaux contenant de l'amiante.
Fabrication de matériels de friction contenant de l'amiante.
Travaux d'entretien ou de maintenance effectués sur des équipements contenant des
matériaux à base d'amiante.
7) Comment confirmez-vous le diagnostic et quels résultats pouvez-vous obtenir ? (25
points)
Diagnostic de certitude par étude anatomopathologique (2) de la lésion
Fibroscopie (4) bronchique (2) sous anesthésie locale permettant de visualiser la lésion et
d’effectuer des biopsies (2) multiples :

La classification O.M.S. définit 4 types histologiques principaux :
- les carcinomes épidermoïdes (5) (60 % des cas) : bronche lobaire ou segmentaire,
souvent bourgeonnant, obstruant la lumière bronchique.
- les cancers bronchiques à petites cellules (5) (20 % des cas) : proximal, mal limité, à
extension plutôt extra-bronchique (obstruant donc très rarement la lumière
bronchique)
- Les adénocarcinomes (5) (15 % des cas) comprenant la forme bronchiolo-alvéolaire.
Localisation plutôt périphérique, sous pleurale.
- les indifférenciés à grandes cellules (5 % des cas) : diagnostic d’exclusion, s'applique
aux tumeurs qui n'ont pas l'aspect d'un cancer bronchique à petites cellules et qui n'ont
ni différenciation épidermoïde ni différenciation glandulaire. Souvent périphériques et
volumineux.
8) Monsieur G décède malheureusement 18 mois plus tard des suites de sa maladie, sa
famille réclame son dossier.
Est-ce possible ? Si oui, expliquer la procédure permettant l’accès au dossier médical.
(10 points)
Oui (1)
La loi du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé a
posé le principe de l’accès direct (1) du patient à l’ensemble des informations de santé le
concernant et le décret du 29 avril 2002 a organisé cet accès.
Néanmoins le patient peut toujours, s’il le souhaite, accéder à ces données par l’intermédiaire
d’un médecin de son choix (2).
La communication doit être faite au plus tard dans les huit jours suivant la demande et au plus
tôt dans les 48 heures. Si les informations remontent à plus de cinq ans, le délai est porté à
deux mois. Cette période de cinq ans court à compter de la date à laquelle l’information
médicale a été constituée.
La présence d’une tierce personne peut être recommandée par le médecin mais ne peut
empêcher un accès direct au dossier en cas de refus du patient de suivre cette
recommandation.
La communication du dossier peut avoir lieu pendant ou après l'hospitalisation, à la
demande :
du malade lui-même,
de son représentant légal, s'il est mineur ou sous tutelle,
de ses ayants droit en cas de décès.
La demande doit être adressée au directeur de l'hôpital (1) (ou au médecin qui a établi
le dossier si l'hospitalisation a eu lieu dans un établissement privé) qui dispose d'un
 6
6
 7
7
1
/
7
100%