Brau Camille Delalande Emilie 11-01-2011 Physio-pharmaco

Brau Camille
Delalande Emilie
11-01-2011
Physio-pharmaco- Les antagonistes des récepteurs de l'AngiotensineII
B.Laviolle. Un diaporama mis à jour est sur le réseau pédagogique. Toutes les illustrations ne sont pas dans le cours.
Les Antagonistes des récepteurs de
l'Angiotensine II (ARAII)
I- Rappels physiopathologiques
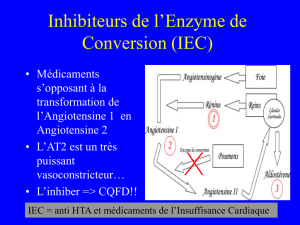
Le SRAA :

L'Angiotensinogène (inactif), synthétisé par le foie, est clivé en Angiotensine I par la Rénine
(sécrétée lors d'une diminution de la perfusion dans les artères afférentes de l'appareil juxta-
glomérulaire). L' Angiotensine I est ensuite transformée en Angiotensine II (active) par l' Enzyme
de conversion (sécrétée par l'endothélium pulmonaire et rénal).
L' Angiotensine II est active à différents niveaux :
activité sympathique : augmente la PA
pompe Na/K : réabsorption d'eau
sécrétion d'Aldostérone au niveau du cortex surrénalien: réabsorption d'eau et de sels :
augmentation de la volémie
vasoconstriction généralisée : augmentation des résistances vasculaires systémiques
sécrétion d'ADH : réabsorption d 'eau
Ce qui permet d'obtenir : une rétention hydro-sodée
donc une augmentation de la volémie
une augmentation de la perfusion de l'Appareil juxta-glomérulaire
On constate aussi : -des effets directs sur la croissance cellulaire : sur la MEC pouvant générer une
fibrose (intervient dans l'ICardiaque)
-agrégation plaquettaire
-stress oxydant
patho : HTA
L' Angiotensine II : principale hormone vasoactive du SRAA.
Elle se lie à des récepteurs spécifiques dans divers tissus: AT1 et AT2 ; entraînant une
vasoconstriction et favorisant la sécrétion d'Aldostérone (qui augmente la réabsorption d'eau et de
sels, ce qui donne une augmentation de la PA)
ARAII
IEC

Les médicaments agissant sur ce système : -IEC en amont (bloque l'EC, empêche la fixation à AT2)
-ARA II en aval
Résumé : Effets physiologiques de l'angiotensine II
(principalement médiés par AT I) :
Vasoconstriction, stimulation de sécrétion
d'aldostérone, rétention hydrosodée,
stimulation sympathique, stimulation de la
croissance cellulaire.
- Le but est de stopper la boucle d’entretien
de l’IC (due principalement à l’aldostérone, la
vasopressine et l’endothéline) qui se traduit par
des troubles de la morphologie cardiaque…
- De plus, ils luttent contre la croissance
cellulaire de la MEC (matrice extra-cellulaire)
ce qui empêche la fibrose au niveau cardiaque
qui provoque une diminution de la contractilité.
- Ces effets se font essentiellement par l'intermédiaire du récepteur de type 1 (AT1)
II- Les ARAII : Antagonistes des Récepteurs de
L'Angiotensine II
A-Mécanisme d'action
Les ARAII se fixent spécifiquement sur les récepteurs AT1 de l'AngiotensineII responsables des
effets connus de l'AngiotensineII.
Ils bloquent les AT1 et donc suppriment l'effet rétroactif négatif de l'AngiotensineII sur la sécrétion
de Rénine, d'où une augmentation de l'activité de la Rénine plasmatique et de l'Angiotensine I
plasmatique.
Malgré ces augmentations, l'action hypertensive et la diminution de l'Aldostérone plasmatique se
maintiennent, traduisant un blocage efficace des récepteurs de l'Angiotensine II.
Rappel : AT1 et AT2 sont couplés à des protéines G.

B-Effets pharmacologiques
= ceux des IEC – les effets d'inhibition du métabolisme de la bradykinine (toux ou angio-oedème).
ARAII commercialisés seuls ou en association à un diurétique thiazidique, parfois un B-bloquant.
Leurs noms se terminent tous par « sartan ».
C-Pharmacocinétique
Absorption rapide des ARAII par voie orale (pris en chronique)
Le candesartan cilexetil (promédicament) est transformé dans le foie en métabolite actif: le
Candesartan
Les autres molécules sont directement actives.
Forte liaison aux protéines plasmatiques: supérieure à 90% (>99% pour le candesartan); cela peut
d'ailleurs conduire à des problèmes lors d'interactions médicamenteuses qui augmentent la forme
libre.
½ vie variable: courte pour candesartan cilexetil et losartan (≈4 h)
• intermédiaire pour valsartan (6-10 h)
• longue pour irbesartan et telminsartan (11-38 h)
fait varier le schéma de prise thérapeutique.
Métabolisme hépatique faible
Elimination biliaire importante (fécès), un peu rénale et sous forme inchangée.
D-Effets indésirables
= les mêmes que IEC :
Insuffisance Rénale (altération de la fonction rénale : augmentation de la créatinine et/ou l'urée
sanguine)
Hypotension Artérielle
Hyperkaliémie
Toux : moins fréquente qu'avec les IEC
E-Précautions d'emploi
associations de plusieurs médicaments bloquant le SRAA :
Association déconseillée avec un IEC et un Diurétique hyperkaliémiant (ex: spironolactone,
eplerenone)
Attention : ne jamais prescrire d’emblée la trithérapie.
Placebo + IEC CandŽsartan cilexetil + IEC
ƒvŽnement
indŽsirable Spironolactone
(n = 214)
Pas de
spironolactone
(n = 1056)
Spironol actone
(n = 222)
Pas de
spironolactone
(n = 1054)
Hypotension 18,2 % 12,9 % 29,3 % 21,2 %
Anomalie de la
fonction rŽnale/
aggravation de la
dysfonction rŽnale
11,7 % 8,5 % 22,5 % 13,5 %
HyperkaliŽmie 3,7 % 3,4 % 15,3 % 8,3 %

F- indications
HTA essentielle
Insuffisance Cardiaque de classe II à III (NYHA) avec dysfonction systolique ventriculaire gauche (
FEVG < 40% ) :
en cas d'intolérance aux IEC
ou en association à un IEC chez les patients restant symptomatiques sous IEC
G- contre-indications
Absolues : hypersensibilité
grossesse à partir du deuxième trimestre
Relatives : sténose bilatérale rénale ou sténose artérielle sur rein unique
association avec un diurétique épargneur de Potassium, les sels de Potassium, le lithium
allaitement
H- effets hémodynamiques à long terme des
Antihypertenseurs
Rappel: Résistances Vasculaires Systémiques = PAM / Qc
Qc = Fc x VES
α-bloquant : diminution des résistances périphériques donc augmentation du débit cardiaque pour
maintenir PA
β-bloquant : diminution du DC, de la FC et des résistances
Diurétiques thiazidiques : diminution du Volume plasmatique donc diminution des résistances
Antihypertenseurs centraux : diminution surtout des résistances et augmentation du Volume
plasmatique
Médicaments du SRAA : diminution des résistances périphériques, augmentation de l' activité de la
Rénine plasmatique donc diminution de la PA
Inhibiteurs Calciques : diminution des résistances périphériques
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%