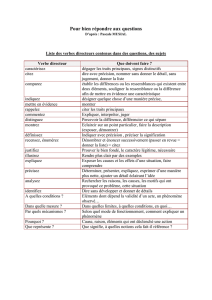
ue2.06.s5 - processus psychopathologiques

UE2.06.S5 - PROCESSUS PSYCHOPATHOLOGIQUES – FICHE UE2.06.S5 http://www.cours83infirmier.fr
1 sur 9
Définition
Signes et symptômes
Rôle IDE
BDA
bouffées
délirantes aiguës
Causes possibles :
deuil, perte d’emploi,
difficultés affectives
etc…
MAIS souvent pas de
facteur déclenchant.
Signes prodromiques
d’un début progressif
Comportement insolite
inquiétude sans objet
trouble de l’humeur
(exaltation),
insomnie.
« comme un coup de tonnerre dans un ciel serein »
Affectation de l’adolescent et de l’adulte
jeune sans ATCD psy qui constitue un état
aigu
caractérisé par :
- des idées délirantes intenses et polymorphe
survenant d’emblée
- agitation psychomotrice avec anxiété
- bouleversement des relations entre le
sujet et le monde qui l’entoure
- état d’altération de la conscience avec
possibilités de communication et
qui s’apparentent aux états de rêve sans
possibilité de critique.
Syndrome délirant polymorphe TOM
Mécanisme des délires
- Hallucinations
o psycho-sensorielles (ouie, vue, nez)
o psychiques (voix =automatisme mental)
- Interprétation = Distorsions du jugement
- Imagination = Prolifération imaginaires
- Intuitions
Thèmes délirants
- Idées de grandeur ou de mégalomanie
- Idées de persécution
- Idées mystiques
Organisation
Délire non systématisé = non communicable
PEC à 2 soignants de préférence
Isoler – éviter passages à l’acte agressif / sécuriser
Surveillance prise TTT et des Effets secondaires
Hydrater (risque déshydratation car agitation +++)
Observation des attitudes et comportement
Entretien IDE : Poser le cadre (dire que vous êtes IDE)
Rassurer / attitude ferme = déculpabiliser / expliquer
projet soin
Stimuler = toilette / repas / coucher
Ne pas entrer dans le délire / ni le critiquer
Rester calme
Transmissions orales et écrites
des fluctuations de l’humeur et délire
Informer et aider la famille à accepter les troubles
Syndrome
extrapyramidal
- Akinésie = rareté mvts
- rigidité = hypertonie
- tremblement de repos
Syndrome malin urg vitale
- hyperthermie
- sueurs
- polypnée
- pâleur
- troubles conscience => coma
Schizophrénie
Touche 1% de la pop
Touche jeunes +25ans
C’est une psychose chronique qui évolue
tout au long de la vie.
caractérisé par :
- un syndrome de dissociation mentale
- un repli autistique
- un délire paranoïde
Mécanisme de défense du psychotique :
le clivage
ex 1 jour tout bon / 1 autre jour tout mauvais
1)Syndrome dissociatif
désigne la rupture de l’unité psychique, c'est-à-
dire l’harmonie entre les pensées,les émotions
les actes, et = le patient est « bizarre ».
Domaine intellectuel :
→ Troubles du cours de la pensée :
→ Troubles du langage :
→ Troubles du système logique :
Domaine affectif : désorganisation
- Ambivalence affective : mélange désir / crainte
- Détachement : perte de contact avec le réel
- Athymhormie :
- Absence de coordination entre les sentiments et
l’expression du visage - Perte de sensibilité,
Domaine psychomoteur :
- Stéréotypies motrices
- Maniérisme moteur
- Echopraxie :
- Apragmatisme
- Négativisme
2) Repli autistique (≠ autisme infantile)
3) Délire paranoïde = flou, incohérent,
chaotique, pas malade mais victime
Cour terme : Créer un sentiment de sécurité
Moyen terme :Evaluer la capacité du patient à se
distancier et à critiquer son délire
LT : Education thérapeutique => convaincre patient
intérêt d’un suivi du traitement médicamenteux
Si non-observance, proposer en entretien IDE les NAP en
IM (sur PM)
Fonctions de « contenance », « cohérence » et
« permanence »
Neuroleptiques antiproducifs action antidélirante
pour traiter les symptômes paranoïde :
halopéridol – Haldol®
amisulpride – Solian®
Neuroleptiques sédatifs : ↓agitation :
cymémazine - Tercian®,
lévomépromazine – Nozinan®
Neuroleptiques « atypique » (-d’ES) action
antiproductive et déficitaire
rispéridone – Risperdal®
alanzapine – Zyprexa®

UE2.06.S5 - PROCESSUS PSYCHOPATHOLOGIQUES – FICHE UE2.06.S5 http://www.cours83infirmier.fr
2 sur 9
Définition
Signes et symptômes
Rôle IDE
Paranoïa
vers 35 à 40 ans
Délire durable avec conviction absolue
qui s’instaure avec
une conservation complète de l’ordre
de la pensée
de la volonté
et de l’action
délires d'interprétation systématisés
thème de persécution souvent
thème mégalomanie (moins fréquent)
thème mystique (+ rares, s’appuie sur les
rêves)
délires de relation des sensitifs
délires passionnels.
- délire érotomaniaque
espoir / dépit / rancune
- délire de jalousie
Personnalité paranoïaque
- Hypertrophie du moi
- Méfiance
- Fausseté du jugement
Délire érotomaniaque : conviction d’être aimé
par une personne
d’un rang supérieur (de Clérambault)
Postulat c’est l’autre qui aime
Evolue en 3 stades
- Espoir
- dépit
- Rancune (avec risque de passage à l’acte)
Délire de jalousie : Conviction d’être trompée
tout est interprété comme la preuve d’une
infidélité
Postulat initial : Infidélité du conjoint, adhésion
totale risque de passage à l’acte
DANGEROSITE REELLE
Etre à l’écoute
Observer le comportement et l’attitude (agressivité
vis-à-vis d’autres patients ou du personnel)
Ne pas rentrer dans les débats ou les délires
Se positionner et rappeler sa position de soigant
Vérifier la prise du TTT et les ES
Transmissions écrites et orales
PMD
(bi-polaire)
Maladie chronique au cours de laquelle
peuvent survenir
des accès mélancoliques
et des accès maniaques.
Troubles de l’activité
hyperactivité psychomotrice
Troubles de l’humeur
exaltation de l’humeur,
colère irritabilité,
tonalité euphorique
Troubles du langage
parle fort et vite,
logorrhée
Troubles du contact
familiarité
Troubles de l’idéation
accélération du processus idéique et
psychique avec fuite des idées et
fabulation,
délire
Troubles vestimentaires
vêtement inadapté, incurie
Troubles somatiques
troubles du sommeil
mange peu amaigrissement,
insomnie
Accès maniaque
- ISOLER délimiter un périmètre sécurisé pour
éviter les éventuels conflits avec les autres
patients
- Essayer de proposer une activité + calme
- Vérifier la prise du TTT et les ES
- Attentif au risque de blessure / absorption e
toxique
- Rester calme
- Ne pas brusquer
Accès mélancolique (risque de passage à l’acte)
- Sécuriser
- écouter et rassurer
- Vérifier la prise du TTT et les ES
- Ne pas nier l’accès maniaque sans pour autant
s’étendre sur les détails de cet accès
- Ne pas nier la tristesse
ne pas dire : « ce n’est rien, ça va passer »

UE2.06.S5 - PROCESSUS PSYCHOPATHOLOGIQUES – FICHE UE2.06.S5 http://www.cours83infirmier.fr
3 sur 9
Définition
Signes et symptômes
Rôle IDE
Autisme
infantile
désordre fondamental constitué par une
inaptitude des enfants à établir
des relations normales avec les individus
et à réagir normalement aux
situations dès le début de la vie.
Trepied classique
altération quantitative des
interactions sociales (indifférent aux
autres)
altération qualitative de la
communication (altération langage,
communication émotionnelle)
comportement dans les intérêts et
les activités à caractère
restreint, répétitif et stéréotypé
auto-aggressivité
Proposer de la médiation : jeu
Posture : calme, ne pas le toucher, ne pas être
intrusif Pas d’intrusion dans le champ visuel,
attendre que l’enfant vienne,
voix douce et plutôt monocorde, voir chanté
Etablir une relation de confiance
Que l’IDE soit reconnu dans l’environnement de
l’enfant
Il faut que l’enfant, décide de prendre la
personne comme partenaire
Addictions
L’addiction se caractérise par :
- (PULSION) L’impossibilité répétée de
contrôler un comportement de
consommation de
substance et la
- La poursuite de ce comportement en
dépit de la connaissance de ces
conséquences négatives
Au niveau somatique
- Conjonctives injectées de sang
- Erythrose palmaire / Démarche hésitante
- Perte de poids importante (Environ 20kg)
- Tremblement des mains
- Troubles du sommeil
Au niveau psychologique
- Etat anxieux ttt par anxiolytiques (se
dévalorise)
- Tentatives de suicides Envie de mourir
- Fond dépressif
- Troubles narcissiques
- Maque de confiance
Au niveau sociale
- Risque de perte de son travail
- Se dévalorise
- Arrêt du sport
- Isolement social
Signes cliniques observables chez un
patient toxicomane en un état de manque
· insomnie
· sueurs,
· soif
· vertiges
· agitation
· anxiété
· douleurs abdominales et lombaires.
Rôle propre
- Chambre seule
- On le rassure (endroit calme, et sécurisé)
- On laisse la lumière (le noir majore les ombres
et donc + d’hallucination)
- On retire objets dangereux
- On met les blocs fenêtres
- Prise TA, pouls, T°C
- (sueurs) Changer les draps, pyjama (quand ils
sont mouillés) et donner à boire
(compenser les pertes)
- HGT (risques d’hypoglycémie)

UE2.06.S5 - PROCESSUS PSYCHOPATHOLOGIQUES – FICHE UE2.06.S5 http://www.cours83infirmier.fr
4 sur 9
Soins psychiatriques
Citez la date à laquelle la loi du 27 juin 1990 relative aux droits et à la
protection des personnes faisant l’objet de soins psychiatriques
a été réformée ainsi que la date à laquelle elle est rentrée en
application.
5 juillet 2011 ;
1er août 2011 pour l’application
Citez les 2 formes de prise en charge en dehors de l’hospitalisation
complète dans le cadre de la loi du 5 juillet 2011 relative aux droits et
à la protection des personnes faisant l’objet de soins psychiatriques
et aux modalités de leur prise en charge
Hospitalisation de jour, de nuit ;
soins à domicile ;
consultation ambulatoire ;
activités thérapeutiques
Au vue de la loi du 5 juillet 2011 relative aux droits et à la protection
des personnes faisant l’objet de soins psychiatriques et aux
modalités de leur prise en charge, répondez par vrai ou faux au
regard des affirmations suivantes
Création d’un programme de soins psychiatriques
vrai/faux
Période d’hospitalisation de 24h
vrai/faux
Dans le dispositif d’urgence de soins psychiatriques à la
demande d’un tiers, un seul certificat médical suffit
vrai/faux
Définissez le programme de soins dans le cadre de la loi du 5 juillet
2011 relative aux droits et à la protection des personnes faisant
l’objet de soins psychiatriques et aux modalités de leur prise en
charge.
Document écrit qui définit les soins imposés à l’extérieur de l’hôpital. Il
est établi par le médecin psychiatre qui participe à la prise en charge
du patient.
Citez au moins 3 éléments contenus dans le programme de soins.
le type de soins, les lieux et la périodicité des soins
la fréquence des consultations ou des VAD
si possible la durée pendant laquelle les soins sont dispensés
Citez 3 modifications apportées par la loi du 5 juillet 2011 relative
aux droits et à la protection des personnes faisant l’objet de soins
psychiatriques et aux modalités de leur prise en charge
ce n’est plus l’hospitalisation qui est imposée mais les soins
le contrôle systématique par le JLD (juge des libertés et de la
détention) des hospitalisations complètes
un accès aux formes alternatives à l’hospitalisation complète
un renforcement des droits des patients en termes de droit à
l’information
Citez et précisez les documents nécessaires (quantitatifs et
qualitatifs) à fournir lors de la mise en place de soins psychiatriques
sur demande d’un tiers dans le cadre du dispositif de droit commun.
2 certificats médicaux circonstanciés datant de moins de 15
jours.
Le 1er ne peut émaner d’un médecin exerçant dans
l’établissement d’accueil par contre le deuxième oui.
1 demande de tiers qui peut être soit un membre de la famille
soit une personne justifiant de relation avec le malade
antérieurement à la demande de soins et lui donnant qualité
pour agir dans l’intérêt de celui-ci.

UE2.06.S5 - PROCESSUS PSYCHOPATHOLOGIQUES – FICHE UE2.06.S5 http://www.cours83infirmier.fr
5 sur 9
Citez 6 raisons pouvant être à l’origine de la levée de la mesure de
soins psychiatriques sur demande d’un représentant de l’Etat.
Sur avis médical
Pour carence de décision préfectorale à l’échéance prévue
En cas de désaccord entre le préfet et le psychiatre traitant
la levée des soins (art. L. 3213-9-1)
Par décision du Juge des Libertés et de la Détention (JLD)
Pour carence de décision du JLD ou constat judiciaire de
mainlevée après 15 jours d’hospitalisation complète ou
après 6 mois
Sur demande de la CDSP
Citez le rythme auquel sont établis les certificats médicaux attestant
des troubles dans le cadre de soins psychiatriques.
Dans les 24h suivant l’admission
Dans les 72h suivant l’admission
Le 6ème, 7ème ou 8ème jour suivant l’admission
Dans le mois qui suit l’admission
Tous les mois suivants
La loi du 5 juillet 2011 relative aux droits et à la protection des
personnes faisant l’objet de soins psychiatriques et aux modalités de
leur prise en charge supprime les termes « hospitalisation à la
demande d’un tiers » et « hospitalisation d’office » pour les
remplacer par de nouvelles appellations. Citez-les.
HDT => SPDT= soins psychiatriques sur demande d’un tiers
HO => SPDRE = soins psy sur demande du représentant de l’Etat
Reliez un effet secondaire pouvant survenir au décours d’un
traitement neuroleptique et un signe clinique associé
Syndrome malin sécheresse buccale
Syndrome extra pyramidal prise de poids
Effet anticholinergique dyskinésie
Effet endocrinien hyperthermie
Citez 3 effets secondaires pouvant survenir au décours d’une prise de
traitement neuroleptique.
Pour chacun de ces ES, citez 2 actions infirmières à mettre en œuvre.
dyskinésies
Surveiller les signes d’apparition de cet événement
indésirable.
Transmission au médecin pour conduite à venir.
Administration d’un traitement correcteur si PM.
Expliquer, rassurer le patient sur la présence des signes
Sécheresse
buccale
Etre attentif aux plaintes du patient concernant ce
phénomène.
Préconisez les soins de bouche, l’utilisation de pastilles
mentholées, de boire.
Transmission au médecin pour conduite à venir.
Administration d’un traitement correcteur si PM.
Constipation
Favoriser un régime alimentaire riche en fibre.
Veiller à une hydratation suffisante.
Mise en place d ‘une feuille de surveillance des selles.
Hypotension
orthostatique.
Expliquer au patient de ne pas se lever trop brutalement.
Prise des paramètres assis et débout.
Etablir une feuille de surveillance de TA
Tachycardie
Prise de paramètres.
Etablir une feuille de surveillance
Prise de poids
Favoriser la mobilisation de la personne.
Adapter un régime alimentaire en rapport avec les besoins.
Etablir une feuille de surveillance du poids.
Organisation d’une pesée une fois par semaine.
Citez 4 signes cliniques à dépister dans le cadre du syndrome malin
des neuroleptiques
hyperthermie,
pâleur,
sueur,
polypnée
troubles de la conscience
 6
6
 7
7
 8
8
 9
9
1
/
9
100%