1 Infection avec plaque et vis - STA HealthCare Communications

Clinicien plus • mai 2013 27
Diagno-photo
1Infection avec plaque et vis
Quel est le diagnostic?
Un diagnostic d’infection du site chirurgical avec extension à la
plaque et à la vis mises en place lors de l’intervention est posé.
Quel est le traitement?
Un traitement de céfazoline 2 g I.V. aux 8 h avec de la
rifampicine 600 mg per os 1 f.p.j. est mis en place.
La durée du traitement est prévue jusqu’à l’exérèse de la plaque
et de la vis, et la fermeture de la plaie sur le premier orteil.
Cette fermeture se fera lorsque l’os du premier orteil sera
suffisamment consolidé pour permettre le retrait de la plaque et
de la vis.
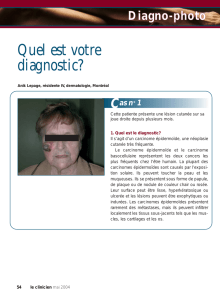
Il s’agit d’une dame âgée de 56 ans qui est atteinte
d’une polyarthrite rhumatoïde grave (PR).
Trois semaines avant de nous être adressée, elle a
subi une correction de déformation articulaire, une
ostéotomie avec la mise en place de plaque et de vis.
La patiente présente une déhiscence de la peau
recouvrant la plaque. Cette déhiscence est accompa-
gnée d’écoulement purulent situé au pourtour de la
plaque, écoulement dont la culture démontre la présence
de Staphylococcus aureus sensible à la cloxacilline.
Description du cas par Dr Alain Martel, microbiologiste-infectiologue, interniste,
et Dr Jean-François Roussy, microbiologiste-infectiologue
La patiente présente une
déhiscence de la peau
recouvrant la plaque.

28 Clinicien plus • mai 2013
Diagno-photo
2T° et douleur testiculaire
Quel est le diagnostic?
Le diagnostic d’orchi-épididymite droite est posé.
Quel est le traitement?
Un traitement avec ampicilline 2 g I.V. aux 6 h accompagnée
de gentamicine 5 mg/kg I.V. aux 24 h est entrepris.
L’amélioration clinique du patient après 48 heures ainsi que
l’obtention de la sensibilité du germe isolé lui permettent
d’être libéré avec un traitement de lévofloxacine 500 mg
1 f.p.j. pour une durée de 28 jours puisqu’on soupçonne, du
fait des accès infectieux antérieurs moins graves, une
infection prostatique à bas bruit.
Un suivi de plusieurs mois avec culture d’urine en série
nous permettra de surveiller une récidive peu
symptomatique et de traiter à nouveau le patient avant
l’apparition d’une autre complication.
Il s’agit d’un patient âgé de 47 ans, sans antécédent
notable, qui se présente à l’urgence pour une douleur
subite au testicule droit. À l’histoire, il avait noté depuis
quelques semaines une dysurie plus marquée avec une
persistance plus longue par comparaison à celle des
épisodes vécus occasionnellement dans les cinq der-
nières années.
À l’examen physique, sa température corporelle est à
38,5 °C, accompagnée d’une rougeur associée à l’œdème
scrotal droit et, surtout, une douleur importante à la pal-
pation du testicule droit. Le toucher rectal nous indique
que la prostate a augmenté de volume. Le patient ne
ressent pas de douleur, et il y a absence de nodule à la pal-
pation. Le reste de l’examen physique est peu contributif
à la raison de la consultation.
Une échographie testiculaire démontre un gonflement
testiculaire droit sans évidence de torsion. La culture
d’urines révèle la présence de plus de 108bactéries/L
identifiées plus tard comme étant E. coli sensible à tous
les antibiotiques testés.
Description du cas par Dr Alain Martel, microbiologiste-infectiologue, interniste,
et Dr Jean-François Roussy, microbiologiste-infectiologue

Clinicien plus • mai 2013 29
Diagno-photo
Intubation
Quel est le diagnostic?
Il s’agit d’une sténose sous-glottique (Figure 1) accompagnée d’un granulome (Figure 2).
Quelle est la cause la plus probable?
Environ 90 % des cas de sténose sous-glottique sont attribuables à un traumatisme causé par une intubation endotrachéale1.
Une intubation à long terme cause une sténose sous-glottique chez 1 à 9 % de tous les enfants intubés2en provoquant
l’apparition d’un œdème muqueux et d’un ulcère, et en entraînant une nécrose de pression et une guérison avec formation
de tissu de granulation3.
Comment cette affection doit-elle être prise en charge?
Un traitement au moyen de corticostéroïdes en inhalation diminuera probablement la gravité d’une sténose sous-glottique
aiguë. La plupart des granulomes peuvent être pris en charge de façon traditionnelle. En l’absence de réponse, une
bronchoscopie rigide doit cependant être réalisée afin d’évaluer la gravité de la sténose. De plus, le reflux gastrique accroît
la vulnérabilité de la muqueuse laryngée aux lésions. Par conséquent, on doit en tenir compte dans l’algorithme de prise en
charge.
Dans le cas présent, les symptômes ont complètement disparu après un traitement de cinq jours avec une solution buvable
à base de prednisone (1 mg/kg par jour) suivi d’un traitement au moyen de la fluticasone à raison de deux inhalations deux
fois par jour pendant trois semaines.
Description du cas par Dr Sami P. Moubayed, étudiant en médecine,
et Dre Lily H. P. Nguyen, otorhynolaryngologiste
Un garçon de 13 ans a déjà été blessé lors d’un accident d’automobile et a été intubé pendant neuf jours. Deux
semaines après son extubation, il présente un stridor inspiratoire progressif aggravé par l’effort. On ne cons-
tate aucune hypoxémie, fièvre ou toux. Les résultats de la laryngoscopie flexible sont normaux.
Figure 1
Références :
1. Holinger PH, Kutnick SL, Schild JA, et coll. Subglottic Stenosis in Infants and Children. Ann Otol Rhinol Laryngol 1976; 85(5 Pt.1):591-9.
2. Cummings, Charles W. Otolaryngology--Head & Neck Surgery, 4eédition, Philadelphia, Elsevier Mosby, 2005, 352 p.
3. Liu H, Chen JC, Holinger LD, et coll. Histopathologic Fundamentals of Acquired Laryngeal Stenosis. Pediatr Pathol Lab Med 1995; 15(5):655-77.
3
Figure 2

30 Clinicien plus • mai 2013
Diagno-photo
4Lésion atypique
Quel est le diagnostic?
Il s’agit d’une présentation atypique d’une verrue vulgaire
périunguéale révélée par l’analyse histologique. Les verrues
vulgaires résultent d’une infection virale des cellules
épithéliales de la peau par le virus du papillome humain (VPH)
de types 1, 2 ou 4. Des capillaires thrombosés se présentant
sous forme de macules noirâtres punctiformes à la suite du
rasage de la surface hyperkératosique sont caractéristiques
d’une verrue vulgaire. Il s’agit d’une particularité importante
pourtant absente dans le cas présent.
Quel est le diagnostic différentiel?
À première vue mépris pour un fibrome périunguéal, il en constitue le principal diagnostic différentiel dans le cas d’une
présentation semblable. Il s’agit d’une tumeur cutanée bénigne des tissus mous d’apparition le plus souvent secondaire à un
traumatisme unguéal. Cette lésion solitaire asymptomatique peut entraîner une compression de la matrice unguéale et se
présenter sous forme de dépression longitudinale de l’ongle ou sous forme d’onycholyse si la croissance se manifeste plutôt
en sous-unguéal.
Aussi nommé tumeur de Koenen, le fibrome périunguéal peut être retrouvé en association avec la sclérose tubéreuse de
Bourneville. Il en constitue un des critères diagnostiques majeurs avec les macules hypomélanotiques et la plaque sur le front.
La triade classique de la sclérose tubéreuse comprend les convulsions, un retard mental ainsi que des angiofibromes faciaux.
Un fibrome périunguéal peut être confondu avec un fibrokératome digital acquis, un exostose sous-unguéal et même un
granulome pyogénique s’il a récemment été irrité et associé à un saignement. Une dépression longitudinale de l’ongle est le
plus souvent secondaire à un kyste myxoïde. Chez l’adulte, il est important d’éliminer un carcinome spinocellulaire
périunguéal si la lésion semble inflammatoire et ulcérée, touchant plus fréquemment les ongles des mains.
Quel est le traitement?
De multiples traitements d’efficacité variable sont disponibles pour les verrues vulgaires tels que de l’imiquimod, des
solutions d’acide salicylée, de cantharidine ou de la cryothérapie. Dans le cas présent, une biopsie excisionnelle par rasage fut
une méthode simple et curative étant donné le diagnostic clinique de fibrome. Toutefois, l’analyse histologique s’est révélée
compatible avec une verrue vulgaire.
Un adolescent de 13 ans présente sur l’ongle de son
orteil une tumeur hyperkératosique rougeâtre,
d’évolution graduelle sur trois mois, sans histoire de
traumatisme unguéal.
Description du cas par Catherine Tremblay, externe I, en collaboration avec
Dr Jacques Soucy, dermatologue

Clinicien plus • mai 2013 31
Diagno-photo
5Lésion sur le pouce
Quel est le diagnostic?
Il s’agit d’une kérato-acanthome.
Quel est le traitement?
Il existe différentes options thérapeutiques pour ce
type de lésion :
• Chirurgie : une électrodessication et un curetage
ou une dissection simple sont efficaces en cas
de lésions de plus petite taille. Une excision doit
être envisagée en cas de tumeurs de plus
grande taille.
• Traitements topiques : 5-fluorouracile,
imiquimod ou résine de podophyllum.
• Injections intralésionnelles : interféron alpha-2a
et méthotrexate.
En quoi doit consister le
suivi de ce patient?
Les patients qui présentent ce type de lésion ou un
cancer de la peau autre qu’un mélanome, tel qu’un
carcinome spinocellulaire, la maladie de Bowen ou
un carcinome basocellulaire, présentent un risque
élevé de cancer de la peau subséquent.
L’éducation des patients, des examens de suivi
périodiques et un dépistage précoce des cancers de
la peau éventuels doivent être effectués.
Description du cas par Dr Werner Oberholzer, médecin de famille
Un homme de 55 ans présente
une tumeur à croissance rapide
à la base du pouce. Il indique
qu’au départ, la lésion était
petite, mais que sa taille a rapi-
dement augmenté au cours des
quatre dernières semaines.
 6
6
 7
7
 8
8
1
/
8
100%