Questions_Système urinaire
INTRODUCTION
1. Citer des exemples de paramètres maintenu constant par le système urinaire.
Volume des liquides extracellulaires
Pression osmoque
pH
Mainent de la balance minérale de l’organisme
2. Quelle est le principal déchet azoté excrété par le système urinaire ?
Urée
3. Donner des exemples de dérivés de molécules organiques excrétés par les reins.
Bilirubine
Hormone
Toxique: Créanine, médicaments, produits chimiques
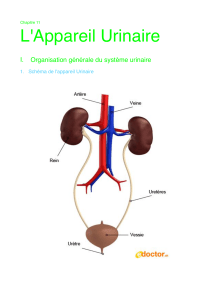
I – L’Organisaon de l’appareil urinaire
1. Comment se nomme la zone de dépression au niveau de laquelle pénètre veine et
artère dans le rein ?
Le Hile
2. Citer les diérents organes constufs du système urinaire.
- Les 2 reins
- L’uretère
- La vessie
- L’urètre
3. Quelles sont les zones qui décomposent le rein ?
Zone corcale
Zone médullaire
Pelvis/Bassinet
4. Dans quelle(s) zone(s) du rein est fabriqué l’urine ? Où est-elle émise ?
Zone corcale et médullaire
Au niveau des papilles rénales (sommets des pyramides de Malpighi)
5. Quel est le % du débit cardiaque perçut par les reins au repos ?
25%
6. Quel est le nom du conduit qui relie les reins à la vessie ?
L’uretère
7. Par quel mécanisme physiologique l’urine est-elle transporté entre ces 2 organes ?

Péristalsme (du bassinet jusqu’à la vessie)
8. Qu’est-ce que le trigone vésical ?
Zone de forme triangulaire formée par les orices de la vessie : 2 orices issus des
uretères et 1 à l’origine de l’urètre
9. Décrire la paroi de la vessie d’un point de vue histologique.
1 couche de muqueuse
3 épaisseurs de musculeuse
1 advence
10. Quelle est la parcularité de l’urètre chez l’homme ?
2 foncons : Transporte les spermatozoïdes ET l’urine
11. Combien y a-t-il de sphincter au niveau de l’urètre ? Préciser leur nature histologique et
le type de contrôle qui les régisse.
Sphincter interne (muscle lisse) : Contrôle involontaire
Sphincter externe (muscle squeleque) : Contrôle volontaire
12. Qu’est-ce que la micon ?
L’émission de l’urine (= le fait de faire pipi)
13. Qu’est-ce qui déclenche le réexe de la micon ? Par quel système nerveux est-il
contrôlé ?
L’accumulaon d’urine qui ére les parois de la vessie
SNP
14. Décrire le mécanisme de la micon. Comment l’urine peut-être retenu dans la vessie ?
Suite à l’apparion du réexe de la micon, les neurobres du SNP issus du centre de la
micon (situé au niveau du « pont » du tronc cérébral ») provoque la contracon de la
musculeuse de la vessie ET le relâchement du sphinter interne.
Le sphincter externe étant contrôlé de façon volontaire, il peut-être contracté pour
empêcher la micon en cas de besoin.
15. Donner le nombre approximaf de néphrons par rein chez l’humain.
1 million
16. Qu’est-ce que le néphron ? Décrire sa structure.
C’est l’unité structurale et fonconelle fondamentale du rein.
Il se compose d’un glomérule (ou corpuscule rénale) entouré par une capsule de Bowman
qui se poursuit par un long tubule rénale divisé en plusieurs pares :
- un tubule contourné proximale
- une Ans de Henlé,
- un tubule contourné distal
- un tube collecteur.

17. Où se situe le néphron ?
Il débute dans la zone corcale du rein et peut descendre dans la zone médullaire.
18. Qu’est-ce qu’un glomérule (ou corpuscule rénale) ?
Il s’agit de la boucle de capillaires (= lit capillaire) sanguins contenu dans la capsule de
Bowman.
19. Quelle est la parcularité histologique des capillaires du glomérule ?
Ce sont des capillaires fenestrés (= très perméables)
20. Le glomérule et la capsule de Bowman sont-ils en contact direct ?
Oui
21. Quel est l’intérêt de cee disposion ?
Formaon d’une zone d’échange entre le sang et la capsule.
22. Quelles sont donc les 3 couches cellulaires qui sépare le sang et l’urine au niveau du
glomérule ? Commencer à parr des capillaires.
- Endothélium capillaire fenestré
- Lame basale
- Épithélium de la capsule de Bowman
À noter : Cee organisaon laisse passer toutes molécules plus pete qu’une protéine.
23. Quelle est la parcularité de l’épithélium de la capsule de Bowman ? Quel rôle cela
confère à la capsule de Bowman ?
Constué de podocytes (= cellules spécialisées aux longs prolongements cytoplasmiques)
Rôle de ltre formé par les prolongements de podocytes. Permet d’empêcher le passage
des grosses molécules (ex : protéines et cellules sanguines) dans l’urine.
Quelles sont donc les deux structures qui permeent de réaliser l’étape de ltraon
glomérulaire ?

Les capillaires fenestrés
Les podocytes de la membrane de la capsule de Bowman
24. Quelle est la parcularité histologique de la paroi du tube contourné distal ? Quel
intérêt physiologique ?
Ces cellules comportent des microvillosités et sont riches en mitochondries
Permere une réabsorpon importante.
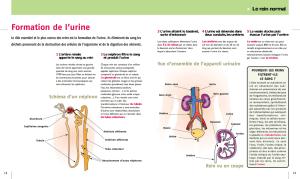
II- Physiologie du néphron : formaon de l’urine
25. Citer les 3 étapes de formaon de l’urine.
- 1) Filtraon glomérulaire (sorr tous SAUF les meubles)
- 2) Réabsorpon tubulaire (réintroduire par la suite ce qui doit être conservé)
- 3) Sécréon tubulaire
26. Selon quels paramètres physicochimiques est régit l’étape de ltraon glomérulaire ?
Les pressions
Les tailles des molécules (QUE les molécules + petes que l’albumine)
27. Comment se nomme le ltrat obtenu suite à l’étape de ltraon glomérulaire ?
Urine primive
28. À quoi correspond le « débit de ltraon glomérulaire » et quel est son volume
journalier ?
Volume de plasma ltré par unité de temps
env 180L/j
29. Quelle est la fréquence de ltraon du sang ?
Toute les 20 minutes

30. Qu’est ce que la pression nee de ltraon résultante ? De quoi dépend-t-elle ? Est-ce
une valeur xe ou variable ?
C’est la pression qui fait sorr les liquides lors de l’étape de ltraon glomérulaire.
- Pression hydrostaque dans les capillaires (qui provient donc du cœur et est plus
élevée que celle présente dans la chambre glomérulaire) ;
- Pression osmoque/oncoque qui vise à faire renter les protéines dans les
capillaires ;
- Pression hydrostaque dû à l’augmentaon du volume de la capsule de Bowman qui
fait que naturellement les liquides veulent retourner dans les capillaires (quand on
remplit un réservoir, l’eau cherche naturellement à en sorr).
Valeur à peu près constante car la résulte de la pression artérielle qui est une pression
maintenu globalement constante grâce à l’homéostasie.
31. Quelles sont les structures impliqués dans l’étape de réabsorpon tubulaire ?
Le 2ème réseau de capillaire (= capillaires péritubulaires)
Le tubule rénale
32. Donner des exemples de molécules réabsorbés lors de l’étape de réabsorpon
tubulaire.
- Glucose
- AA
- Sels minéraux
33. À quelle secon du tubule rénale à lieu la majorité des réabsorpon ?
Tubule contourné proximal
34. Quels composants cellulaires permet au tubule rénale d’exercer sa foncon de
réabsorpon ?
- Microvillosités des cellules qui le compose
- Transporteurs acfs
 6
6
 7
7
 8
8
1
/
8
100%