Réfraction oculaire
P. Wary, F. Maÿ
Le pouvoir réfractif de l’œil résulte des relations entre la longueur axiale et les propriétés optiques des
différents composants du système optique oculaire. Il est essentiel de bien comprendre les principes et les
influences des différentes variations physiologiques ou pathologiques oculaires sur la réfraction avant
toute correction ou aide optique. La réfraction repose sur deux composantes : objective et subjective. La
détermination objective est réalisée par la réfractométrie, qui ne requiert aucune participation du patient,
alors que la détermination subjective sollicite des réponses du patient. La prescription de la correction
optique qui en découle est habituellement adaptée sur les données de ces deux temps de la réfraction.
© 2007 Elsevier Masson SAS. Tous droits réservés.
Mots clés : Amétropie ; Dioptre oculaire ; Réfraction subjective ; Réfraction objective ; Verres correcteurs
Plan
¶Introduction 1
¶Rappels d’optique géométrique 1
¶Optique physiologique 2
Modèles optiques 2
Axes et angles de l’œil 2
Pupilles 3
Aberrations optiques de l’œil 4
Emmétropie 4
Accommodation et désaccommodation 4
¶Anomalies de la réfraction 4
Amétropies sphériques 5
Astigmatismes 6
Anomalies de l’accommodation 8
¶Mesure du pouvoir réfractif oculaire 8
Examen 9
Cycloplégie 11
Réfraction objective 11
¶Réfraction subjective 15
Matériel 16
Méthodes 16
Tests de contrôle 17
Réfraction bioculaire 19
¶Points particuliers 19
Après chirurgie du cristallin 19
Après greffe de cornée 20
Chirurgie réfractive 20
Après chirurgie du segment postérieur 20
Après chirurgie du strabisme 20
Adaptation de la correction optique en basse vision 20
¶Conclusion 20
■Introduction
La réfraction oculaire se définit par l’ensemble des déviations
que subit un rayon lumineux incident lors de sa traversée du
système dioptrique oculaire, constitué par la succession de
milieux transparents d’indices différents, avant de parvenir sur
la rétine.
L’examen de la réfraction oculaire mesure les paramètres
optiques oculaires nécessaires à la recherche de troubles de la
réfraction qui sont identifiés et évalués, de manière à établir une
correction optique de toute nature, en vue de procurer au
patient la meilleure acuité visuelle. En pratique, l’examen
ophtalmologique débute par l’étude de la réfraction afin de
déterminer l’acuité visuelle corrigée.
Après un rappel d’optique physiologique et des différentes
anomalies de la réfraction, sont développées les différentes
étapes de l’examen de la réfraction, objective et subjective, ses
particularités chez l’enfant et les personnes âgées, ainsi que les
principes de bases de la prescription de verres correcteurs.
Les explorations spécifiques de la réfraction en vue d’une
correction par lentille, d’un équipement en basse vision ou
d’une intervention de chirurgie réfractive, ne sont pas traitées
ici car elles font l’objet d’autres articles.
■Rappels d’optique
géométrique
[1-3]
Dans un milieu transparent et homogène, un rayon lumineux
se propage en ligne droite, sous la forme d’une onde électroma-
gnétique caractérisée par son amplitude ou intensité lumineuse,
et par sa longueur d’onde. Un faisceau lumineux est un ensem-
ble de rayons. Dans un faisceau convergent, les rayons se
dirigent vers un point, le point de focalisation ou foyer optique.
Dans un faisceau divergent, les rayons émanent de ce point.
Dans sa propagation, le rayon lumineux peut traverser
plusieurs milieux transparents homogènes. La surface séparant
deux milieux transparents homogènes différents m
1
et m
2
, est
appelée dioptre. Le rayon lumineux, en traversant la surface
dioptrique, se réfracte, c’est-à-dire dévie sa trajectoire en passant
d’un milieu à l’autre.
Le phénomène de réfraction s’explique par les lois de Descar-
tes :
• le rayon incident traverse le dioptre en un point I, et forme,
avec la perpendiculaire en I, un angle d’incidence i
1
;
¶21-070-A-10
1Ophtalmologie

• il se poursuit par le rayon réfracté formant, avec la normale
en I, un angle de réfraction i
2
;
• il existe une relation entre l’angle d’incidence i
1
et l’angle de
réfraction i
2
:n
1
× sin i
1
=n
2
× sin i
2
où n
1
et n
2
sont des
indices relatifs de réfraction des milieux m
1
et m
2
.
L’indice relatif de réfraction nd’un milieu réfringent est le
rapport de la vitesse de propagation de la lumière dans l’air, sur
la vitesse de propagation de la lumière dans ce milieu. L’indice
relatif de l’eau est de 1,33, celui de l’humeur aqueuse de
1,336 et celui du verre minéral courant est de 1,52. La vitesse
de la lumière varie également suivant la longueur d’onde, plus
faible en lumière bleue et plus élevée en lumière rouge.
Le dioptre sphérique est une surface sphérique séparant deux
milieux transparents d’indices de réfraction différents, n
1
et n
2
.
Le point image d’un point objet n’est ponctuel que si ces deux
points sont sur l’axe optique qui passe par le centre de rotation
de la surface sphérique, c’est le stigmatisme rigoureux. Lorsque
les rayons se trouvent au voisinage de l’axe optique, l’image est
quasi ponctuelle, c’est le stigmatisme approché, selon les
conditions de Gauss.
Tout faisceau lumineux parallèle à l’axe optique, traverse le
dioptre et converge au foyer image F’. La puissance dioptrique
s’exprime par : D (en ddioptries) = n
2
/SF’ où S est le sommet
du dioptre sphérique sur l’axe optique et SF’ la distance focale
image.
Un dioptre a une puissance dioptrique de 1 dioptrie si sa
distance focale image est de 1 mètre.
■Optique physiologique
L’œil est un système optique centré, c’est-à-dire composé
d’une série de quatre dioptres successifs traversés par le même
axe optique. Les rayons lumineux traversent la cornée, l’humeur
aqueuse de la chambre antérieure, le cristallin et le vitré avant
de parvenir sur la rétine. Plusieurs modèles rassemblant les
paramètres optiques ont été proposés
[4]
.
Modèles optiques
L’œil théorique, proposé par Yves Legrand, s’obtient à partir
de valeurs statistiques moyennes pour un œil européen adulte
à l’état non accommodé. Les constantes optiques moyennes
sont les suivantes :
•R
ka
: rayon de courbure antérieur de la cornée : 7,80 mm ;
•e
k
: épaisseur de la cornée : 550 µm ;
•R
kp
: rayon de courbure postérieur de la cornée : 6,5 mm ;
•e
k
+d
a:
longueur du segment antérieur : 3,60 mm ;
•R
ca
: rayon de courbure antérieur du cristallin : 10,20 mm ;
•e
c
: épaisseur du cristallin : 4 mm ;
•R
cp
: rayon de courbure postérieur du cristallin : 6 mm ;
•d
p
: longueur du segment postérieur ;
• L : longueur axiale du globe : 24,00 mm ;
•n
k
: indice relatif de la cornée : 1,3371 ;
•n
ha
: indice relatif de l’humeur aqueuse : 1,3374 ;
• n : indice relatif du cristallin : 1,42 ;
•n
v
: indice relatif du corps vitré : 1,336.
Un tel œil théorique présente une puissance dioptrique de
60 d. La cornée a une puissance de 42 d, soit les deux tiers de
la puissance de l’œil, le cristallin a une puissance de 22 d.
Les points nodaux sont deux points conjugués : N point
nodal objet et N’ point nodal image, tels qu’à tout rayon
incident passant par N correspond un rayon émergent parallèle
semblant provenir de N’ (Fig. 1).
Dans l’œil simplifié, la cornée est représentée par un simple
dioptre sphérique et le cristallin par une lentille mince. Le
milieu intraoculaire a un indice moyen de 1,336 (Fig. 2).
L’œil réduit de Listing et celui de Donders consistent simple-
ment en un dioptre sphérique unique séparant l’air du vitré.
Mais ces modèles n’offrent aucune utilité, car ils sont trop
éloignés de l’œil théorique (Fig. 3).
Axes et angles de l’œil
Le système optique oculaire est traversé par plusieurs
axes formant entre eux les angles de l’œil.
L’axe géométrique, passe par les pôles antérieur et postérieur du
système oculaire, c’est l’axe de révolution de la sphère oculaire
(Fig. 4).
L’axe optique joint les centres de courbure des quatre dioptres
oculaires et traverse la rétine entre papille et fovea (Fig. 5).
L’axe visuel joint le point de fixation au point nodal objet N,
puis le point nodal image N’ à la fovea (Fig. 1).
L’axe pupillaire traverse le centre de la pupille et le centre de
courbure antérieure de la cornée (Fig. 6).
L’axe de fixation relie le point de fixation au centre de
rotation de l’œil (Fig. 7).
L’axe ophtalmométrique relie le point de fixation au centre de
courbure antérieure de la cornée.
La ligne principale du regard relie le point de fixation au centre
de la pupille.
aa
HH'
PP'
F F'
HF=17
H'F'=22
NN'
Figure 1. Éléments cardinaux de l’œil : foyers principaux F et F’, points
nodaux N et N’, points principaux P et P’. EMC : La réfraction oculaire
(A. Catros, A. Carrica, B. Saint-Macary, E. Botaka).
NA C
P = 58,6 D
Ca Cr
12
7,08
5,73
15,7
17,05
1,35
22,7
FF'
n' = 1,33
n = 1
Figure 2. Œil simplifié de Donders. EMC : La réfraction oculaire
(A. Catros, A. Carrica, B. Saint-Macary, E. Botaka).
l = 22,4mm
r = 5,6mm
SF'
n = 22,336
Figure 3. Œil réduit.
21-070-A-10
¶
Réfraction oculaire
2Ophtalmologie

L’angle alpha (a) est formé par l’axe optique et l’axe visuel. Il
est de 5° (4 à 8°) chez l’œil adulte emmétrope, supérieur à 5°
chez l’enfant et chez l’hypermétrope. Chez le myope, il est
inférieur à 5° et parfois négatif, donnant une impression de
convergence, c’est le regard du myope (Fig. 8).
L’angle gamma (c) est formé par l’axe optique et l’axe de
fixation.
L’angle kappa (j) est formé par l’axe optique et la ligne
principale du regard (Fig. 9).
L’angle lambda (k) est formé par l’axe pupillaire et la ligne
principale du regard, souvent confondu avec l’angle kappa
(Fig. 10).
Pupilles
Le diaphragme pupillaire est situé dans le plan frontal irien
tangentiellement au sommet du dioptre antérieur du cristallin.
Le rôle de diaphragme est en fait assuré par les conjugués
optiques, à travers la cornée et le cristallin, de la pupille
anatomique.
Pupille d’entrée
C’est celle que l’on voit, elle est le diaphragme qui aura pour
image, à travers la cornée, la pupille réelle, anatomique.
Pupille de sortie
C’est le diaphragme qui est l’image de la pupille réelle,
anatomique, à travers le cristallin. C’est également l’image de la
pupille d’entrée à travers tout le système optique de l’œil.
Les diamètres de ces pupilles sont très voisins, celui de la
pupille de sortie est 0,92 fois celui de la pupille d’entrée. Ces
trois diaphragmes réduisent la largeur du faisceau lumineux qui
pénètre dans l’œil.
Trou sténopéique
D’une façon générale, à un objet AB correspond à travers le
système optique oculaire, une image A’B’. Chez un œil emmé-
trope, l’image A’B’ est située sur le plan rétinien, la vision est
nette.
Chez un œil amétrope, l’image A’B’ est en dehors de la rétine.
Sur la rétine est projetée une pseudo-image A’’B’’, composée
d’autant de cercles de diffusion que les points composant l’objet
AB. La vision est floue.
Or le diamètre d’un cercle ou tache de diffusion est propor-
tionnel au diamètre du diaphragme pupillaire qui réduit la
largeur du faisceau lumineux. C’est le principe du trou sténo-
péique, disque noir percé en son centre d’un orifice de 1 mm
C
12mm
Axe géométrique
Figure 4. Axes géométriques.
CN'NH'HS Axe optique
Figure 5. Axe optique.
Axe pupillaire N
Figure 6. Axe pupillaire.
Po
C'
Axe de fixation
Figure 7. Axe de fixation.
p'
N'N
Axe visuel
Axe optique
Figure 8. Angle alpha.
Axe pupillaire
Axe visuel
N N'
Figure 9. Angle kappa.
Axe optique
Ligne de fixation
NN'
C'
Figure 10. Angle lambda.
Réfraction oculaire
¶
21-070-A-10
3Ophtalmologie

de diamètre. Placé devant un œil amétrope, il réduit considéra-
blement le diamètre de la tache de diffusion, augmente la
profondeur de champ et élève l’acuité visuelle.
Aberrations optiques de l’œil
Aberrations de sphéricité
Quand les rayons incidents traversent la périphérie d’une
lentille sphérique, les conditions d’approximation de Gauss ne
sont plus respectées, il n’y a pas de stigmatisme. La réfringence
augmentant vers la périphérie, les rayons sont d’autant plus
réfractés et plus rapidement focalisés qu’ils sont périphériques.
La focalisation d’un large faisceau ne se fait plus en un point
mais en une région de l’espace appelée casuistique. Dans l’œil
normal, les rayons périphériques sont arrêtés par la pupille, et
les aberrations sont partiellement compensées par l’aplatisse-
ment périphérique de la cornée et du cristallin, et par l’indice
cristallinien plus faible en périphérie.
Aberrations chromatiques
Les longueurs d’onde courtes (violet et bleu) sont plus
réfractées et plus rapidement focalisées que les longueurs d’onde
longues comme le rouge. Chez l’emmétrope, le jaune se focalise
sur la rétine, le rouge en arrière et le bleu en avant. La rétine
est plus sensible au jaune et ne perçoit pas les cercles de
diffusion produits par les autres longueurs d’onde.
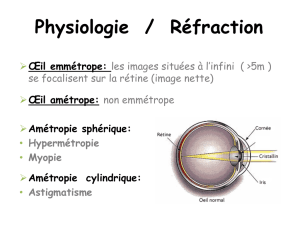
Emmétropie
L’emmétropie est le statut réfractif de l’œil capable, sans
accommodation, d’une vision nette d’un objet situé à l’infini,
la rétine étant la conjuguée image de l’infini. L’œil emmétrope
de l’adulte présente un état d’équilibre entre la longueur axiale,
les courbures des dioptres, et les indices des milieux. Il est
l’aboutissement d’un processus d’emmétropisation passive et
active, depuis la naissance. L’œil est en effet capable, dans une
certaine mesure, de réguler sa croissance.
L’emmétropisation passive est liée à la croissance du globe
oculaire, qui est très rapide pendant les 3 premières années puis
très progressive par la suite. Elle associe plusieurs phénomè-
nes qui se compensent en partie : agrandissement de la lon-
gueur axiale, aplatissement de la cornée, approfondissement de
la chambre antérieure, augmentation du diamètre équatorial du
cristallin qui s’aplatit progressivement. Tout déséquilibre dans la
croissance aboutit à une amétropie.
L’emmétropisation active est liée à l’expérience visuelle. Elle
repose sur un mécanisme de feed-back : la qualité du contraste
de l’image focalisée sur la rétine induit un ajustement de la
croissance oculaire axiale qui est sous le contrôle des cellules
amacrines dopaminergiques de la rétine. Affinant le processus
passif, l’emmétropisation active se déroule pendant la petite
enfance, mais l’œil reste susceptible de s’adapter aux conditions
environnementales jusqu’à l’âge de jeune adulte.
Accommodation et désaccommodation
[5]
L’accommodation et la désaccommodation définissent la
faculté de l’œil à modifier activement son pouvoir réfractif afin
de conserver une vision nette des objets situés à des distances
variables. Elles représentent sa capacité de mise au point et de
réfraction dynamique. Elles relèvent d’un mécanisme réflexe
admettant deux centres corticaux : volontaire au niveau du lobe
frontal et automaticoréflexe au niveau du lobe occipital. Le
réflexe est à point de départ maculaire et le stimulus est
représenté par la tache de diffusion sur la rétine. D’autres
stimuli existent : sensation de proximité et disparité des images
rétiniennes lors de la vergence fusionnelle, c’est l’accommoda-
tion convergentielle
[6]
. Les voies afférentes empruntent les voies
optiques. Les voies efférentes empruntent les voies parasympa-
thiques et sympathiques, innervant les deux muscles antagonis-
tes du muscle ciliaire.
De nombreuses théories ont été proposées pour décrire le
mécanisme d’accommodation. Schreiner (1619), Thomas Young
(1801), Purkinje (1823) et Helmholtz
[7]
(1856) l’ont expliqué
par la réfraction variable du cristallin. Henderson et Gullstrand
ont démontré le rôle de la contraction du muscle ciliaire.
D’autres théories ont vu le jour, comme celle de Schachar
[8, 9]
reprenant les théories de Tscherning, et proposant des actions
différenciées des fibres zonulaires antérieures, équatoriales et
postérieures.
L’accommodation résulte de la contraction du muscle de
Rouget-Muller innervé par les fibres parasympathiques et
composé de fibres circulaires. En se contractant, ce muscle
annulaire réduit son diamètre et induit des modifications
anatomiques dans le segment antérieur, augmentant le pouvoir
réfractif de l’œil.
Les fibres zonulaires radiaires relâchent leur traction sur
l’équateur cristallinien. Grâce à l’élasticité de sa capsule
[10]
,le
cristallin reprend spontanément une forme plus sphérique,
augmentant principalement sa courbure antérieure. Inséré sur
l’éperon scléral, le muscle ciliaire, en se contractant, se déplace
légèrement en avant, entraînant avec lui le cristallin dont le
centre optique se retrouve placé plus en avant. De plus, la
traction exercée sur l’éperon scléral, creuse le limbe et augmente
légèrement le diamètre antéropostérieur du globe. Ces modifi-
cations de forme et de position définissent l’accommodation
externe, représentant deux tiers de l’accommodation.
L’accommodation interne est essentiellement liée à l’augmenta-
tion de l’indice de réfraction du cristallin, par glissement vers le
centre des fibres cristalliniennes du cortex, surtout en avant du
noyau.
Le phénomène inverse se produit lors de la fixation d’un
objet éloigné
[11, 12]
.Ladésaccommodation résulte du relâche-
ment du muscle de Rouget-Muller et aussi de la contraction
active des fibres longitudinales du muscle de Brücke-Wallace,
d’innervation sympathique, entraînant des modifications
inverses au niveau du cristallin : aplatissement, déplacement en
arrière et réduction de son indice.
Le punctum remotum est le conjugué objet de la rétine, c’est
le point le plus éloigné que l’œil voit nettement, sans accom-
moder. Situé à l’infini chez l’emmétrope, il est situé à une
distance finie chez le myope. Chez l’hypermétrope, il est virtuel,
situé en arrière de la rétine
[13]
.
Le punctum proximum est le conjugué objet de la rétine
lorsque l’œil accommode au maximum, c’est le point le plus
proche que l’œil voit nettement.
Le parcours d’accommodation est défini par la distance entre
punctum remotum et punctum proximum.
L’accommodation est très rapide : après un très court temps
de latence de 0,4 s, sa vitesse atteint 4,6 d/s.
Lors de la fixation d’un objet proche, l’accommodation
s’accompagne d’un myosis et d’une convergence. C’est la triade
ou syncinésie accommodative. La contraction pupillaire exerce un
effet sténopéique réduisant les cercles de diffusion. De la
proximité de l’objet dépendent à la fois l’effort d’accommoda-
tion et l’amplitude du mouvement de convergence des axes
visuels, exprimé en angle métrique.
Il existe une interaction entre les trois éléments de cette
triade soit par simple interaction (théorie de Maddox-Alpern et
théorie de Fincham) soit par double interaction (théorie de
Semmlow).
Dans la théorie de Maddox-Alpern, le système de vergence
dépend essentiellement du système accommodatif. Dans la
théorie de Fincham
[14]
, le rôle prépondérant est joué par la
disparité rétinienne ; la diplopie en vision de près entraîne une
vergence et une accommodation appropriée pour focaliser
l’image. Dans la théorie de Semmlow, les deux systèmes sont en
compétition permanente, avec une dominance du système de
vergence sur le système accommodatif.
■Anomalies de la réfraction
Les amétropies sont caractérisées par l’incapacité de l’œil,
sans accommodation, à voir nettement les objets situés à
l’infini. L’image projetée sur la rétine n’est qu’une pseudo-
image, floue car composée de cercles de diffusion
[15]
.
Cliniquement, on oppose les amétropies acquises, rencontrées
le plus souvent chez l’adulte et secondaires à une pathologie
21-070-A-10
¶
Réfraction oculaire
4Ophtalmologie

oculaire ou générale, et les amétropies constitutionnelles, les
plus nombreuses, apparaissant généralement très tôt dans la vie
de l’individu.
Les amétropies résultent d’un déséquilibre entre les différents
composants du pouvoir réfractif de l’œil :
• les amétropies axiles, liées à une longueur axiale trop longue
ou trop courte ;
• les amétropies de puissance, liées à une anomalie de position,
de courbure ou d’indice des dioptres oculaires.
Dans une logique de correction emmétropisante par verres
sphériques et/ou cylindriques, les amétropies peuvent également
se répartir en deux catégories :
• les amétropies sphériques, assimilables à des amétropies axiles.
La focalisation d’un point à l’infini se fait en un point sur l’axe
optique, en avant de la rétine pour le myope, et en arrière pour
l’hypermétrope ;
• les astigmatismes, liés à des anomalies de courbure des dioptres
oculaires. À un point objet situé sur l’axe optique ne
correspond plus une image ponctuelle. La focalisation des
rayons lumineux provenant de l’infini ne coïncide plus en un
point.
Chez l’adulte, la répartition des amétropies
[16, 17]
se fait selon
une courbe gaussienne, dont le sommet se situe entre 0 et +1 d,
avec une déviation standard de 1 d, d’après l’étude de Sorsby
[18]
.
Une répartition d’allure semblable a été décrite par Dordain
[19]
sur une population d’hommes âgés de 18 à 24 ans.
Amétropies sphériques (Fig. 11)
L’œil présentant une amétropie sphérique reste stigmatique,
c’est-à-dire que les surfaces dioptriques sont considérées comme
des surfaces de révolution autour de l’axe optique : à un point
objet correspond une image ponctuelle. Mais le foyer image se
situe en avant ou en arrière de la rétine, suivant qu’il s’agit d’un
œil myope ou hypermétrope.
Œil myope
La prévalence de la myopie est variable géographiquement.
Selon Dordain
[19]
, elle représente 21,8 % chez une population
d’hommes de 18 à 24 ans en France en 1991. Selon Kem-
pem
[20]
, la prévalence de la myopie, en 2000, est de 25,4 % aux
États-Unis, 26,6 % en Europe occidentale et 16,4 % en Austra-
lie ; la prévalence de la myopie forte est respectivement de
4,5 %, 4,6 % et 2,8 %. La prévalence de la myopie est plus
importante chez les Asiatiques, jusqu’à 45,7 % chez l’homme et
38,3 % chez la femme au Japon selon Shimizu
[21]
. Chez des
enfants d’âge scolaire, la prévalence augmente avec l’âge : 20 %
à 7 ans, 61%à12ans, et 81%à15ans, selon Lin
[22]
, qui
remarque même une augmentation de la prévalence de 1983 à
2000 : de 74 à 84 % pour les enfants de 16 à 18 ans et un taux
de myopie forte passé de 10,9 à 21 % chez des étudiants de
18 ans.
Caractéristiques réfractives
[15]
L’œil myope peut être considéré comme trop réfractif ou trop
long : le foyer image d’un objet situé à l’infini se situe, sans
accommodation, en avant de la rétine, d’autant plus en avant
que la myopie est forte. L’image projetée sur la rétine est une
pseudo-image, floue, formée de cercles de diffusion, dont le
diamètre est d’autant plus large, que le foyer image se situe en
avant de la rétine. En plissant les paupières, le myope tente de
réduire, par cette fente sténopéique, le diamètre des cercles de
diffusion, et de rendre plus nette la pseudo-image.
Le punctum remotum se situe à une distance finie, ce qui se
traduit par une mauvaise acuité visuelle de loin. Le punctum
proximum est plus proche que celui de l’œil emmétrope, le
myope est donc avantagé dans la vision de près, et utilise moins
l’accommodation que l’emmétrope.
Le déplacement du foyer image sur la rétine de l’œil myope
nécessite la correction par une lentille divergente concave de
puissance dioptrique négative.
Myopies
Les myopies axiles sont les plus fréquentes ; elles sont
réparties en deux formes cliniques.
Myopie axile. La myopie simple dépasse rarement six diop-
tries. Elle est d’autant plus importante que le début a été
précoce. Souvent dépistée au moment de la scolarité, elle
augmente progressivement et se stabilise à la fin de la deuxième
décade. Par la suite, elle peut s’accentuer par paliers lors de la
grossesse ou d’épisodes pathologiques. La myopie forte axile est
familiale et moins fréquente, autour de 1 % dans les pays
occidentaux, 4 % chez les Asiatiques. Elle associe un degré élevé
de myopie, supérieure à -6 dioptries, une forte longueur axiale
supérieure à 26 mm, des altérations oculaires liées à la disten-
sion du globe, et une forte évolutivité. Parfois importante dès la
naissance, elle apparaît souvent à l’âge scolaire et évolue
rapidement.
L’accroissement de la taille du globe, surtout aux dépens du
diamètre antéropostérieur, crée la formation du staphylome
myopique, véritable ectasie sclérale du pôle postérieur, et
s’accompagne d’un amincissement global, par étirement, de
tous les tissus : sclère, uvée et rétine.
La papille optique est large, étirée, caractérisée par un conus
myopique en temporal et un repli en nasal. Rétine et choroïde
se distendent, occasionnant des ruptures de la membrane de
Bruch, des plages d’atrophie choroïdienne et de l’épithélium
pigmentaire, ainsi que des lésions dégénératives de la périphérie
rétinienne. Le décollement postérieur du vitré est précoce, avec
ses risques de déchirures rétiniennes. Les troubles tonométriques
sont fréquents et liés aux modifications de l’angle iridocornéen.
Une des complications majeures reste l’apparition de la tache
de Foerster-Fuchs, liée au développement d’une membrane
néovasculaire maculaire.
Autres types réfractifs de myopie. Ce sont les myopies de
courbure, par diminution du rayon de courbure soit cornéenne,
dans les ectasies et le kératocône, soit cristallinienne : lenticône
antérieur, sphérophakie et microsphérophakie. Par extension,
peuvent y être ajoutés les spasmes accommodatifs et les myopi-
sations transitoires par hyperglycémie chez le diabétique
[23]
.Ce
sont aussi les myopies d’indice, représentées essentiellement par
l’augmentation de l’indice cristallinien lors de la cataracte
nucléaire. Le tamponnement interne par huile de silicone induit
également une myopisation par élévation de l’indice de réfrac-
tion du milieu vitréen. Ce sont encore les myopies de position,
lors des déplacements antérieurs post-traumatiques du cristallin.
F'
F'
F'
E
M
H
Figure 11. Foyer image F’ de l’emmétrope (E), du myope (M) et de
l’hypermétrope (H). EMC : La réfraction oculaire (A. Catros, A. Carrica,
B. Saint-Macary, E. Botaka).
Réfraction oculaire
¶
21-070-A-10
5Ophtalmologie
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%