Pathologie bronchique non tumorale : présentation radiologique
Telechargé par
Rachid Ben Soussia

Dr H.Ropion-Michaux
Radiologie Brabois Adultes - 2012
Pathologie bronchique non tumorale
Grosses bronches, petites voies aériennes

1. Anatomie de l’arbre trachéo-bronchique
2. Variantes anatomiques et malformations
3. Pathologie des voies aériennes de gros calibre :
trachée, bronches
4. Pathologie des voies aériennes de petit calibre
Plan

1. Anatomie de l’arbre trachéo-bronchique
2. Variantes anatomiques et malformations
3. Pathologie des voies aériennes de gros calibre :
trachée, bronches
4. Pathologie des voies aériennes de petit calibre
Plan

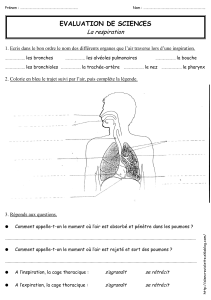
Trachée conduit semi rigide anneaux cartilagineux en avant
membrane fibreuse postérieure
sous glottique à carène
diamètre inférieur à 30 mm
Bronches cartilage 9ème ordre + m. lisse et fibres élastiques
élastine et collagène alvéoles
1. Anatomie de l’arbre trachéo-bronchique

 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
1
/
123
100%