1a d1 ronéo2 ue8 cours 5 voies visuelles vision binoculaire et oculomotricité cours
Telechargé par
korziti samya

Ronéo 2, UE8 Neurologie, Cours 5
1/20%
UE8 Neurologie
Lundi 28 Janvier 2018
Pr Emmanuel Bui Quoc PH, MD PhD
Ronéotypeur : Julie JEFROYKIN/ Salomon BOUAZIZ
Ronéoficheur : Salomon BOUAZIZ/ Julie JEFROYKIN
%Les diapos du cours sont exactement les mêmes que l’an dernier.
Concernant les points importants : ils figurent en conclusion (correspondant à la
dernière diapo
Cours 5 : Voies visuelles, Vision
binoculaire et Oculomotricité
%

Ronéo 2, UE8 Neurologie, Cours 5
2/20%
PLAN :Introduction : Objectifs du cours
1
ère
partie : Voies visuelles : Champs visuels et examens
électrophysiologiques
I. Sémiologie : baisse de l’acuité visuelle ; voies visuelles
1. Acuité visuelle
2. Organisation de la rétine
3. Organisation des voies visuelles
II. Atteinte du champ visuel
1. Etude du champ visuel
2. Atteintes des voies visuelles et champs visuels associés
III. Examens électrophysiologiques
1. L’ERG
2. Les PEV
2
ème
partie : Voies visuelles : Champs visuels et examens
électrophysiologiques
I. Généralités sur la vision
II. Diplopie
1. Diplopie monoculaire
2. Diplopie binoculaire
III. Strabisme vs Paralysie oculomotrice
IV. Oculomotricité : muscles et nerfs impliqués
V. Strabisme
1. Strabisme précoce
2. Strabisme convergent accommodatif
3. Strabisme divergent
4. Strabisme aigu
VI. Les paralysies oculomotrices
1. Paralysie du VI
2. Paralysie du III
3. Paralysie du IV
VII. Ce qu’il faut retenir
VIII. Entrainement

Ronéo 2, UE8 Neurologie, Cours 5
3/20%
Introduction
Objectifs du cours :
- Sémiologie d’une baisse d’acuité visuelle
- Sémiologie des atteintes du champ visuel : quelle est l’atteinte ? A quel niveau des voies
visuelles se situe cette atteinte ?
- Sémiologie des différentes formes de strabisme (de l’enfant, paralytique) et conduites à
tenir
- Sémiologie des paralysies oculomotrices
1ère partie : Voies visuelles : Champs visuels et examens électrophysiologiques
I. Sémiologie : baisse de l’acuité visuelle ; voies visuelles
1. Acuité visuelle
L’acuité visuelle correspond à la recherche de la meilleure résolution de l’œil, autrement dit la
résolution minimum perceptible par l’œil. Quelle est la conduite à tenir face à une baisse
d’acuité visuelle?
1) Examen de la réfraction : y a-t-il une myopie ? Une hypermétropie ? Un astigmatisme ?
2) Examen anatomique de l’œil du segment antérieur au
segment postérieur : cornée, chambre antérieure, iris,
cristallin, corps vitré, rétine, nerf optique
3) Examen oculomoteur
4) Examens complémentaires :
- Le champ visuel
- L’imagerie de l’œil : angiographie, OCT (= tomographie en
cohérence optique) + scan de la retine
- ERG/PEV (électrorétinogramme/Potentiels évoqués visuels) = examens
électrophysiologiques pour analyser la rétine et le nerf optique
La vision maximale est de 20/10ème, ce qui correspond à la vision de 30 secondes d’arc (=0,5 min
d’arc). Une vision de 10/10 correspond, pour la vue d’un objet à 1 mètre, à la perception
d’une minute d’arc, soit 1/60ème de degré. Le champ visuel est de 180°.
Malgré une vision à 10/10 on peut avoir des anomalies ophtalmologiques :
- Anomalies du champ visuel
- Troubles de la vision des couleurs
- Déformation des images

Ronéo 2, UE8 Neurologie, Cours 5
4/20%
- Pathologie oculomotrice : diplopie/ strabisme (faisant l’objet d’une partie du cours)
- Malgré une bonne vision monoculaire, absence de vision binoculaire ou diplopie
- Autres pathologies ophtalmologiques telles que le glaucome
Un enfant peut naitre avec une anomalie des voies visuelles. Celle-ci peut être corrigé mais
dans le cas contraire, nous allons observer une conséquence sur le long terme
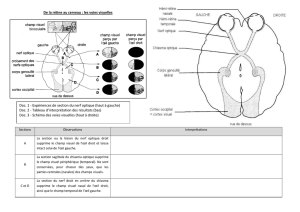
2. Organisation de la rétine
Au niveau de la rétine se trouvent des photorécepteurs (cônes et bâtonnets) au nombre de 100
millions, connectés à des cellules bipolaires elles-mêmes connectées aux cellules ganglionnaires.
Il existe une systématisation particulière : chaque cellule ganglionnaire de la rétine envoie son axone
de façon centripète vers la papille de l’œil afin de former le nerf optique. Ainsi, 1 million d’axones se
réunissent pour former chacun des nerfs optiques, la moitié est située au niveau des 10° centraux. Il
existe donc un phénomène d’amplification maculaire= augmentation de la densité cellulaire (cellules
photoréceptrices, cellules ganglionnaires) au niveau de la rétine centrale.
On distingue quatre cadrans autour du nerf optique : temporal supérieur et temporal inférieur (à
droite si on étudie le nerf optique droit), nasal supérieur et nasal inférieur (à gauche du nerf optique
droit).
Au centre de la rétine se situent les fibres inter papillomaculaires, allant de la papille à la macula
(=centre de la fovéa de la rétine, où l’acuité visuelle est maximale, de 10/10).
De plus, au centre du nerf optique, on trouve une artère et une veine.
La tâche aveugle (=papille optique) est la zone d’insertion du nerf optique, caractérisée par l’absence
de photorécepteur.Elle peut être mise en évidence par une manœuvre simple : après avoir tracé sur
une feuille blanche une croix à 10cm d’un rond, on rapproche la feuille tout en fixant l’un des
symboles. A partir d’une certaine distance, l’un des symboles disparaît : il se situe au niveau de la
tâche aveugle, il n’est donc pas vu.
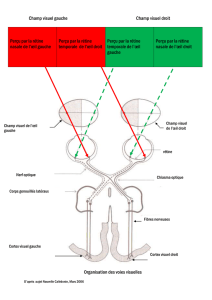
3. Organisation des voies visuelles
Chaque œil présente une rétine nasale (médiale) et une rétine temporale (latérale). Ainsi, pour l’œil
gauche, la rétine nasale est à droite tandis que la rétine temporale est à gauche.
Sur les voies visuelles on trouve successivement : les axones des cellules ganglionnaires se
réunissant pour former les nerfs optiques (gauche et droit). Ces deux nerfs se rejoignent au niveau du
chiasma. On trouve ensuite les bandelettes optiques, regroupées au niveau du corps géniculé latéral
(un droit, un gauche), puis les radiations optiques (supérieures et inférieures) et enfin le cortex
visuel.
Au niveau du chiasma, seule une partie des voies visuelles présente une décussation. En effet, les
axones venant de la rétine temporale ont un trajet direct (pas de décussation), ils continuent leur
chemin au plan ipsilatéral (=homolatéral).
Au contraire, les axones de la rétine nasale se projettent
dans l’hémisphère cortical controlatéral, ils présentent donc une décussation.
Ainsi, la rétine temporale d’un œil et la rétine nasale de l’autre œil voient le même hémichamp
visuel. La rétine temporale de l’œil gauche et la rétine nasale de l’œil droit voient l’hémichamp droit,
et inversement la rétine temporale de l’œil droit et nasale de l’œil gauche voient l’autre hémichamp
visuel (le gauche).

Ronéo 2, UE8 Neurologie, Cours 5
5/20%
L’hémisphère cérébral droit voit l’hémichamp gauche alors que l’hémisphère gauche voit
l’hémichamp droit.
Il y a au niveau du cortex un regroupement d’informations. La double information apportée par les
hémi rétines nasale et temporale explique ainsi la vision binoculaire : deux images se
superposent.Selon la localisation de l’atteinte sur les voies visuelles, l’altération de la vision et du
champ visuel sera différente.
Ainsi, le principe du champ visuel correspond à l’étude de la sensibilité de la rétine dans une zone
particulière.Lorsqu’on fixe un point, l’axe visuel est central et c’est à ce niveau que l’acuité est
maximale, le champ visuel quant à lui correspond aux différents cadrans autour (nasal sup/inf et
temporal sup/inf).
II. Atteintes du champ visuel
1. Etude du champ visuel
Pour étudier le champ visuel, le patient est installé sur la mentonnière d’un appareil, il fixe un point
central. Suite à une stimulation d’intensité lumineuse et de taille particulières, dans une zone du champ
visuel, on détermine si le patient détecte ou non ce stimulus.
Il existe deux types d’étude du champ visuel :
- la périmétrie dynamique, à l’aide de la coupole de Goldman, qui étudie toute la surface du
champ Visuel et qui nécessite la présence d’un examinateur pour noter les interprétations du
patient Examen dont les conditions de réalisation sont importante. On va faire varier la taille
de signalisation et l’intensité de la signalisation ceci va entrainer des variations dans la
stimulation. On va tracer ainsi l’isotherme de sensibilité visuelle
- la périmétrie statique, dite de « Humphrey »/ « Octopus », est un examen automatique (pas
d’examinateur) qui étudie seulement la partie centrale du champ visuel (les 30° centraux) : la
machine stimule plusieurs fois de façon aléatoire différentes zones du champ visuel.La
réponse se fait en décibel. Au centre de la rétine la réponse est maximale avec une sensibilité
de 35-40 dB, alors que plus on s’éloigne vers la périphérie, moins la sensibilité sera
importante 20-25 dB. Si le sujet voit le stimulus, il appuie sur un bouton et la machine
enregistre sa réponse. Le sujet cible encore un point dans l’espace et on stimule différente
partie de l’œil à l’aide de signaux d’intensité variable
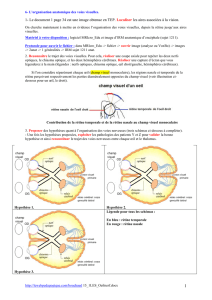
Exemple d’étude du champ visuel par périmétrie dynamique :
Altération du champ visuel mais conservation de la sensibilité
visuelle centrale. Il peut s’agir d’une rétinopathie
pigmentaire, d’un glaucome très évolué.
A partir du champ visuel, le diagnostic n’est pas
évident. Il sera alors nécessaire de rechercher la présence
d’anomalie de la rétine ou réaliser d’autres examens
complémentaires
2. Atteintes des voies visuelles et champs visuels associés
En cas de compression du nerf optique ou des autres voies visuelles, on a d’abord une atteinte de la
rétine périphérique donc une atteinte du champ visuel latéral tandis que la vision centrale est
conservée.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%