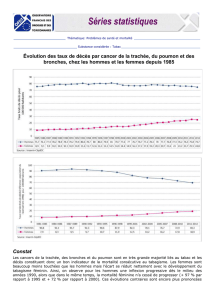
Pathologies médicales : pathologies pulmonaires
Rappel physiologiques
->Les cellules de l’organisme tirent leur énergie de l’oxydation des glucides, des lipides et des
protéines.
->Pour la combustion, l’oxygène est indispensable. Le cœur, le cerveau ne peuvent survivre bien
longtemps sans apport permanent d’O2.
->Le dioxyde de carbone (CO2) produit par l’oxydation dans les tissus doit être éliminé pour éviter
->Au niveau tissulaire, l’O2 diffuse des capillaires vers le liquide interstitiel puis vers les cellules dans
le cytoplasme où il est utilisé par les mitochondries. Le Co2 fait le chemin inverse. La diffusion se fait
grâce au gradient de concentration : O2 capillaire > O2 liquide interstitiel > O2 cellulaire.
->Au niveau pulmonaire c’est l’inverse, car le sang a libéré son O2 au niveau des cellules tissulaires et
le retour du sang veineux vers les poumons est pauvre en O2 et riche en CO2.
->L’O2 alvéolaire diffuse vers le capillaire pulmonaire et l’inverse pour le CO2, il y a diffusion des gaz
selon le gradient de concentration du plus élevé vers le plus bas.
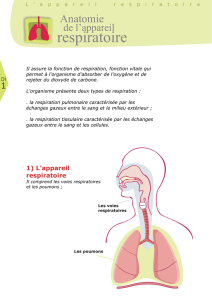
La respiration
Les poumons sont des organes élastiques.
Les 2 poumons sont enveloppés par une plèvre toujours humidifiée et composée de deux feuillets ( la
pariétale et la viscérale ) qui frotte librement l'une contre l'autre.
Le poumon gauche comprend 2 lobes le supérieur et l’inférieur.
Le poumon droit comprend 3 lobes le supérieur, le moyen et l’inférieur.
L’air pénètre par le pharynx, le larynx, la trachée, les bronches, les bronchioles pour aboutir aux
alvéoles.
L’air rentre dans les poumons par dépression ou pression négative et en sort par pression positive.
->Pendant l’inspiration, la contraction du diaphragme et des muscles thoraciques augmente le
volume de la cavité thoracique et baisse la pression intra thoracique à un niveau inférieur à la
pression atmosphérique > l’air pénètre dans les poumons (donc dépression) .
->Pendant l’expiration, les muscles se relâchent et la cavité thoracique diminue de volume en
augmentant la pression intra thoracique et la pression est alors supérieure à la pression
atmosphérique > l’air sort des poumons.
->Le débit de l’air inspiré ou expiré est égal à la différence de pression atmosphérique et la pression
alvéolaire divisé par la résistance des voies respiratoires :
Débit de l’air = différence de pression
Résistance des VR

Les bronches et bronchioles sont formées par:
- des cellules musculaires lisses
- stimulées par les systèmes ortho et para sympathique
- des cellules à mucus et ciliées.
Les cils assurent le balayage permanent pour évacuer le mucus et toutes substances étrangères par
la trachée = les expectorations.
Il existe 300 millions de petits sacs alvéolaires. Les alvéoles sont tapissées d’une seule couche
musculaire et de surfactant et entourées d’un réseau de capillaires important pour organiser la
diffusion des gaz.
La sémiologie pulmonaire :
Dyspnée tirage, cyanose, polypnée
Toux aiguë ou chronique, productive ou sèche, lors d’effort /au repos
Présence d’expectorations (couleur et aspect : blanches ,grises, jaunes ou vertes,
muqueuses ou visqueuses, odorantes ou non)
Hémoptysie
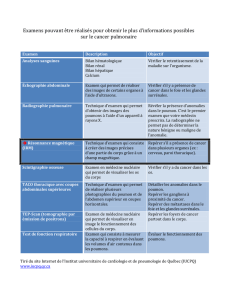
Examens complémentaires
->Radiologiques : RX sinus,Rx thorax, scanner pulmonaire ,IRM ,Pet-scan
->La bronchoscopie
->La biologie sanguine + examen expectos
->La spirométrie = EFR (Vems, rapport de Tiffeneau Vems/CV)
->Le Peak Flow meter
->Gazométrie, saturation
EFR
= spirométrie
Détermination des différents volumes pulmonaires.
Volume pulmonaire mobilisable
->Le volume courant = VC , volume inhalé lors d’une inspiration normale et calme par le
diaphragme, les intercostaux, les scalènes et sternocléidomastoïdiens..
->Le volume de réserve inspiratoire = VRI , volume d’air mobilisé par une inspiration forcée.
->Le volume de réserve expiratoire = VRE , le volume mobilisable lors d’une expiration forcée
< par les muscles abdominaux.
EFR : Epreuves fonctionnelles respiratoire

La capacité vitale = CV = VC + VRI + VRE.
Le volume résiduel = VR , volume non mobilisable = espace mort.
La capacité pulmonaire totale CPT = tous les volumes.
Les volumes sont dépendants du volume de la cage thoracique, du sexe et de l’âge de
l’individu.
La bronchoscopie
La bronchoscopie est un examen des bronches. Le bronchoscope est un long tuyau
flexible équipé d’une lentille et d’une lampe qui permet de visualiser l’intérieur des
voies aériennes.
L’examen se fait sous anesthésie locale.
On peut réaliser des biopsies et des bronchoaspirations( avec du liquide salé qui est
aspiré de suite) diagnostic d’infections et surtout NEOPLASIES BRONCHIQUES.
PATHOLOGIES
Trachéo-bronchiques aiguë (inflammation de la trachée et des bronches)
Causes: ->le + svt virale, parfois bactérienne.
->Terrain fragilisé ( BPCO, asthme, statut immunitaire)
Sémiologies : -> toux sèche au début puis toux grasse + expecto
-> parfois fièvre, D+ sternale
-> si infection progresse => expecto purulente.
Diagnostic : -> Clinique et auscultation (crépitement à la respi = mélange entre liquide
inflammatoire et air)
-> Expectos (parfois + sang)
-> RX (rare à ce stade)
Traitements : -> mucolytiques (ex : lysomucil = fluidifiant mucus)
-> Kiné respi
-> anti-toussifs
-> Hydratation
-> AB si origine bactérienne
La Pneumonie
La pneumonie est une atteinte infectieuse du poumon profond ou du parenchyme
pulmonaire : les alvéoles.

On distingue 3 types de pneumonies :
->La pneumonie franche : d’un lobe.
->La broncho-pneumonie avec les signes bronchiques qui dominent.
->La pneumonie interstitielle ou atypique qui s’installe sur plusieurs jours, avec un état
général moins altéré.
->+Parfois d’inhalation /trouble de déglutition
Causes : -> bactéries (pneumocoques, strepto…)
-> virus (influenza)
-> Mycoses (aspergillose)
->germes atypiques (BK) (nosocomiale)
Clinique : -> apparition brutale des signes
-> fiévre (39°-40°)+ frissons
->Asthénie++, AEG
->D+ thoracique possible
->toux sèche puis grasses avec expecto (jaunes vertes)
-> parfois dyspnée (selon l’étendue)
Diagnostic : -> clinique et ausculation (rale et crepitement)
-> mise en culture des expectos
->bio
-> Rx pulmonaire (1 ou plusieurs foyers)
Traitement : ->AB large spectre
-> O2 si hypoxie, parfois aérosol
->Kiné respi si encombrement
->Expectorants (lysomucil)
->Réhydratation, antipyrétique
La Pleurésie
Définition : présence d’un épanchement liquidien plus ou moins important dans l’espace
pleural. La plèvre est inflammée et œdématiée et elle produit du liquide inflammatoire
pouvant comprimer le poumon s’il est abondant.
Causes : -> néoplasies pulmonaires
->infections virales ou bactériennes

->insuffisance cardiaque ou rénale
-> Traumatismes
Clinique : ->D+ thoracique
->Toux sèche
-> Dyspnée si épanchement abondant
Diagnostic : ->L’auscultation : crépitations neigeuses < frottement des feuillets.
->Percussion est mate et absence de vibrations sonores.
->Rx le liquide prend les Rx > zone blanche (suivant la position du malade
debout /couché).
Traitement : -> ponction sous AL svt en dorso-latéral
-> traiter la cause : AB si bactériologique, repos si trauma ou décompensation
cardiaque, si néoplasie refaire ponction évacuatrice pour soulagé dyspnée et D+.
Le pneumothorax
Définition : ->Epanchement gazeux entre la plèvre viscérale et la plèvre pariétale. Le poumon
adhère à la paroi thoracique par une pression négative entre les plèvres. L’irruption d’air
dans l’espace pleural décolle le poumon qui se rétracte dans le thorax.
Causes : ->Chez les jeunes svt spontané (toux)
-> Traumatismes
-> Ponction pleurale
-> Asthme
-> Rupture de bulles d’emphysème chez le BPCO.
Clinique : ->D+ thoracique latérale brutale
->Dyspnée
-> Toux sèche
Diagnostic : -> Rx (hyperclarté => noir sur la Rx) avec poumon rétracté au niveau du hile
-> Auscultation => absence de vibration.
Traitement : -> Drain dans la cavité pleurale sous aspiration et fixé par 2 fils généralement.
Aspiration faible sinon risque d’OAP. Surveillance de la présence de bulles à
chaque aspiration.
BPCO : Broncho-pneumopathie Obstructive Chronique
Stade 1 = bronchite simple (réversible si arret du tabac
Stade 2 = Bronchite Chronique avec obstruction (BCO)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%