Orthodontie et parodontie

Orthodontie et parodontie
L. Massif, L. Frapier
La complémentarité entre l’orthodontie et la parodontie n’est plus à prouver. Les limites du déplacement
dentaire provoqué sont repoussées et ne cessent d’évoluer grâce aux progrès de la parodontie et de
l’implantologie. L’orthodontie, par les remaniements tissulaires qu’elle génère, devient une alternative
non chirurgicale à l’aménagement tissulaire des sites implantaires. Fontenelle, en 1982, eut cette
réflexion qui fait désormais office de référence : « La dent ne se déplace pas au travers de son os de
soutien, tout se passe comme si elle entraînait avec elle son os de soutien. » Pour cela, les conditions
anatomiques, non inflammatoires et biomécaniques doivent être réunies. Dans cet article, nous
aborderons dans un premier temps les maladies parodontales, leurs facteurs aggravants et leur
classification. Nous développerons ensuite les particularités histologiques du déplacement dentaire
spontané et provoqué puis l’interaction entre l’orthodontie et la parodontie. Nous finirons par les moyens
de maintien des résultats obtenus.
© 2007 Elsevier Masson SAS. Tous droits réservés.
Mots clés : Parodontopathie ; Traitement orthodontique ; Déplacement dentaire provoqué ; Contention
Plan
¶Introduction 1
¶Maladies parodontales 1
Définition 1
Principaux facteurs étiologiques des parodontopathies 2
Facteurs aggravants 2
Facteurs favorisants 3
Classification des maladies parodontales 3
¶Histophysiologie du déplacement dentaire 4
Acteurs du déplacement dentaire 4
Déplacement dentaire physiologique 5
Déplacement dentaire provoqué 5
Particularités histophysiologiques du parodonte adulte 5
¶Interaction orthodontie. Parodontie 6
Conditions générales 6
Thérapeutique initiale ou comment la parodontie aide
à la réalisation de l’orthodontie 6
Effets directs du déplacement dentaire provoqué sur le parodonte 7
¶Maintien des résultats orthoparodontaux 13
Contentions 13
Maintenance parodontale 13
¶Conclusion 15
■Introduction
Si l’orthodontie et la parodontie restent aujourd’hui deux
spécialités à part entière, les relations qui les unissent, pourtant
étudiées depuis longtemps, n’apparaissent véritablement
essentielles que depuis quelques dizaines d’années.
Ces deux disciplines ont comme point commun le parodonte.
La première spécialité permet de déplacer les dents avec leur
tissu de soutien sous certaines conditions, la seconde contribue
à assainir et à traiter l’environnement.
La thérapeutique parodontale a pour but de contrôler
l’inflammation et de prévenir la réinfection. C’est à ce niveau
qu’intervient la thérapeutique orthodontique. L’orthodontie,
par le biais des déplacements dentaires provoqués, permet de
rétablir un cadre anatomique et occlusofonctionnel favorable à
une bonne maintenance parodontale.
Nous aborderons, dans un premier temps, les maladies
parodontales, leurs facteurs aggravants et leur classification.
Nous développerons ensuite les particularités du déplacement
dentaire provoqué puis l’interaction entre l’orthodontie et la
parodontie. Nous finirons par les moyens de maintien des
résultats obtenus.
■Maladies parodontales
Définition
Selon Glickmann
[1]
: « La parodontite résulte de la propaga-
tion de l’inflammation gingivale dans les tissus de soutien
parodontaux. »
Classiquement, les parodontites sont définies comme des
maladies infectieuses à forte composante inflammatoire,
entraînant la destruction progressive des tissus de soutien de la
dent (perte d’attache et alvéolyse) avec pour conséquence la
formation de poches parodontales et/ou l’apparition de réces-
sions parodontales
[2]
.
En général, la parodontite se développe à partir d’une
gingivite préexistante. Cependant, toute gingivite ne se trans-
forme pas forcément en parodontite. La quantité et la virulence
des micro-organismes pathogènes de la plaque, ainsi que la
résistance de l’hôte détermineront l’activité inflammatoire et la
destruction progressive du parodonte.
La parodontite peut, le plus souvent, être prévenue par une
bonne hygiène buccale
[3]
.
¶23-490-A-07
1Odontologie/Orthopédie dentofaciale

L’orthodontie intervient dans l’amélioration de l’architecture
dentoparodontale. Celle-ci est liée à trois facteurs :
• la morphologie coronaire exprimée par l’indice de Le Huche
(rapport des diamètres mésiodistaux cervical et coronaire) ;
• la position de la dent par rapport à la crête alvéolaire ;
• l’orientation axiale mésiodistale et vestibulolinguale.
Principaux facteurs étiologiques
des parodontopathies
En 1998, Bouchard
[4]
a mis en évidence l’aspect multifacto-
riel des maladies parodontales. L’unique présence de l’agent
microbien étiologique ne suffit pas à déclencher le processus
pathologique : il faut considérer l’impact des facteurs de risque
sur l’état de santé permettant alors d’appréhender les patients à
risque
[5]
.
Facteurs généraux
Facteur héréditaire
Il existe une susceptibilité héréditaire à la plupart des formes
précoces et sévères des parodontites
[6]
. En revanche, pour les
formes les plus banales comme la parodontite chronique, il
n’existerait aucune susceptibilité héréditaire.
Âge
La relation entre l’âge et la maladie parodontale a été
démontrée par de nombreuses études épidémiologiques. L’alté-
ration des tissus parodontaux débute vers 30 ans et est maxi-
male autour de 50 ans
[7]
. Cependant, il est difficile de
distinguer signes de vieillissement et signes de maladie
parodontale.
Facteur hormonal
Le parodonte est un organe cible des hormones stéroïdien-
nes
[8]
. On admet en général que les modifications hormonales
chez la femme lors de la puberté, de la menstruation, de la
grossesse, de la prise de contraceptifs ou encore de la méno-
pause sont associées à une prédisposition aux maladies
parodontales
[9]
.
Maladies générales
En 1999, le World Workshop et Armitage
[10]
ont mis en
corrélation maladie parodontale et pathologie systémique. De
nombreuses maladies perturbent le métabolisme tissulaire et les
défenses immunitaires. Ces modifications rendent les sujets plus
vulnérables aux agressions bactériennes parodontales. Parmi
celles-ci, nous trouvons :
• les maladies endocriniennes (hyperthyroïdie, hypothyroï-
die...) ;
• le diabète déséquilibré et non compensé ;
• les leucémies ;
• la mononucléose infectieuse ;
• le syndrome d’immunodéficience humaine acquise (SIDA)
(manifestations gingivales et parodontales) ;
• le syndrome de Down (prédispositions aux maladies paro-
dontales sévères).
Médicaments
Les principaux médicaments qui engendrent des perturba-
tions au niveau du parodonte sont :
• les antiépileptiques du type phénytoïne qui entraînent une
hypertrophie gingivale dans 20 % des cas ;
• la ciclosporine (inhibiteur des réactions immunitaires à
médiation humorale et de la production d’interleukine 2
[IL2]).
Facteur local : la plaque bactérienne
La plaque bactérienne est une structure adhérente à la dent
constituée de cellules bactériennes, de cellules mortes, de
polymères d’origine salivaire (mucus et protéines) et de polymè-
res bactériens.
Les bactéries virulentes peuvent exprimer leur potentiel
pathogène à proximité ou au niveau de la jonction dentogingi-
vale. Ces bactéries sont des Gram négatif anaérobies ou capno-
philes ; il s’agit surtout : d’Actinobacillus actinomycetemcomitans,
d’Actinomyces, de Porphyromonas gingivalis, de Fusobacterium, de
Prevotella intermedia;deBacteroides forsythus, de certains spiro-
chètes et parasites.
Lors des maladies parodontales, la proportion de bacilles à
Gram négatif est donc plus forte, ils agissent sur les cellules
immunocompétentes, et peuvent dégrader les immunoglobuli-
nes destinées à les détruire. Ces bactéries virulentes sont
absentes de la surface des dents lorsque le parodonte est
sain
[11]
.
La théorie « spécifique » de la plaque dentaire, d’après
Charon, Joachim et Sandele, expose le fait que « les bactéries
qui la composent sont différentes selon que le parodonte est
sain ou malade, et probablement d’une maladie parodontale à
l’autre », à la différence de la théorie non spécifique où il
n’existerait que des différences quantitatives entre la plaque de
dents malades et celle de dents saines
[11]
.
Les maladies parodontales sont caractérisées par un déséqui-
libre de la flore en faveur des souches anaérobies à Gram
négatif, sachant que la prévalence de certains germes peut varier
en fonction des caractères cliniques de la maladie
[12]
.
Facteurs aggravants
Tabagisme
Le tabac est actuellement considéré comme le premier facteur
de risque dans le développement des maladies parodontales. Les
études cliniques et épidémiologiques de ces dernières années
ont montré une nette association entre la consommation de
tabac et la prévalence et la sévérité des parodontites et cela,
même avec une bonne hygiène.
Les fumeurs présentent un risque accru, proportionnel à la
consommation de tabac, d’être infectés par Actinobacillus
actinomycetemcomitens, Porphyromonas gingivalis, et de développer
une flore pathogène plus abondante que les non-fumeurs
[13]
.
Facteurs iatrogènes
Les débordements d’obturations dentaires contribuent à
aggraver un processus initié par une agression bactérienne. Les
obturations entraînent, à leur niveau, une perte osseuse plus
importante avec des poches parodontales plus profondes
comparées aux dents non restaurées ou comportant des restau-
rations non débordantes
[14]
.
Les obturations dentaires débordantes modifient les condi-
tions physicochimiques du milieu, notamment les pressions en
oxygène, favorisant l’anaérobiose. En compliquant le contrôle
de la plaque bactérienne, elles entraînent des modifications au
niveau de la flore sous-gingivale car elles la font dériver (dérive
anaérobie) d’une flore compatible avec la santé parodontale vers
une flore caractéristique avec augmentation des bactéries à
pigments noirs associée à la parodontite de l’adulte.
Traumatisme occlusal
Selon Benauwt
[15]
, parmi les étiologies des parodontites, le
traumatisme occlusal doit retenir notre attention, car il était
considéré, il y a quelques années, comme l’un des facteurs
majeurs favorisant les parodontopathies. Les considérations
actuelles ne font pas du trauma occlusal un facteur déclenchant,
cependant, sa participation dans l’aggravation de la maladie
parodontale n’est pas négligeable.
Les surcharges occlusales proviennent de malpositions
dentaires, de malocclusions du sens vertical (supraclusion
incisive), du sens sagittal ou transversal (occlusion inversée)
(Fig. 1). Elles peuvent aussi être d’origine iatrogène en rapport
avec de mauvaises restaurations conservatrices ou prothétiques,
ou en rapport avec un traitement orthodontique inadéquat.
Il est important de différencier la mobilité dentaire simple-
ment augmentée, stable et adaptative, de la mobilité évolutive,
instable et pathologique
[3]
.
Toutes les études s’accordent à affirmer que le traumatisme
occlusal provoque une réaction réversible du parodonte sain
23-490-A-07
¶
Orthodontie et parodontie
2Odontologie/Orthopédie dentofaciale
avec des signes de résorption osseuse, conduisant à une mobilité
dentaire accrue, mais sans aucune perte d’attache. En présence
de plaque bactérienne, le traumatisme occlusal agit comme
cofacteur dans l’étiologie des maladies parodontales et peut
provoquer l’approfondissement d’une lésion déjà existante
[5]
.
Une analyse clinique approfondie de l’occlusion permet de
déceler les facteurs aggravants les plus importants tels que :
• les contacts prématurés en relation centrée perturbant le
chemin de fermeture ;
• la direction et l’extension des glissements durant l’intercuspi-
dation ;
• les interférences du côté balançant et non balançant ;
• les parafonctions (bruxisme, onychophagie) ;
• les dysfonctions (position basse de la langue au repos et en
fonction, associée à une mastication et à une déglu-
tition-succion).
Toute dent avulsée non remplacée aboutit à des situations de
migration des dents voisines. Lors de la perte de la première
molaire (Fig. 2), il se produit une migration mésiale de la
deuxième molaire, une migration distale des prémolaires et une
égression de la molaire antagoniste. Les dents adjacentes se
versent et il y a formation d’une pseudo-poche, rendant difficile
l’accès à l’hygiène. Un défaut parodontal peut rapidement
survenir, d’autant plus s’il existe un trauma occlusal qui aggrave
la lésion parodontale en augmentant sa sévérité et la rapidité de
la destruction tissulaire
[16, 17]
.
Facteurs favorisants
Anatomie dentaire défavorable
On distingue :
• la projection de perle d’émail ;
• les anomalies radiculaires (taurodontisme, fêlures ou fissures
radiculaires).
Malpositions dentaires
Rateitschak
[3]
distingue :
• les malpositions primaires, qui apparaissent lors de l’éruption
des dents ;
• les malpositions secondaires ou migrations qui apparaissent
lors d’une avulsion non restaurée, en raison soit d’une
parafonction, soit d’une dysfonction. Ces migrations peuvent
intervenir sur parodonte sain et favoriser ainsi une accumu-
lation de plaque, mais elles sont le plus souvent la consé-
quence d’une perte osseuse suite à une phase aiguë de
parodontopathie.
Les malpositions dentaires rendent difficile l’accès à
l’hygiène. La maintenance parodontale est donc plus aléa-
toire, ce qui favorise l’accumulation de plaque bactérienne.
En cela, elles représentent un facteur favorisant de la maladie
parodontale.
Proximités radiculaires
On parle de proximité radiculaire lorsque la largeur des septa
osseux entre deux racines est inférieureà2mm
[18]
. Cela est le
cas lors de malpositions dentaires, lorsque l’anatomie radiculaire
ou coronaire est défavorable. Elles peuvent être d’origine
iatrogène après un mauvais contrôle des axes ou un meulage
proximal excessif.
Les proximités radiculaires ne sont pas à l’origine de
maladies parodontales, mais elles les favorisent et rendent
difficile l’accès aux instruments de surfaçage radiculaire. Le
traitement isolé des proximités radiculaires incisives mandi-
bulaires ayant provoqué une atteinte parodontale peut être
l’avulsion (
Fig. 3).
Classification des maladies parodontales
La classification de 1999 de « l’International Workshop for
a Classification of Periodontal Diseases and Conditions »
(
Tableau 1) est aujourd’hui celle utilisée pour la recherche
clinique et épidémiologique. Elle tente d’harmoniser les points
de vue des principales sociétés scientifiques mondiales (Acadé-
mie américaine de parodontologie, Fédération européenne de
parodontologie, etc.) au regard des connaissances scientifiques
actuelles et des recherches entreprises au cours des dix dernières
années.
Cette nouvelle classification ne tient plus compte du critère
de l’âge, ni de la progression de la maladie. Elle a le mérite
d’adopter une terminologie assez vague bien que plus appro-
priée, mais elle reste aussi purement clinique, ne tenant pas
compte des données microbiologiques, immunologiques et
génétiques récentes
[19]
.
Les différences individuelles de susceptibilité génétique aux
maladies parodontales, les notions récentes sur la nature des
maladies parodontales qui semblent progresser par période
d’exacerbation et de rémission, ainsi que l’existence de sites
actifs et de sites inactifs cohabitant chez un même sujet ont
poussé les cliniciens à rechercher d’autres critères de classifica-
tion et notamment à y joindre des notions supplémentaires :
l’activité immédiate des sites, le pronostic à long terme de la
maladie et, surtout, le pronostic génétique.
Cette dernière classification engendre des modifications
importantes dans l’approche des maladies parodontales. Elle a
été proposée dans un souci de simplification. Elle est le reflet
des données actuelles de la science (Tableau 1)
[10]
.
Figure 1. Occlusion inversée traumatogène sur un parodonte jeune et
sain. Facteur aggravant mais non déclenchant de maladie parodontale.
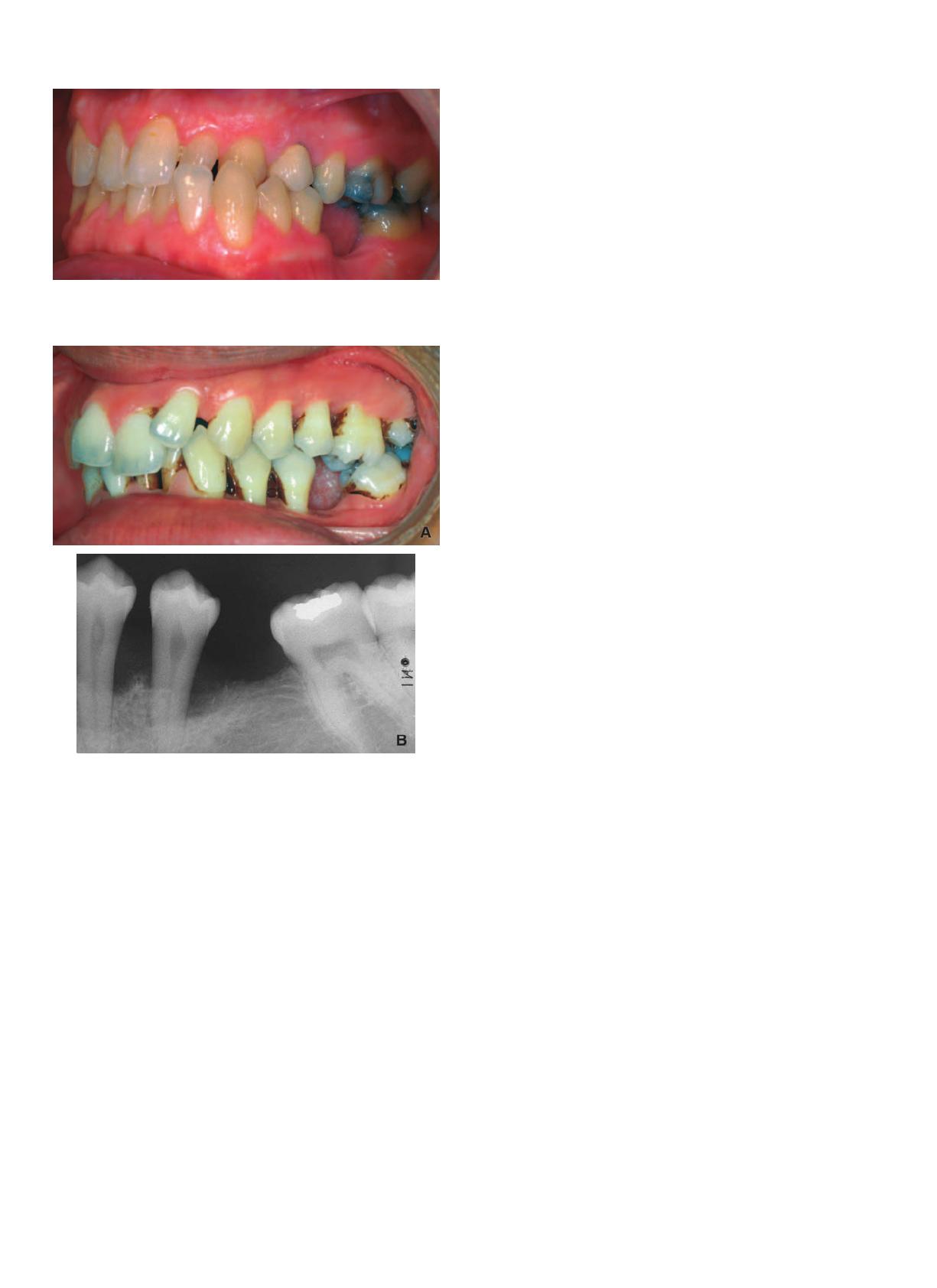
Figure 2.
A. Parodontite agressive généralisée, absence de 36. Migrations dentaires
généralisées.
B. Radiographie rétroalvéolaire de 35 et 37 avec migrations compensatri-
ces de l’avulsion de 36 dans un contexte de maladie parodontale avec
perte osseuse.
Orthodontie et parodontie
¶
23-490-A-07
3Odontologie/Orthopédie dentofaciale

■Histophysiologie du déplacement
dentaire
Acteurs du déplacement dentaire
[20]
Pour Nefussi
[20]
, les différents intervenants du déplacement
dentaire constituent l’entité fonctionnelle odontologique (EFO)
qui se compose de l’organe dentaire, du desmodonte et de l’os
alvéolaire. Lors du mouvement orthodontique, c’est l’ensemble
de cette unité qui est remanié.
Dent
Sa morphologie radiculaire détermine la vitesse de déplace-
ment. Un élément important est la capacité d’adaptation
cémentaire. Le tissu cémentaire participe activement, par ses
fibres d’ancrage, à la mise en place et au maintien de l’organe
dentaire dans une position fonctionnelle.
Desmodonte
Le desmodonte joue un rôle majeur dans le déplacement
dentaire, sa position anatomique centrale entre le tissu osseux
et le tissu cémentaire et son taux de compressibilité supérieur
aux autres composants de l’entité fonctionnelle odontologique
permettent de le définir comme l’élément actif et régulateur du
déplacement dentaire.
Os alvéolaire
C’est le troisième composant de l’entité fonctionnelle odon-
tologique de Nefussi.
Figure 3.
A. Panoramique dentaire. Proximités radiculaires avec alvéolyse verticale
sur 31.
B. Photo endobuccale après avulsion de 31.
C. Panoramique dentaire de fin de traitement après alignement incisif
mandibulaire.
D. Photo endobuccale. L’avulsion de 31 et l’alignement incisif favorisent
l’accès à l’hygiène. Le contexte parodontal est amélioré.
Tableau 1.
Classification des maladies parodontales : Armitage
[10]
.
Maladies gingivales
Induites par la plaque dentaire Non induites par la plaque dentaire
Gingivites associées avec la plaque
dentaire uniquement
Maladies gingivales d’origine
bactérienne spécifique
Maladies gingivales associées
à des facteurs systémiques
Maladies gingivales d’origine
virale
Maladies gingivales liées
à des médicaments
Maladies gingivales d’origine
fongique
Gingivites et malnutrition Lésions gingivales d’origine
génétique
Gingivites au cours de maladies
systémiques
Lésions traumatiques (factices,
iatrogéniques, accidentelles)
Réactions auto-immunes
Non spécifiques
Parodontites chroniques Parodontites agressives
Localisées
Généralisées
Parodontites en tant que manifestations de maladies systémiques
Associées à une hémopathie Associées à des anomalies génétiques
Neutropénie acquise Neutropénie cyclique familiale
Leucémie Syndrome de Down, trisomie 21
Autres Syndrome de déficience d’adhésion
leucocytaire
Syndrome de Papillon-Lefèvre
Syndrome de Chediack-Higashi
Histiocytose, glycogénose,
hypophosphatasie
Agranulocytose génétique infantile
Syndrome de Cohen
Syndrome d’Ehlers-Danlos (type IV
et VII)
Maladies parodontales ulcéronécrotiques
Gingivites ulcéronécrotiques (GUN)
Parodontites ulcéronécrotiques (PUN)
Abcès parodontaux
Abcès gingival
Abcès parodontal
Abcès péricoronaire
Parodontites associées à des lésions endodontiques
Déformations et affections acquises ou du développement
23-490-A-07
¶
Orthodontie et parodontie
4Odontologie/Orthopédie dentofaciale

Les os cortical et spongieux présentent une différence fonc-
tionnelle et structurelle.
La différence structurelle repose sur la différence de densité
osseuse : 80 à 90 % de l’os cortical est occupé par du tissu
osseux contre 20 à 25 % au niveau du tissu spongieux.
L’organisation fonctionnelle regroupe :
• les enveloppes osseuses ;
• les cellules osseuses (ostéoclastes, ostéoblastes et ostéocytes).
Déplacement dentaire physiologique
Le remodelage osseux est le mécanisme par lequel le tissu
osseux est constamment renouvelé. Au niveau de l’os alvéolaire,
ce remaniement est responsable de l’ancrage ligamentaire et de
son maintien au cours de la migration physiologique ou
provoquée des dents
[21]
. Chez l’homme, la migration physiolo-
gique est mésiale. L’ensemble des événements cellulaires du
remaniement osseux se déroule au niveau de l’interface entre les
tissus calcifiés et les tissus mous.
Face en résorption
Baron
[22]
, en 1973, a modifié le concept de Frost
[23]
concer-
nant le cycle activation-résorption-formation (ARF) en ajoutant
une phase d’inversion pour former le cycle ARIF. Ce cycle, qui
consiste en une séquence d’événements immuables, traduit
l’activité de l’unité multicellulaire ou bone multicellular unit
(BMU). Le produit final de l’activité de remodelage forme une
unité structurale osseuse ou bone squeletal unit (BSU). Les
différents foyers de remaniement sont asynchrones ou incohé-
rents dans le temps.
Baron définit la notion de « balance » comme l’équilibre
quantitatif entre les phénomènes de résorption et de formation
au niveau de chaque BMU et la notion de « couplage » comme
le rapport qualitatif entre ces deux activités cellulaires
[21]
.
Face en apposition
Elle est le siège d’une minéralisation progressive du desmo-
donte qui se transforme en os fasciculé. Cet os est ensuite
remanié par résorption et remplacé par de l’os lamellaire. Une
ligne d’inversion sépare ces deux types d’os.
Déplacement dentaire provoqué
Le déplacement dentaire provoqué est une réaction biologi-
que à l’application d’une force par le biais de systèmes mécani-
ques sur la dent ou un groupe de dents.
Baron
[24]
insiste sur la propriété essentielle du parodonte
(ligament et lame cribriforme) de conserver une largeur cons-
tante. Selon lui, toutes les réactions visent à recréer un état
d’équilibre tissulaire momentanément perturbé.
Effets mécaniques immédiats
Ces effets immédiats correspondent aux capacités hydro-
pneumatiques du desmodonte et aux déformations élastiques de
l’os alvéolaire et de la dent. Ainsi, dès l’application de la force,
un déplacement immédiat peut être observé. Il y a alors
compression du desmodonte sur une face, dite face en pression.
Sur l’autre face, dite en tension, le desmodonte est étiré. Ces
deux phénomènes se produisent de façon concomitante. Si la
force s’arrête, il s’ensuit un retour à la normale plus ou moins
rapide.
Effets biologiques à court terme
Face en pression
Le mouvement dentaire présente deux phases.
Première phase : phase de sidération. Du fait de l’écrase-
ment vasculaire, une zone tissulaire d’extension variable va être
partiellement ou totalement privée de l’apport métabolique
vasculaire. Les faisceaux de collagène sont comprimés. La
substance fondamentale et les cellules situées entre ces faisceaux
sont chassées. Cette zone constituée de fibres tassées a un aspect
vitreux en microscopie optique, d’ou le nom de zone hyaline
décrite par Reitan
[25]
en 1951.
Après le déplacement immédiat lié à la compression desmo-
dontale, le mouvement va s’arrêter et ne pourra reprendre
qu’après l’élimination de cette zone hyaline et une colonisation
par de nouvelles cellules.
La hyalinisation augmente avec l’âge du patient (puisque le
renouvellement cellulaire est plus long chez les adultes) et avec
l’intensification de la densité osseuse. L’étendue de la zone
hyaline est fonction de l’intensité de la force et du type de
mouvement développé.
Seconde phase : phase de remodelage osseux. La destruc-
tion de la zone hyaline est réalisée par des cellules provenant
des parties latérales du desmodonte qui n’ont pas été altérées :
d’abord par des fibroblastes, puis par des macrophages. La
résorption peut être directe ou indirecte. Dans ce dernier cas, les
ostéoclastes envahissent les espaces médullaires voisins de la
zone hyaline, puis résorbent le mur alvéolaire jusqu’à atteindre
cette zone, recréant ainsi l’espace desmodontal.
Après le temps de latence pour que la zone hyaline soit
résorbée, le déplacement dentaire est possible.
Fontenelle
[26]
souligne qu’il existe deux modalités de dépla-
cement orthodontique sur parodonte sain :
• à travers l’os avec destruction d’une lame osseuse à chaque
réactivation (résorption indirecte) ;
• avec l’os par modelage-remodelage sans aucune perte de tissu
tant que la force est légère et constante (résorption directe).
Face en tension
On observe un élargissement desmodontal quantitativement
égal au rétrécissement du côté opposé.
Si la force est faible, on observe une apposition ostéoblastique
immédiate.
Si la force est importante, une hyperréaction ostéoclasique se
produit dans un premier temps suivie d’une apposition
ostéoblastique.
Les ostéoblastes synthétisent un tissu ostéoïde qui se minéra-
lise et permet l’apposition osseuse. Les faisceaux de fibres
desmodontales seront inclus dans l’os nouvellement formé.
Effets biologiques à long terme
Après cette période initiale apparaît une phase d’adaptation
cellulaire pendant laquelle le rythme du remaniement osseux
est augmenté. Cette accélération est liée à la présence de
nombreuses cellules très actives. Frost
[23]
appelle ce phénomène
le regional acceleratory phenomenon (RAP).
Notion de force optimale
Pour maintenir le déplacement dentaire, il faut maintenir
l’ostéoclasie, c’est-à-dire un niveau suffisant de force pour se
maintenir au-dessus du seuil cellulaire et utiliser pleinement la
réserve de cellules spécialisées déjà produites. Les forces
intermittentes restent efficaces si les périodes d’interruption
sont inférieures au temps de latence de dédifférenciation
cellulaire.
L’espace desmodontal, recréé à la fin des réactions initiales,
est plus large que dans la situation physiologique. La force peut
alors être augmentée sans pour autant atteindre le seuil de
compression tissulaire suffisant pour entraîner une nouvelle
hyalinisation. Pour Reitan
[25]
, la seule limite serait de ne pas
franchir le seuil de résorption radiculaire.
Particularités histophysiologiques
du parodonte adulte
Le déplacement est lent : les corticales sont denses, l’apport
cellulaire est moindre, la vitesse d’apposition et de résorption
réduite. Le temps de latence (temps de réponse des tissus aux
forces exercées) est allongé et peut durer plusieurs semaines.
Les résorptions indirectes sont très importantes, ce qui
entraîne une mobilité importante.
La hyalinisation est longue : le turn-over cellulaire et fibrillaire
est lent, il en résulte un retard du déplacement et des risques
importants de destruction osseuse. Il faut adopter un système
mécanique évitant les hyalinisations répétées.
Orthodontie et parodontie
¶
23-490-A-07
5Odontologie/Orthopédie dentofaciale
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%