Névralgie pudendale : de la clinique à la thérapeutique

La névralgie pudendale
De la clinique à la thérapeutique
C. DESTEE-HANCART 1 et 2, E.PONCELET 2, J.P. LUCOT 3, P.
CHASTANET 1, A. COTTEN 1, X. DEMONDION 1
1. Service d’imagerie ostéo-articulaire, 2. Service d’imagerie de la femme et de l’enfant, 3.
Service de gynécologie-obstétrique, CHRU de Lille

Introduction
• La névralgie pudendale correspond à une
souffrance du nerf pudendal anciennement nerf
honteux interne [1].
• Malgré sa fréquence, estimée à 1 voire 2 % de
la population, cette pathologie reste méconnue
des professionnels de santé. Cela conduit le
plus souvent les patients a une errance
diagnostique, avec les conséquences physiques
et morales que cela implique.
• Le but de ce travail est de « vulgariser » les
connaissances sur cette pathologie.

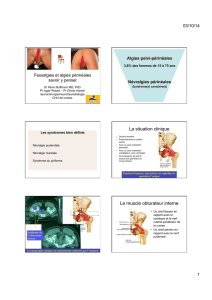
Plan
1. Rappels anatomiques.
1. Le nerf pudendal
2. Le processus falciforme
3. Les zones de conflit
4. Le nerf pudendal en IRM
5. Le nerf pudendal en scanner
2. La névralgie pudendale
1. Rappels cliniques et critères diagnostiques
2. Apport des examens complémentaires
3. Diagnostics différentiels
3. Le point sur les infiltrations
1. Généralités
2. Infiltration au niveau du ligament sacro-épineux
3. Infiltration du canal d’Alcock
4. Complications des infiltrations
4. Traitements

Rappels anatomiques [2 - 4]
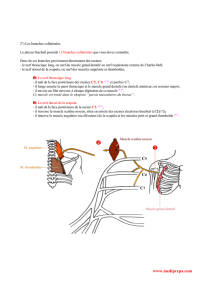
Le nerf pudendal
• Le nerf pudendal est un nerf
mixte qui prend naissance
dans le pelvis, traverse la
région glutéale et se termine
au niveau du périnée.
•A l’étage pelvien: Le nerf
pudendal (5) nait de la réunion
des 2ème, 3ème et 4ème racines
sacrées. Il se dirige
latéralement et sort du pelvis
par la grande échancrure
sciatique, en passant sous le
muscle piriforme (1). Il est
alors accompagné des
vaisseaux iliaques internes. Ils
pénétrent ensemble dans la
région glutéale.

Rappels anatomiques
Le nerf pudendal
•Dans la région glutéale: le
nerf pudendal (5) passe dans
une pince ligamentaire entre le
ligament sacro-épineux (3) en
dedans et en avant, et le
ligament sacro-tubéral (4) en
bas et en arrière. Il contourne
ainsi l’épine ischiatique pour
ensuite pénétrer dans la région
périnéale, sous le muscle
élévateur de l’anus. Dans son
trajet glutéal, le nerf pudendal
est en rapport avec le nerf
cutané postérieur de la cuisse,
et le nerf sciatique qui lui sont
latéraux.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
1
/
60
100%