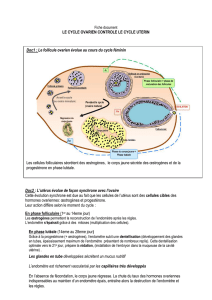
Petit vocabulaire épidémiologique V

VOCABULAIRE
37
La Lettre du Sénologue - n° 2 - octobre 1998
RISQUE
Le langage commun définit le risque comme un danger éven-
tuel plus ou moins prévisible (Le Petit Robert, 1990).
Les épidémiologistes définissent le risque comme la probabi-
lité qu’un sujet développe une maladie donnée (ou meurent
de cette maladie) pendant une période déterminée. Ce risque
varie en fonction de la période de l’étude, du sexe, de l’âge, de
la situation géographique et de nombreux autres facteurs.
En raison de ces variations, la mesure du risque n’a de sens
que si la population étudiée a été définie avec précision.
❒Ainsi, en France, chez les femmes de moins de 75 ans, le
risque annuel de décès par maladie cardiovasculaire est très
inférieur au risque annuel de décès par tumeur (figure 1).
Après 75 ans, le risque de décès par maladie cardiovasculaire
augmente beaucoup plus vite que le risque de décès par
tumeur, et ce d’autant plus que l’âge augmente. Ces données
sont spécifiques à la population féminine française en 1994.
Elles peuvent être très différentes dans d’autres pays ou à
d’autres périodes.
TAUX
Un taux est une mesure de fréquence par unité de temps.
On utilise indifféremment les expressions “taux annuel de
décès pour 100 000” et “nombre de décès pour 100 000 per-
sonnes et par an”, remplaçant ainsi le mot taux par le mot
nombre.
❒Dans l’exemple de la figure 1, les risques annuels présentés
sont des taux de décès pour 100 000 femmes.
INCIDENCE
Le mot incidence a un sens tout à fait différent dans le langage
commun et chez les épidémiologistes. L’incidence d’un événe-
ment désigne, dans le langage commun, les conséquences de
cet événement. On dira ainsi que la chute de la bourse à Tokyo
a eu une incidence sur le cours du dollar.
Pour les épidémiologistes, l’incidence d’une maladie est un
indicateur de fréquence de la maladie en termes de nou-
veaux cas (figure 2, p. 38).
❐Dans leur ensemble, les enquêtes épidémiologiques étudiant
la relation entre le traitement hormonal et le risque de fracture
montrent “une diminution d’environ 50 % de l’incidence de
toutes les fractures ostéoporotiques chez les femmes traitées
par rapport aux femmes non traitées” (Ribot, 1992).
Un taux annuel d’incidence est un nombre de nouveaux cas
diagnostiqués dans une population définie, suivie un an. On
utilise souvent le terme risque pour désigner un taux d’inci-
dence dans une population donnée.
❐Le taux d’incidence du cancer du sein dans la population
féminine en France est égal à 110 pour 100 000 en 1995
(Ménégoz, 1997).
Petit vocabulaire épidémiologique
Le dossier thématique de ce deuxième numéro reprend largement les résultats d’études épidémiologiques et de méta-analyses.
Nous avons demandé à Catherine Hill et à Maryse Lapeyre-Mestre de définir les termes le plus fréquemment utilisés
dans les publications et de les mettre à notre portée grâce à des exemples pratiques.
Risque, taux, incidence, prévalence, risque relatif, risque absolu, excès de risque
●
C. Hill*
*Institut Gustave-Roussy, 94805 Villejuif.
Mortalité pour 100 000 femmes
Âge
maladie cardiovasculaire
tumeur
30
0
500
1 000
1 500
2 000
40 50 60 70 80 90
Figure 1. Mortalité en 1994, population féminine.
261133F/n°2 20/04/04 17:16 Page 37

VOCABULAIRE
38
La Lettre du Sénologue - n° 2 - octobre 1998
PRÉVALENCE
La prévalence d’une maladie est la proportion de sujets
atteints par la maladie à une date donnée, dans une popu-
lation donnée. La prévalence s’oppose à l’incidence, parce
qu’il s’agit d’une mesure de fréquence qui comptabilise à la
fois les anciens et les nouveaux cas (figure 2).
❐La prévalence du cancer du sein dans la population française
au 1er janvier 1998 comptabilise le nombre de nouveaux cas
diagnostiqués auparavant et les patients encore en vie à cette
date.
RISQUE RELATIF
Un risque relatif est le rapport du risque d’un événement
donné (décès, guérison, maladie...) pour deux populations, en
général une population exposée et une population non exposée,
appelée population de référence. Il mesure le risque lié à une
exposition. Plus le risque relatif lié à une exposition est
élevé, plus le risque chez les sujets exposés est différent de
celui des sujets non exposés.
❐La figure 3 présente les risques relatifs chez les femmes
ayant eu un traitement substitutif estrogénique pendant au
moins 25 ans, par rapport aux non-utilisatrices, pour diffé-
rentes maladies (Gorsky, 1994).
En ce qui concerne le cancer de l’endomètre, le risque relatif
de 3,06 montre que l’on a observé, au cours des 25 ans de
suivi, trois fois plus de cas de cancers de l’endomètre chez les
utilisatrices que chez les non-utilisatrices.
À l’inverse, le risque relatif de 0,33 observé pour les fractures
de la hanche signifie qu’il y a eu 3,03 fois moins de fractures
chez les utilisatrices (ou trois fois plus de fractures chez les
non-utilisatrices par rapport aux utilisatrices).
Enfin, on comprend qu’un risque relatif égal à 1 ou proche de
la valeur 1, comme la valeur 1,22 observée pour le cancer du
sein, indique qu’il y a peu de différence dans la survenue de
cette maladie entre les femmes ayant eu un traitement substitu-
tif et les autres.
RISQUE ABSOLU
Le risque absolu dans une population est la probabilité de mala-
die ou de décès dans cette population. On dira, par exemple,
que le risque annuel de maladies cardiovasculaires chez une
femme de 65 ans est égal à 1 %. Le rapport des risques absolus
dans une population exposée et dans une population non expo-
sée comparable est égal au risque relatif. Une exposition qui
multiplie par deux le risque d’une maladie fréquente comme les
maladies cardiovasculaires (incidence de 1 % par an) conduira
à un risque de 2 % par an dans la population exposée. Une
exposition qui multiplie par deux le risque d’une maladie très
rare (incidence de 1 pour 1 000 000 par an) conduira à un
risque de 2 pour 1 000 000 par an dans la population exposée.
Pour mettre en balance les avantages et les inconvénients d’un
traitement qui, par exemple, divise par deux le risque d’une
maladie et multiplie par deux le risque d’une autre maladie, ce
sont les risques absolus qu’il faut étudier.
❐Ainsi, la figure 4 montre le nombre d’événements dans deux
populations de 10 000 femmes de 50 ans suivies pendant
25 ans, selon qu’elles ont ou non été exposées à une hormono-
thérapie substitutive estrogénique. Le risque absolu de cancer
de l’endomètre après traitement est égal à 306 cas pour
10 000 femmes suivies 25 ans, alors que le risque sans traite-
ment n’est que de 100 pour 10 000 femmes. À l’inverse, l’utili-
sation d’un traitement hormonal substitutif permet de diminuer
le risque de maladies cardiovasculaires, qui s’élève à 1 831
pour 10 000 dans une population féminine non traitée et à 942
pour 10 000 femmes traitées.
(Ces données correspondent à la situation américaine où les
risques chez les femmes non exposées sont différents des
risques observés en France, et où l’on a longtemps utilisé les
estrogènes seuls comme traitement substitutif.)
Cancer
du sein Cancer de
l'endomètre Fracture de
hanche
Maladie
cardiovasculaire
1
0,0
1,0
2,0
3,0
4,0
0,51
11,22 1
3,06
1
0,33
Non-
utilisatrice
Utilisatrice
pendant
25 ans
Figure 3. Risques relatifs après utilisation prolongée d’estrogènes.
1/1/97 1/1/98
cas n° 2
cas n° 4
cas n° 3
cas n° 1
Période d'observation
Figure 2.
Incidence en 1997 : cas n° 3 et cas n° 4/population moyenne.
Prévalence au 1er janvier 1998 : cas n° 2 et cas n°3/population au
1er janvier 1998.
261133F/n°2 20/04/04 17:16 Page 38

39
La Lettre du Sénologue - n° 2 - octobre 1998
RAPPORT DE COTES OU ODDS-RATIO
Au Pari Mutuel Urbain (PMU), la cote d’un cheval correspond
au rapport entre ses chances de gagner et ses chances de ne pas
gagner la course.
En épidémiologie, la cote d’exposition correspond au rapport
entre le nombre de cas exposés et le nombre de cas non expo-
sés d’une même population.
Le rapport de cotes (plus souvent appelé odds-ratio selon le
terme anglo-saxon) correspond à une mesure du risque très
souvent utilisée, proche du risque relatif.
On utilise le rapport de cotes pour quantifier la relation entre
un événement et une exposition, en rapportant la cote d’expo-
sition chez les malades à la cote d’exposition chez les non-
malades.
❐À partir des données précédentes (figure 3), on peut calcu-
ler le rapport de cotes du cancer de l’endomètre : la valeur
obtenue, 2,85, est proche de celle mesurée par le risque relatif
et peut être interprétée de la même façon.
ÉTUDES ÉPIDÉMIOLOGIQUES
Il en existe deux catégories : d’une part, la description d’un
état dans une population et, d’autre part, la recherche des
causes (ou des facteurs favorisants). La présence d’un groupe
de comparaison différencie les études à visée étiologique de
celles à vocation descriptive.
Études descriptives
On y retrouve les séries de cas, permettant de rendre compte de
phénomènes nouveaux ou méconnus, les études transversales,
permettant d’estimer à un instant précis ou au cours d’une
période donnée la prévalence d’une maladie (photographie), et
les études longitudinales ou études de cohorte, qui permettent
une approche dynamique du phénomène, en estimant l’incidence
(étude de l’évolution sur une période donnée).
Rapport de cotes ou odds-ratio, études épidémiologiques, méta-analyse
●
M. Lapeyre-Mestre*
*Pharmacologie clinique, Faculté de médecine, 31073 Toulouse.
EXCÈS DE RISQUE
L’excès de risque est la différence entre le risque absolu dans la
population exposée et le risque absolu dans une population non
exposée comparable.
❐D’après la figure 4, on voit que le traitement substitutif per-
met d’éviter 889 cas de maladie cardiovasculaire (1831-942)
et 312 fractures de hanche (464-152) pour 10 000 femmes
traitées et suivies pendant 25 ans.
À l’inverse, ce traitement entraîne un risque en excès de
136 cas de cancers du sein et 206 cas de cancers de l’endo-
mètre pour 10 000 femmes traitées.
POUR EN SAVOIR PLUS...
■
Ribot C., Trémolières F., Pouilles J.M. Traitement hormonal et prévention de
l’ostéoporose post-ménopausique. In : Caulin C., Chastang C., Kuntz D. (Eds).
Évaluation des traitements de la ménopause. Paris, Springer-Verlag, 1992 : 61-71.
■
Ménégoz F., Black R.J., Arveux P. et coll. Cancer incidence and mortality in
France 1975-1995. Eur J Cancer Prev 1997 ; 6 : 442-6.
■
Gorsky R.D., Koplan J.P., Peterson H.B., Thacker S.B. Relative risks and
benefits of long-term estrogen replacement therapy : a decision analysis. Obstet
Gynecol 1994 ; 83 : 161-6.
Non-utilisatrice Utilisatrice
pendant 25 ans
3 000
942
1 831
152
306
758
464
100
622
2 500
2 000
1 500
1 000
500
0
Maladie cardiovasculaire
Cancer du sein
Cancer de l'endomètre
Fracture de hanche
Figure 4. Risques absolus dans une population de 10 000 femmes utilisant
ou non un traitement estrogénique.
261133F/n°2 20/04/04 17:16 Page 39

VOCABULAIRE
40
La Lettre du Sénologue - n° 2 - octobre 1998
Ces études sont descriptives car elles ne comprennent pas de
groupe de comparaison, mais elles permettent de formuler des
hypothèses et ouvrent la voie à des recherches étiologiques.
❐L’effet tératogène du thalidomide, utilisé comme médica-
ment anxiolytique et sédatif en début de grossesse, a été mis en
évidence au début des années 60, à partir de la publication
d’une série de cas de phocomélies (Lenz, 1962). L’allure “épi-
démique” de ces anomalies congénitales auparavant raris-
simes et le fait d’avoir retrouvé comme point commun chez les
mères de ces enfants la prise de thalidomide en début de gros-
sesse ont permis de déterminer le risque majeur lié à ce médi-
cament.
Études étiologiques
L’étude cas-témoin implique d’emblée la comparaison de
deux groupes de sujets : un des groupes est composé de per-
sonnes atteintes de la maladie dont on recherche les causes
potentielles, ce sont les cas ; l’autre groupe n’ayant pas la
maladie représente le groupe témoin. La présence ou l’absence
de la maladie constitue donc le point de départ ; on recherche
ensuite une ou plusieurs expositions antérieures susceptibles
d’être liées ou non à cette présence. On peut ainsi calculer un
rapport de cotes qui permet d’estimer l’importance de la rela-
tion entre la maladie qui s’est déclarée et une exposition anté-
rieure.
Malheureusement, ce type d’étude a pour inconvénient majeur
d’être rétrospectif, et d’exposer à toutes sortes de biais dont
certains paraissent parfaitement évidents et incontournables :
biais de mémorisation (les sujets malades se souviendront
peut-être plus facilement d’une exposition antérieure à un
médicament, surtout s’ils lui accordent une part de responsabi-
lité dans leur maladie actuelle), biais de sélection (ce biais est
observé lorsque les témoins sont choisis dans une population
hospitalisée ou bien lorsque les sujets sont recrutés par volon-
tariat, les cas pouvant présenter alors des expositions plus fré-
quentes)…
❐Le risque thromboembolique lié à l’utilisation de pilules
contraceptives a été récemment étudié dans plusieurs études
cas-témoins. Ces études ont conduit à limiter, dans certains
pays, la prescription d’estroprogestatifs de 3egénération, en
raison d’un risque plus élevé (risque de 1,5) d’accidents
thromboemboliques chez les femmes utilisant des pilules
contenant du gestodène ou du désogestrel par rapport à celles
utilisant des pilules contenant du lévonorgestrel (Spitzer,
1996). L’existence probable d’un biais d’indication dans ces
études rétrospectives (prescription des pilules de 3egénération
aux femmes les plus à risque, par exemple les obèses ou les
tabagiques...) a permis de rappeler la nécessité de respecter
les précautions d’emploi et les contre-indications relatives à
l’utilisation chez certaines femmes d’une contraception orale.
Dans les études de cohortes, on étudie un ou plusieurs fac-
teurs susceptibles de provoquer dans le temps l’apparition
d’une maladie dans plusieurs groupes de sujets (cohortes), en
général une cohorte exposée à un facteur et une cohorte non
exposée (utilisatrices/non utilisatrices d’hormonothérapie sub-
stitutive). Cette approche permet d’estimer l’incidence de la
maladie dans les deux groupes et d’évaluer le risque lié à
l’exposition (utilisation d’un traitement substitutif) et le risque
d’apparition d’une ou plusieurs maladies.
❒L’étude de cohorte du Health Insurance Program de New
York a ainsi été l’une des premières à démontrer le bénéfice en
termes de survie d’un dépistage mammographique de masse, en
comparant les résultats à long terme de deux cohortes de
femmes, l’une soumise à un dépistage systématique, l’autre non
(Shapiro, 1982).
Dans de nombreux cas, on se contente d’observer les phéno-
mènes tels qu’ils se produisent naturellement. Cependant, on
peut mener ce type d’étude de façon quasi expérimentale ; cela
correspond au domaine des essais cliniques comparatifs
d’efficacité. Dans cette situation, l’exposition (traitement
médicamenteux ou autre) est déterminée par un tirage au sort
(randomisation), au sein d’un groupe de patients atteints d’une
même pathologie bien déterminée : une partie recevra le traite-
ment, l’autre non.
❒Ce type d’étude a permis de démontrer l’efficacité d’un trai-
tement chimiothérapique adjuvant dans la survie des patientes
atteintes de cancer du sein (Bonnadonna, 1977).
On pourra également calculer un risque relatif (de guérison, de
décès, de survenue de complications) identique à celui décrit
plus haut. Toutefois, en raison de la méthodologie rigoureuse
utilisée, le niveau de confiance que l’on attribuera à ce risque
sera bien supérieur à celui que l’on pourrait attribuer à un
odds-ratio ou même à un risque calculé à partir de cohortes
d’observation.
MÉTA-ANALYSES
La méta-analyse est une méthode statistique visant à com-
biner les résultats de plusieurs études menées sur le même
thème : cette technique peut aussi bien s’appliquer à la synthèse
de plusieurs études épidémiologiques (cohortes ou cas-
témoins) ou d’essais cliniques. Le point de départ de cette
méthode correspond à une revue classique de la littérature,
mais qui s’attache plus spécifiquement à être exhaustive en tra-
quant même les résultats non publiés (souvent négatifs ou
défavorables !), et à déterminer strictement les critères pour
retenir ou non les études. On peut obtenir une estimation du
risque (risque relatif ou odds-ratio) prenant en compte le résul-
tat de toutes les études, mais dont la précision est plus impor-
tante, puisque l’on aura une population de sujets beaucoup
plus importante. Il convient néanmoins de rester prudent et cri-
tique vis-à-vis des méta-analyses, car la mise en commun de
résultats de plusieurs études médiocres, même si la synthèse
porte sur des milliers de sujets, ne pourra donner qu’un résultat
médiocre.
❐Très récemment, la méta-analyse de Peto a envisagé les
effets d’un traitement par tamoxifène en réunissant les don-
261133F/n°2 20/04/04 17:16 Page 40

41
La Lettre du Sénologue - n° 2 - octobre 1998
nées de 55 essais cliniques, soit plus de 37 000 femmes, avec
un suivi de plus de 5 ans (EBCTCG, 1998). La mise en com-
mun de ces données a permis de montrer une réduction du
risque de cancer du sein controlatéral de 13 %, 26 % et 47 %
respectivement pour les essais avec un traitement par tamoxi-
fène d’un an, de deux ans et de cinq ans.
POUR EN SAVOIR PLUS...
■
Beaucage C., Bonnier-Viger Y. Épidémiologie appliquée : une initiation à la
lecture critique de la littérature en sciences de la santé. Gaetan Morin Ed,
Montréal, 1996.
■
Lenz W. Thalidomide and congenital abnormalities. Lancet 1962 ; i : 45.
■
Spitzer W.O., Lewis M., Heinemann L., Thorogood M., Mac Rae K.D., on
behalf of the Transnational Research Group on Oral Contraceptives and the
Health of Young Women. Third generation oral contraceptives and risk of
venous thromboembolic disorders : an international case-control study. Br Med J
1996 ; 312 : 83-8.
■
Shapiro S., Venet W., Stax P., Roeser R. Ten to fourteen year effect of
screening on breast cancer mortality. J Nat Cancer Inst 1982 ; 69 : 349-55.
■
Bonadonna G., Rossi A., Valagussa P. et coll. The CMF program for
operable breast cancer with positive axillary nodes. Cancer 1977 ; 39 : 2904-
15.
■
Early Breast Cancer Trialists’ Collaborative Group. Tamoxifen for early
breast cancer : an overview of the randomised trials. Lancet 1998 ; 351 : 1451-
67.
Annonceurs
NOVARTIS PHARMA SA (Femara), p. 2 ;
THERAMEX (Lutenyl), p. 4 ;
PARTAGE ET ACTION, p. 19 ;
ZENECA PHARMA (Arimidex), p. 31 ;
BIOPSYS (Mammotome), p. 44 ;
AMGEN SA (Neupogen), p. 55 ;
BRISTOL-MYERS-SQUIBB (Taxol), p. 56.
261133F/n°2 20/04/04 17:16 Page 41
1
/
5
100%