– UE II C : Pharmacologie– 2014-2015

2014-2015 Iartrogénèse médicamenteuse
– UE II C : Pharmacologie–
Iatrogénèse médicamenteuse
Semaine : n° (du 07/11/16 au
11/11/16)
Date : 07/11/2016
Heure : de 11h15 à
12h15 Professeur : Pr. CAZIN
Binôme : n°48 Correcteur : 47
PLAN DU COURS
A)Etape de survenue...............................................................................................................................1
B)Cause :.................................................................................................................................................1
1)Méthodes de mesure :.......................................................................................................................2
2)Méthodes complémentaire :.............................................................................................................2
3)Indicateurs :......................................................................................................................................2
4)Les remèdes à l’erreur :....................................................................................................................2
5)Les principes de la sécurité de Kohn :.............................................................................................2
I)Prévention.................................................................................................................................................3
A)Industrie pharmaceutique..................................................................................................................3
B)Professionnels de santé :....................................................................................................................3
1)Médecin traitant :.............................................................................................................................3
2)Pharmacien :.....................................................................................................................................3
1/5

2014-2015 Iartrogénèse médicamenteuse
A) Étape de survenue
B) Cause :
•Problème de communication
•Confusion de dénominations
•Problème d’étiquetage et/ou d’information
•Administration
•Facteur humain
•Problème de conditionnement ou de conception
Type de cause latente et EIG :
•Facteurs liés aux taches à accomplir
•Facteurs individuels : ex quand on est dans l’incapacité de parler a la personne, …
•Facteurs concernant l'environnement : ex des locaux inadaptés
•Facteurs liées a l’équipe : ex défaut de communication interne, collaboration insuffisante …
•Facteurs concernant l'organisation
•Facteurs liés au contexte institutionnel
1) Méthodes de mesure :
Pour surveiller les erreurs médicamenteuses, on essaie également de les dénombrer, les mesurer, les quantifier
grâce a différentes méthodes. Ces méthodes sont de différents niveaux (Analyse des dossiers médicaux, rapport
d'incidence...). Les plus utilisées sont les notifications spontanées anonymes et les rapports d'incident.
C'est important de notifier toutes les erreurs commises afin de ne plus les reproduire. Si on cache une erreur, on ne
pourra pas l'analyser et prendre les dispositions nécessaires. Une personne qui notifiera une erreur n'aura donc pas
de problèmes car c'est une démarche servant a faire avancer
les choses.
Une autre méthode de mesure est utilisée, c'est la méthode AMDEC (Analyse des Modes de Défaillance de leurs
Effets et de leur Criticité). Cette méthode a d'abord été développée dans les compagnies aériennes mais on s'en sert
désormais aussi dans les industries du médicament. L’idée est de pouvoir décomposer les processus pour ainsi voir
les étapes qui sont les plus a risque et essayer de comprendre ce que ça peut induire comme problèmes, c'est ce que
l'on appelle la criticité.
2) Méthodes complémentaires :
Il y a des méthodes complémentaires comme le dosage de médicaments, le contrôle des effets
pharmacologiques attendus, le double contrôle de la dispensation ou encore l'analyse des omissions par les
retours non administrés.
3) Indicateurs :
Pour mesurer les erreurs médicamenteuses, on va aussi utiliser des indicateurs : c'est un rapport entre deux
données.
Ex : on va isoler le nombre d'ordonnances présentant un problème et faire un rapport de ce nombre sur le nombre
total d'ordonnances. On regardera ensuite l'évolution de ce rapport, s'il s'améliore ou empire.
Préalablement, on fait un test, regarde les modalités de mesure et comment on va pouvoir interpréter ce rapport.
Il y a des critères, des normes qui définissent un bon indicateur.
2/5

2014-2015 Iartrogénèse médicamenteuse
4) Les remèdes à l’erreur :
Il y a 3 « remèdes importants » pour limiter les erreurs :
•Il faut « éviter l'évitable »
•Une « erreur est instructive », elle nous permet de ne pas la refaire
•Donner une « valeur pédagogique à l'erreur »
5) Les principes de la sécurité de Kohn :
Ce que cherche Kohn avec ces principes c'est de rendre encore plus sûre l'utilisation du médicament.
Il a donc établi plusieurs règles :
•Faire de la sécurité une priorité et s'en donner les moyens
•Admettre et respecter les limites de capacités humaines dans l'organisation des processus de
soins :admettre que l'erreur est humaine.
•Promouvoir un réel travail d'équipe permettant aux contrôles mutuels de s'exercer constamment. Si on se
contrôle mutuellement, on va pouvoir détecter plus d'erreurs et faire avancer les choses.
•Anticiper l'imprévu en admettant que toute technique génère de nouvelles erreurs, même si son but
initial est de prévenir les erreurs. Ex : invention des codes barres sur les médicaments pour éviter les
erreurs de prix mais maintenant, apparition de nouvelles erreurs au niveau des codes barres : codes barres
différents sur le flacon et le carton.
•Créer un climat d’apprentissage permanent à partir des erreurs observées.
Il faut communiquer ses erreurs, avoir le courage de les dire pour éviter qu'elles ne se reproduisent et qu'elles
deviennent fréquentes. Quand on notifie
I) Prévention
A) Industrie pharmaceutique
L'industrie pharmaceutique peut aussi intervenir au niveau de nombreux facteurs pour supprimer ou réduire les
erreurs médicamenteuses.
Elle peut notamment faire attention :
•À la dénomination des médicaments : éviter les dénominations ayant une consonance ressemblant à un
médicament déjà existant
•À la présentation unitaire et au conditionnement (quand on découpe la plaquette du médicament, garder
le numéro de lot, la date, la dénomination)
•Au dispositif de sécurité : il faut éviter qu'un enfant puisse l'ouvrir
•À l'étiquetage et à la notice
•À la qualité de la visite médicale : formation des délégués, respect des bonnes pratiques et de la charte de
la visite médicale, …
Tous ces éléments sont gérés par l'industrie lors de la fabrication du médicament et il faut y faire attention car ils
peuvent être la source d'erreurs qui sont évitables.
B) Professionnels de santé :
1) Médecin traitant :
C'est lui qui connaît bien les caractéristiques des médicaments et les prescrit. Il doit :
•Limiter le nombre de médicaments prescrits et donc ne pas prescrire de choses inutiles
•Définir le but thérapeutique de tous les médicaments qu'il prescrit
•Écrire une ordonnance sans ambiguïté
3/5

2014-2015 Iartrogénèse médicamenteuse
•Respecter les indications, contre indications, précautions d'emploi et mesures de surveillance des
différents médicaments. Ex : surveillance des médicaments ayant une marge thérapeutique étroite.
•Notifier les effets indésirables éventuels
Lors de ses prescriptions, il ne doit pas oublier de prendre en compte les terrains physiologiques et
pathologiques et les antécédents du patient. Un oubli de ce côté là peut également être source d'erreurs
médicamenteuses.
Il joue également un rôle de conseil et d'information auprès de son patient, c'est lui qui lui explique son traitement
(même si le pharmacien joue également ce rôle). Il doit donc bien jouer ce rôle pour éviter les erreurs dans la prise
du traitement.
C'est le médecin référent, c'est lui qui connaît le mieux le patient et le suit depuis plusieurs années. Il doit donc
coordonner les différentes prescriptions de tous les professionnels de santé que voit son patient afin d'éviter les
erreurs.
C'est également lui qui fait le lien et gère le réseau ville – hôpital, les informations doivent transiter entre les deux
pour tout connaître sur le patient.
Il faut une coopération entre médecin et pharmacien : quand le pharmacien a un soucis avec une ordonnance ou
n'est pas d'accord, il appelle le médecin traitant pour en discuter avec lui.
Enfin, il doit suivre une formation initiale et également une formation continue tout au long de sa vie pour se
mettre à niveau car les médicaments évoluent.
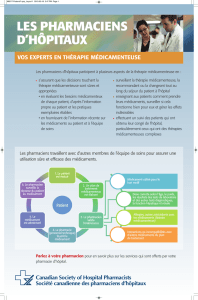
2) Pharmacien :
Il agit à différents niveaux, c'est un membre de l'équipe de santé.
1. O
1. OPTIMISATION
PTIMISATION
THÉRAPEUTIQUE
THÉRAPEUTIQUE
:
:
Il participe à l'optimisation thérapeutique :
•En participant à la prévention de la iatrogénèse médicamenteuse : il vérifie et prévient les effets
indésirables et les risques majeurs (contre indications, interactions médicamenteuses).
•En optimisant l'administration
•En optimisant les posologies : il fait un plan de prises
•En donnant des conseils au patient (au comptoir ou dans la zone de confidentialité).
Il a un rôle de dispensation, c'est lui qui décide si l'ordonnance est valable ou non et s'il délivre les médicaments,
il a « le devoir d'analyser, le pouvoir de décider » (Mergerin).
Un pharmacien ne se contente donc pas simplement d’exécuter, il discute les ordonnances et peut décider de ne
pas délivrer (il faut alors prévenir le prescripteur).
Il faut donc bien faire la différence entre la délivrance (juste le fait de donner les médicaments) et la
dispensation qui est un acte pharmaceutique associant délivrance des médicaments et réflexion :
•Analyse de l'ordonnance : réglementaire, pharmacologique, pharmaco-économique
•Préparation éventuelle des doses à administrer
•Informations nécessaires au bon usage du médicament à donner au patient
2. A
2. ANALYSE
NALYSE R
RÉGLEMENTAIRE
ÉGLEMENTAIRE
:
:
Le pharmacien regarde alors l'ordonnance d'un point de vue informations réglementaires. Il regarde notamment si
la prescription a été faite en ville ou à l’hôpital, le mode de prescription (manuelle ou informatisée) et les mentions
sur l'ordonnance qui permettent de savoir :
•Qui est le prescripteur ?
•Qui est le patient ?
•Quels sont les médicaments prescrits ?
4/5

2014-2015 Iartrogénèse médicamenteuse
•Si c'est une prescription initiale ou un renouvellement, …
3. A
3. ANALYSE
NALYSE P
PHQRMQCOLOGIQUE
HQRMQCOLOGIQUE D
DU
U M
MALADE
ALADE
:
:
Au préalable, il faut accéder en temps réel au dossier du patient afin de connaître ses antécédents et de savoir son
âge pour pouvoir y adapter la posologie.
Il faut suivre le patient et régulièrement surveiller ses traitements antérieurs.
Il faut également connaître son état physiopathologique (maladie principale, pathologies associées, insuffisance
hépatique et rénale, …) pour faire une adaptation posologique.
4. A
4. ANALYSE
NALYSE P
PHARMACOLOGIQUE
HARMACOLOGIQUE D
DES
ES M
MÉDICAMENTS
ÉDICAMENTS
:
:
Le pharmacien regarde le fichier patient informatisé pour avoir un historique pharmaceutique de tous les
médicaments pris par ce patient, ses pathologies.
Ensuite, le pharmacien va hiérarchiser ces médicaments.
Puis, il vérifie les médicaments présents sur l'ordonnance afin de voir s'il n'y a pas de contre indications avec le
patient ainsi que les effets indésirables, les précautions d'emploi...
Il regarde également s'il s'agit d'une première prescription, dans ce cas, il discute avec le patient pour vérifier
qu'il a bien compris son traitement.
Ou si c'est un renouvellement, il discute alors de l'efficacité et des effets indésirables éventuellement observés, la
tolérance au traitement : Analyse du rapport bénéfice/risque.
Il va pouvoir éventuellement construire un plan de prises et rédiger une opinion pharmaceutique qui va pouvoir
être tracée dans le dossier pharmaceutique.
5. G
5. GESTION
ESTION
:
:
•Formation initiale et continue du pharmacien
•Maîtrise d’outils
•Évaluation des risques
•Complémentarité pharmacien-medecin
6. I
6. INTERROGATION
NTERROGATION
:
:
•Équilibre thérapeutique ne jeu ?
•Médicament à marge étroite ?
•Grande variation individuelle de l’effet therapeutique ?
•Risque d’interaction pharmacodynamique ou pharmacocinétique ?
•État physiologique et pathologique du patient ?
•Chronologie d’administration ?
7. A
7. ANALYSE
NALYSE
:
:
•Classification ( Contre indication/Déconseille/Précaution à prendre)
•Esprit critique
•Relativiser par rapport à la forme galénique .
5/5
1
/
5
100%