Recommandations de la Haute Autorité de santé 2005 pour la prise

39
Correspondances en Risque CardioVasculaire - Vol. IV - n° 2 - avril-mai-juin 2006
Recommandations
de la Haute Autorité
de santé 2005 pour la prise
en charge de l’hypertension
artérielle : une mouture
fine et (presque) utilisable
Recommendations of the French Health
Authority for the treatment
of hypertension:
precise and (almost) usable
■
■
J. Julien*
D
e nouvelles recommandations pour la prise en charge de l’hypertension artérielle
(HTA) ont été proposées par les services de la Haute Autorité de santé (HAS) en sep-
tembre 2005. Elle sont consultables sur son site : www.anaes.fr ou www.has.fr. Le
contenu de ces recommandations a changé par rapport à la précédente mouture. Elles sont
plus courtes, plus synthétiques (fiche de synthèse téléchargeable) et plus faciles à utiliser.
Elles intègrent des données importantes concernant les principaux essais de l’hypertension
artérielle publiés au cours des cinq dernières années.
Principales nouveautés
●Le diagnostic de l’hypertension artérielle ne repose plus sur les mesures du médecin,
mais sur celles du patient.
L’HTA est définie à la consultation par des valeurs de pression artérielle (PA) supérieures à
140/90 mmHg (à plusieurs reprises sur plusieurs mois, en cas d’HTA légère). Ces mesures ne
suffisent pas pour confirmer le diagnostic d’HTA. Dans cette nouvelle version des recom-
mandations, il est conseillé, pour les niveaux d’HTA légère, de s’aider de l’automesure ten-
sionnelle (AMT) ou de la mesure ambulatoire de pression artérielle (MAPA) pour éviter les
erreurs de diagnostic par excès, et de s’assurer de la permanence de l’HTA.
C’est la grande innovation de ces recommandations que de ne plus faire confiance aux
mesures du médecin pour le diagnostic positif de l’HTA. Utiliser la MAPA ou l’AMT a l’avantage
d’évaluer objectivement le niveau tensionnel et de prendre la meilleure décision pour la mise
en route du traitement. De plus, l’AMT a un rôle éducatif notable qui peut être mis en avant
pour la motivation des hypertendus dans leur surveillance ultérieure. Donner aux médecins
la possibilité de confier aux patients la gestion de leur HTA était audacieux. Ceux qui ne vou-
dront pas se déposséder de l’acte diagnostique préféreront organiser des MAPA à des AMT. Ils
comprendront un jour que mesurer sa PA est aussi facile que mesurer sa température… à
condition toutefois d’utiliser une protocole standardisé (appareil d’automesure validé, trois
mesures consécutives matin et soir, trois jours de suite au minimum).
Un écueil soigneusement évité par les recommandations est l’abord du problème de l’HTA
masquée et le coût de mise en œuvre de la MAPA et de l’AMT. L’HTA masquée est définie par
une HTA détectée en dehors du cabinet médical, la pression artérielle étant normale au cabi-
éditorial
* Service d’hypertension artérielle,
hôpital européen Georges-Pompidou, Paris.
Mots-clés : Pression artérielle -
Hypertension - Recommandations.
Keywords: Blood pressure -
Hypertension - Recommendations.

net. La détection des HTA masquées n’est pas évoquée. Faut-il envisager une mesure systé-
matique annuelle à domicile à partir d’un certain âge ?
Si les appareils de MAPA sont régulièrement achetés par les cardiologues, qui doit investir
dans l’achat d’appareils d’AMT ? Patients ou médecins ? Faut-il en imposer le coût aux
patients (les thermomètres ne sont pas non plus remboursés par l’assurance-maladie) ou aux
médecins ? On proposerait volontiers qu’un patient en ALD 30 (affections de longue durée)
pour diabète, HTA compliquée ou insuffisance rénale puisse se voir rembourser un tel achat.
Investir dans l’automesure tensionnelle, c’est également investir dans le temps passé à former le
patient à la technique, à récupérer les données, les interpréter et faire connaître au patient la déci-
sion éventuelle d’un traitement. Rappelons enfin que l’“acte éducatif” tournant autour de l’AMT
n’existe pas encore dans la classification commune des actes médicaux version 2 (CCAM-V2)…
Un moyen mnémotechnique simple pour se souvenir des seuils : si le seuil de 140/90 mmHg
définit l’HTA de consultation, on peut retenir celui de 135/85 mmHg comme seuil commun
pour définir l’HTA en dehors du cabinet, en automesure et en moyenne diurne de MAPA. On
peut mettre de côté les valeurs de MAPA nocturnes et de MAPA 24 heures (tableau I).
●Le bilan de l’hypertendu
Le bilan proposé reste stable et limité aux éléments de base. N’espérons pas y voir introduire
d’innovations telles que la mesure de l’épaisseur intima-media ou d’autres marqueurs
intermédiaires du risque (microalbuminurie ou dosage ultrasensible de la protéine C réactive
(CRP). Les considérations de coût dépassent toujours celles de l’intérêt scientifique.
L’évaluation du risque cardiovasculaire (RCV) a été simplifiée dans cette nouvelle mouture
des recommandations (tableau II). C’était souhaitable, car la quantification du RCV est tou-
jours délicate, nécessitant d’avoir sous la main sa réglette, son calculateur ou le tableau de
synthèse des recommandations. Ce dernier est simplifié et permet de se souvenir plus facile-
ment des indications du traitement médicamenteux : en cas de risque faible, quand la PA est
supérieure à 140/90 mmHg, dès lors que l’on est un homme de plus de 50 ans ou une femme
de plus de 60 ans (= un facteur de risque ; les autres facteurs de risque classiques s’ajoutent
à l’effet de l’âge), le traitement médicamenteux est indiqué après mise en pratique de mesures
hygiéno-diététiques durant 3 à 6 mois. Dans toutes les autres situations, c’est-à-dire en cas
de risque moyen ou élevé car les facteurs de risque sont plus nombreux, de détection d’un
retentissement sur organes-cibles ou d’une maladie cardiovasculaire ou rénale présente, le
traitement médicamenteux est
indiqué. Finalement, l’évalua-
tion du RCV est résumée à sa
plus simple expression, et c’est
tant mieux.
Le choix du traitement antihy-
pertenseur de première intention
et la stratégie d’adaptation du
traitement médicamenteux res-
tent complexes. Aucune classe
pharmacologique n’est privilégiée
en première intention ; en
revanche, on insiste sur la néces-
sité fréquente d’employer des
polythérapies et sur la façon d’ob-
tenir rapidement (à juste titre ?) le
contrôle tensionnel. On est loin
40
Correspondances en Risque CardioVasculaire - Vol. IV - n° 2 - avril-mai-juin 2006
éditorial
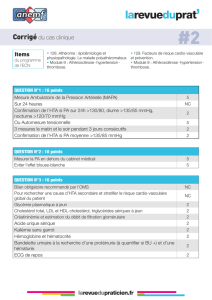
Tableau II. Stratification des niveaux de risque cardiovasculaire.
PA PA PA
140-159/90-99 mmHg 160-179/100-109 mmHg ≥ 180/110 mmHg
0 facteur de risque associé Risque faible Risque moyen
1 à 2 facteurs de risque associés Risque moyen
≥ 3 facteurs de risque et/ou Risque élevé
atteinte des organes-cibles
et/ou diabète Risque élevé Risque élevé
Maladie cardiovasculaire/rénale
Tableau I. Valeurs de référence pour la pression artérielle (mmHg) selon la méthode de mesure (HAS, recommandations 2005).
Consultation Automesure tensionnelle MAPA
Consultation < 140/90 mmHg < 135/85 mmHg
Moyenne 24 heures < 130/80 mmHg
Moyenne jour < 135/85 mmHg
Moyenne nuit < 120/70 mmHg

des recommandations nord-américaines pragmatiques qui prônent l’emploi en première intention
des diurétiques de type thiazidique. Ceux-ci sont proposés en première intention dans des asso-
ciations faiblement dosées, ou en deuxième et troisième intention en cas d’insuffisance du traite-
ment. Les alphabloquants et les antihypertenseurs centraux ne font plus partie des médicaments
indiqués en première intention.
●Le sujet âgé
L’HTA du sujet âgé pose problème : de plus en plus de sujets âgés nous entourent, de plus en
plus souvent hypertendus et candidats aux accidents vasculaires. Leur RCV est, par défini-
tion, élevé ou très élevé. Ils mériteraient donc toute notre attention. Il est fréquent d’avoir à
prendre en charge des hypertendus de plus de 80 ans. C’est pourtant dans cette tranche
d’âge que les bénéfices du traitement antihypertenseur sont le moins bien démontrés.
Dans cette version des recommandations, le pied a été levé sur le traitement de l’HTA des
sujets âgés : il est ainsi conseillé de démarrer le traitement par une monothérapie à faible
dose, de ne pas proposer de restriction sodée, d’organiser une baisse de PA progressive, d’être
prudent sur les bloqueurs du système rénine-angiotensine, de ne pas dépasser une trithéra-
pie au-delà de 80 ans, de se contenter de la baisse tensionnelle obtenue, et, enfin, d’assu-
rer une surveillance clinique et biologique régulière. Là encore, on pourra s’aider de l’auto-
mesure tensionnelle. En première intention sont recommandés les diurétiques thiazidiques
et les dihydropyridines (DHP) de longue durée d’action. Le risque d’interaction avec les anti-
inflammatoires non stéroïdiens (AINS) est soulevé.
Dans cette partie des recommandations, on sent les auteurs guidés par les gériatres, les
néphrologues ou les orthopédistes, sensibilisés par le risque iatrogène des antihypertenseurs.
●Quel antihypertenseur pour quel patient ?
Les résultats des grands essais thérapeutiques récents de l’HTA ont été analysés et intégrés
dans ces recommandations. Il en ressort les indications privilégiées pour certaines familles
d’antihypertenseurs, chez le diabétique, le coronarien, l’insuffisant rénal, le diabétique et le
patient en post-AVC. Ont également été intégrés les résultats concernant la prise en charge
des dyslipidémies associées.
Enfin, pour agrémenter le versant pratique de ces recommandations, le mini-mental state
examination (MMSE version Greco) et une table de richesse en sel des aliments ont été intro-
duits en annexe.
En conclusion, rappelons les points forts de cette nouvelle version des recommandations
pour la prise en charge de l’HTA :
– la mise en avant des alternatives à la mesure faite en consultation, avec la confirmation
de l’indication diagnostique de l’automesure tensionnelle et de la mesure ambulatoire de
PA, avec les conséquences pratiques non négligeables pour les médecins qui intégreraient ces
recommandations dans leur exercice quotidien (on regrettera l’absence d’objectif tensionnel
défini sur l’automesure) ;
– la simplification de l’appréciation du risque cardiovasculaire ;
– le maintien d’un bilan simple et peu coûteux à proposer systématiquement à tous les
patients présentant une hypertension supposée essentielle ;
– le maintien d’un choix large et coûteux d’antihypertenseurs en première intention ;
– l’accent mis sur les problèmes de tolérance éventuels, surtout chez le sujet âgé.
Ces recommandations devraient se montrer utiles, car plus simples d’emploi. Il reste à les
intégrer à la pratique médicale quotidienne et à faire accepter par les praticiens l’augmen-
tation de leur charge de travail.
41
Correspondances en Risque CardioVasculaire - Vol. IV - n° 2 - avril-mai-juin 2006
1
/
3
100%