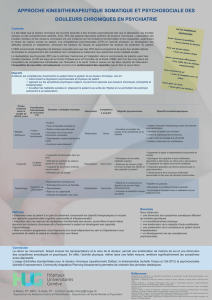
Lire l'article complet

DOULEUR
l y a dix à quinze ans, les premières structures de prise en charge
de la douleur chronique rebelle ouvraient leurs portes
dans notre pays. Il s’agissait d’une initiative médicale de terrain, dévelop-
pée avec le soutien des communautés médicales locales, sans l’aide
d’une réglementation administrative sur laquelle s’appuyer ou de textes
juridiques permettant de donner sinon une officialisation, du moins
une reconnaissance à cette activité nouvelle. En fait, tout était lié
à la bonne volonté de chacun, tout fonctionnait grâce à la générosité
des services d’accueil, l’un prêtant des locaux, l’autre des vacations
ou des heures de secrétariat ; le plus souvent, la personnalité de celui qui
en prenait l’initiative comptait pour beaucoup.
La douleur a été, et reste toujours, un des premiers motifs d’appel au méde-
cin. La douleur est donc l’affaire de tous “les acteurs de notre système de
soins”, et il faut, dans la plupart des cas, que le médecin puisse diagnosti-
quer et traiter la douleur. Les centres de la douleur ne doivent prendre en
charge que les douleurs chroniques rebelles, celles qui ne répondent pas
aux traitements habituels et qui ont mis en échec un grand nombre de théra-
peutiques. Ce sont celles qui nécessitent une démarche diagnostique et thé-
rapeutique particulière adaptée au cas par cas, l’élaboration d’un pro-
gramme de soins, un savoir-faire particulier et une stratégie thérapeutique
qui impose l’intervention d’une équipe pluridisciplinaire. La réponse en
première ligne doit être organisée. Si l’une des réponses reste la formation
universitaire et postuniversitaire, la solution ne peut être trouvée qu’avec la
constitution de réseaux de soins.
– Au fil des années, les structures de prise en charge de la douleur chro-
nique se sont multipliées de façon anarchique sans aucun contrôle de qua-
lité, n’offrant pas forcément des garanties de soins identiques en fonction
des régions. Ces structures ont été dénommées de différentes façons : centre
anti-douleur, unité d’évaluation, unité de prise en charge, unité de diagnos-
tic et de traitement, département ou encore clinique de la douleur... Il est
difficile aux patients, comme aux médecins d’ailleurs, de s’y retrouver. Il y
avait là une nécessité évidente de clarification afin de pouvoir parler de la
“même chose”.
– La plupart des médecins travaillant dans ces différentes structures dépen-
dent de leur service d’origine et ont, pour certains d’entre eux, une activité
propre à leur spécialité initiale réduite à la moitié, au quart, voire inexis-
tante, avec une activité anti-douleur inversement proportionnelle. L’activité
anti-douleur est réalisée au détriment de celle pour laquelle ces médecins
ont été nommés et grâce à la bonne volonté de leurs collègues. Cette situa-
tion de fait aurait dû être avalisée, facilitée ou empêchée.
Les structures de prise en charge
de la douleur chronique en 1998
La Lettre du Rhumatologue - n° 241 - avril 1998
42
La douleur : une priorité
de santé publique ?
La prise de conscience des pouvoirs publics
s’est matérialisée par un certain nombre de rap-
ports et de textes officiels (voir encadré).
I
●Le rapport du groupe d’études de la
Direction générale de la Santé “La douleur
chronique : les structures spécialisées dans
son traitement”, Bulletin Officiel n° 3 bis
1991.
●Soulager la souffrance ; fascicule spé-
cial n° 86-32 bis du Bulletin Officiel
(ministère des Affaires sociales, de la
Santé et de la Ville).
●Le rapport général “La santé en France”
du Haut Comité de Santé publique.
●La circulaire DGS/DH n° 3 du 7 janvier
1994 relative à l’organisation des soins et
à la prise en charge des douleurs chro-
niques.
●L’enquête nationale de la Direction
générale de la Santé conduite en 1994 et
publiée en 1995 : “Les structures de prise
en charge de la douleur”.
●Le rapport “Prendre en charge la dou-
leur” du groupe sénatorial d’études sur la
douleur, conduit par Lucien Neuwirth
(octobre 1994).
●Les recommandations de l’ANDEM :
élaboration de critères permettant de
reconnaître la qualité des structures de
prise en charge de la douleur.
●La loi n° 95-116 du 4 février 1995 por-
tant diverses propositions sociales, avec
insertion au Code de santé publique, qui
précise que “les établissements de santé
mettent en œuvre les moyens propres à
prendre en charge la douleur des patients
qu’ils accueillent. Ces moyens sont défi-
nis par le projet d’établissement”.
●La refonte du Code de déontologie médi-
cale par un décret du 6 septembre 1995
(décret n° 95-100).
●La nomination d’un chargé de mission
sur la douleur auprès du secrétaire d’État
à la Santé (1996).
.../...
Carrefour de la douleur - A.S. 28/04/04 14:43 Page 42

DOULEUR
Plusieurs mesures ont été prises, ou vont être
proposées, qui devraient modifier la prise en
charge de la douleur.
L’identification ou labellisation
des structures de prise en charge de
la douleur chronique
L’identification, ou la labellisation, de ces
structures est nécessaire, tant pour les patients
que pour les médecins. Elle définit trois
niveaux de prise en charge selon la complexité
du service rendu, allant de la consultation spé-
cialisée pluridisciplinaire au centre anti-dou-
leur disposant d’un plateau technique complet :
– La consultation, où est adressé par son méde-
cin de ville le malade souffrant de douleurs
chroniques, doit disposer des compétences de
trois médecins, dont un neurologue, un psy-
chiatre et un médecin somaticien de discipline
différente.
– L’unité dispose, outre les compétences médi-
cales précédentes, d’un plateau technique
adapté et de la possibilité d’hospitaliser des
patients, dans des lits soit mis à disposition,
soit appartenant en propre à la structure.
– Le centre de prise en charge de la douleur
dispose des moyens de l’unité et doit assurer
l’enseignement et la recherche.
Cette procédure vise à reconnaître l’existence
de structures disposant de tout l’éventail des
techniques et des compétences indispensables
à une bonne prise en charge de la douleur. Elle
consacre la mission d’un établissement et
d’une équipe de référence vis-à-vis des pro-
fessionnels et de l’ensemble de la population
de sa zone d’attraction, car les structures recon-
nues doivent être de véritables animateurs d’un
réseau constitué avec les autres équipes de la
région. Les agences régionales de l’hospitali-
sation procéderont à cette identification avant
la fin du premier semestre 1998.
Principes de l’identification
Cette reconnaissance de l’activité médicale des
équipes, travaillant parfois depuis de nom-
breuses années dans des conditions difficiles
pour prendre en charge la douleur chronique,
est nécessaire pour permettre aux médecins et
aux malades de situer les structures de qualité.
❏Elle doit reconnaître le service rendu par les
équipes existantes.
❏Elle doit s’accompagner d’une mise en place
ou d’un renforcement de leur individualité afin
de recentrer l’activité des praticiens, d’éviter
leur départ ou leur récupération par les services
d’origine, de structurer les moyens en person-
nel et en matériel, d’individualiser et d’amé-
liorer le recueil d’activité, d’individualiser les
dépenses et recettes.
Cela peut être envisagé par la mise en place
d’une organisation transversale structurée
visant à regrouper toutes les compétences et les
savoir-faire, quel que soit l’établissement de
santé (CHU, CRLCC, CH, établissements pri-
vés), telle une fédération par exemple.
❏Elle doit s’assurer de la pérennité des struc-
tures de prise en charge de la douleur par une
prise en compte de l’activité au sein du PMSI,
par une intégration des codes diagnostiques-
actes en rapport avec la prise en charge de la
douleur chronique, et par une adaptation des
points ISA pour les consultations pluridisci-
plinaires et les premières consultations.
❏Elle concerne les seules structures ouvertes
sur l’extérieur et prenant en charge la totalité
des pathologies douloureuses chroniques
rebelles (céphalées d’allure migraineuse, algo-
neurodystrophies, cancers, lombalgies chro-
niques, sida...).
❏Elle doit tendre à l’amélioration de la prise
en charge globale de la douleur par une diffu-
sion de la “culture douleur” dans l’établisse-
ment de santé et le développement de pro-
grammes d’assurance-qualité.
Le schéma régional d’organisa-
tion des soins
Ces démarches doivent être complétées par
l’élaboration d’un volet spécifique du schéma
régional d’organisation sanitaire consacré à la
lutte contre la douleur chronique rebelle struc-
turée en réseau, et aux dispositifs mis en place
dans chaque établissement conformément à la
loi. Naturellement, l’offre en direction des
enfants et des personnes âgées qui expriment
le plus difficilement leur besoin fera l’objet
d’une attention particulière. Ce schéma régio-
nal permettra de prendre acte de l’existant,
d’évaluer pour chaque région les moyens
consacrés à cette activité et de les renforcer
lorsque cela sera nécessaire. Ces moyens,
notamment en personnel, constitueront une
base incompressible qui sera renforcée en 1998
dans le cadre des priorités de la politique hos-
pitalière.
Les contrats d’objectifs et de
moyens
De même, la lutte contre la douleur doit trou-
ver sa place dans les clauses relatives à la qua-
lité et à la sécurité des soins des contrats d’ob-
jectifs et de moyens qui seront passés entre les
établissements et les agences régionales de
l’hospitalisation. Cette directive a été donnée
à ces agences.
En parallèle à ces mesures, plusieurs initiatives
se sont concrétisées :
La capacité d’évaluation et de traitement de la
douleur. Quatorze universités ont été habilitées
à délivrer la capacité. Cette capacité vient en
remplacement du DIU ; à la différence d’un
diplôme d’université, elle est reconnue par
l’Ordre des médecins comme une compétence.
La nomenclature. La liste des libellés des actes
diagnostiques et thérapeutiques est actuelle-
ment en cours d’élaboration. Un chapitre “dou-
leur” y sera individualisé ; plusieurs dizaines
de libellés qui n’existaient pas auparavant ont
été rajoutés. Cette liste se substituera à terme
à celle du Catalogue Des Actes Médicaux
(CDAM), utilisé dans le cadre du Programme
de Médicalisation des Systèmes d’Information
(PMSI), et à celle de la Nomenclature Géné-
rale des Actes Professionnels (NGAP), utili-
sée, schématiquement, pour la définition des
honoraires des praticiens du secteur privé.
Il n’y aura plus ainsi qu’une seule liste d’actes,
commune à tous les secteurs d’activité, qui ser-
vira de support à un codage unique et qui per-
mettra la définition :
– d’une part, des indices de coût relatif (ICR)
et des groupes homogènes de malades (GHM)
pour le PMSI,
– d’autre part, des cotations pour les honoraires
du secteur privé.
Cette Nomenclature Commune des Actes
Médicaux (NCAM) a donc un double objec-
tif : la description de l’activité médicale et sa
valorisation.
Le Collège des médecins de la douleur a été
créé en 1997. Il a pour but l’organisation de la
prise en charge de la douleur dans tous ses
aspects, en concertation avec tous les interlo-
cuteurs et les organismes concernés, privés et
publics, la contribution au développement des
grands axes de recherche en matière de dou-
leur, la définition, l’actualisation, la validation
et l’accréditation des formations universitaires,
des formations continues postuniversitaires,
des formations des praticiens en exercice et
l’harmonisation des formations avec les diffé-
rents pays européens.
Cet ensemble de mesures devrait être de nature
à améliorer significativement la prise en charge
de la douleur et la réponse aux attentes légi-
times des patients et de leur famille.
Conclusion
Les structures de traitement de la douleur chro-
nique se multiplient de façon spontanée depuis
quelques années, et correspondent à un besoin
La Lettre du Rhumatologue - n° 241 - avril 1998 45
1
2
3
.../...
Carrefour de la douleur - A.S. 28/04/04 14:43 Page 45

DOULEUR
indiscutable. Elles répondent à une demande
pressante à la fois des patients et des praticiens.
Leur existence ne vient pas multiplier les
consultations spécialisées ni les actes médi-
caux. Ces centres ou consultations s’inscrivent
dans une meilleure connaissance des douleurs
rebelles et traduisent un changement de men-
talité, ouvrant la voie à une véritable “culture
anti-douleur”.
La création de ces structures répond à plusieurs
objectifs :
1. Assurer une approche pluridisciplinaire pour
appréhender les diverses composantes du syn-
drome douloureux chronique et proposer une
combinaison des techniques pharmacolo-
giques, physiques, psychologiques et chirurgi-
cales.
2. Décider d’une thérapie adaptée après bilan
complet et comprenant la réévaluation du dia-
gnostic initial, cela en collaboration étroite
avec le médecin traitant.
3. Obtenir du malade sa confiance, sa coopé-
ration avec l’équipe soignante, son adhésion au
traitement et, en cas d’insuccès partiel ou total,
lui apprendre à vivre avec sa douleur.
4. Prendre en compte l’environnement fami-
lial, culturel et social du patient.
5. Pratiquer régulièrement une évaluation
rétrospective du travail accompli par l’équipe.
La prise en charge de la douleur chronique peut
reprendre à son compte les règles des drames
classiques : “unité de lieu, unité de temps,
unité d’action”.
Le changement d’attitude face à la douleur est
en train de se produire ; la douleur n’est plus
une fatalité, comme en témoignent les équipes
des structures de prise en charge de la douleur
: elle doit être combattue. Cependant, il est clair
que toutes les douleurs ne peuvent être soula-
gées, et, comme dans toutes les disciplines
médicales, les échecs sont une condition néces-
saire du progrès.
Les contraintes financières, l’augmentation de
la durée de vie moyenne rendant statistique-
ment plus fréquente la survenue d’algies chro-
niques, les impératifs socio-professionnels
(données épidémiologiques, reclassement pro-
fessionnel, absentéisme) sont autant d’argu-
ments qui rendent impérative une évaluation
de la charge sociale que représentent de telles
structures dans notre système de santé.
Dr Alain Serre
Vice-Président du Collège national
des médecines de la Douleur
P.H. Centre de la Douleur, Hôpital Lariboisière,
2, rue Ambroise-Paré, 75010 Paris
La Lettre du Rhumatologue - n° 238 - février 1998
46
Arthrose
Pain and disability in patients with osteoarthritis of hip and knee : the relation-
ship with articular, kinesiological and psychological characteristics.
Van Baar M.E., Dekker J., Lemmens A.M., Oostendorp R.A.B., Bijlsma J.W.J. J Rheumatol
1998 ; 25 , 1 :125-33.
Une étude précise qui analyse les différentes corrélations entre les paramètres physiques et psychiques de la
douleur et du handicap observés dans la gonarthrose et la coxarthrose.
Os et phosphocalcique
Prevention of bone loss with alendronate in postmenopausal women under 60 years
of age.
Hosking D., Chilvers C.E.D., Christiansen C., Ravn P., Wasnich R., Ross P., McClung M.,
Balske A.,Thompson D., Daley M., Yates A.J. N Engl J Med 1998 ; 338, 8 : 485-92.
Risedronate increases bone mass in an early postmenopausal population : two years of treatment plus one
year of follow-up.
Mortensen L., Charles P., Bekker P.J., Digennaro J., Johnston C.C.Jr. J Clin Endocrinol Metab
1998 ; 83 , 2 : 396-402.
Alendronate contre risédronate dans la prévention de la perte osseuse post-ménopausique, le combat des bis-
phosphonates continue...
NOTRE SÉLECTION D’ARTICLES (avril
flash
flash
B
IBLIO
C
haque mois
de nouveaux articles
“à ne pas manquer”,
sélectionnés
par un comité d’experts :
B. Combe, Ph. Goupille,
B. Mazières, Ph. Orcel,
S. Perrot.
Nous informons nos lecteurs que le service fax est interrompu.
Carrefour de la douleur - A.S. 28/04/04 14:43 Page 46
1
/
3
100%