Cours n°12 : Histologie du Tube Digestif - L3 Bichat 2013-2014

UE 3 : Appareil Digestif
Pr Onolfo
Jeudi 17/10 8h30-10h30
Ronéotypeur : Karl Goetze
Ronéolecteur : Julien Bellier
Cours n°12 : Histologie du Tube Digestif
Ce cours est assez dense, mais bien construit et assez logique
Bon courage =)

PLAN
Introduction
I- L’œsophage
1- Muqueuse oesophagienne
2- Sous-muqueuse oesophagienne
3- Musculeuse oesophagienne
4- Adventice
II- L’estomac
1- Muqueuse gastrique
2- Couche lymphoïde et musculaire muqueuse de la muqueuse
gastrique
3- Sous-muqueuse
4- Musculeuse
III- L’intestin grêle
1- Généralités, composition et rôle de l’intestin grêle
2- Dispositif d’amplification
3- Muqueuse intestinale
4- Sous-muqueuse
5- Musculeuse
IV- Le colon
1- Muqueuse
2- Sous-muqueuse
3- Musculeuse
V- Canal anal et caecum
1- Canal anal
2- Caecum
VI- Tableau synoptique
Le professeur Onolfo à dédié son cours au Professeur Serge Bonfils (1923-2013), Mort récemment, et
qui a été une référence en Gastro-entérologie.

Introduction : Organisation générale du tube digestif
L’appareil digestif commence au niveau de la cavité buccale et se termine au niveau de l’anus.
Il est annexé de plusieurs glandes digestives :
– Au niveau sus-diaphragmatique : glandes salivaires, quelques glandes œsophagiennes
– Au niveau sous-diaphragmatique : glandes digestives, comme le foie et le pancréas.
Différentes fonctions du tube digestif :
– Nutrition de l’organisme : transformation de la nourriture en éléments simples, et absorption
– Excrétion des déchets
– Protection de l’organisme : le tube digestif contient de nombreuses cellules immunitaires,
pour protéger l’organisme des pathogènes ingérés
– Fonction endocrine : plus de 32 types de cellules endocrines sont décrites
Organisation générale du tube digestif :
L’organisation topographique du tube
digestif est toujours la même, quelque soit
l’endroit du tube digestif et comprend 4
tuniques
– La muqueuse, contenant :
Un épithélium
Un tissu conjonctif vascularisé :
le chorion
Des follicules lymphoïdes
Un tissu musculaire lisse, la
musculaire muqueuse
– La sous muqueuse, contenant des
éléments nerveux, dont le plexus de
Meissner
– La musculeuse, en deux couches :
circulaire interne, et longitudinale
externe
– L’adventice au niveau sus-
diaphragmatique, ou une séreuse au
niveau sous diaphragmatique
Le tube digestif est très richement innervé :
– Par des fibres nerveuses amyéliniques au niveau de la muqueuse : les plexus d’Isisawa
– Par des fibres nerveuses amyéliniques au niveau de la sous-muqueuse : les plexus de
Meissner
– Par les plexus d’Auerbach au niveau de la musculeuse
– Pas d’innervation de la 4ème tunique
Cette innervation riche explique certaines pathologies, dues à un stress, ou les émotions
interviennent
On retrouve de nombreux follicules lymphoïdes, participant à la protection de l’organisme :
– Au niveau sus-diaphragmatique, on retrouve un épithélium malpighien non kératinisé (il
est donc pluristratifié) : Il protège correctement le tube digestif, les follicules lymphoïdes sont
peu nombreux
– Au niveau sous-diaphragmatique, l’épithélium est simple (il permet l’absorption, et est donc
vulnérable) : les follicules lymphoïdes sont donc plus nombreux

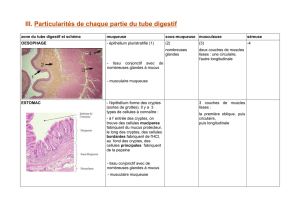
I- L’Œsophage
L’œsophage est un conduit rectiligne de 25 à 30 cm de longueur, possédant une lumière virtuelle
aplatie d’avant en arrière.
– Il débute au niveau de la cavité buccale et s’abouche au niveau de l’estomac
Du point de vue histologique, l’œsophage est composé de 4 tuniques : Une muqueuse, une sous-
muqueuse, une musculeuse et un adventice.
Fonction de l’œsophage : Amener les aliments à la température adéquate pour leur absorption (il
réchauffe les aliments froids, ou se réchauffe au contact des aliments chauds). Cette fonction est
permise par le péristaltisme œsophagien.
1- Muqueuse œsophagienne
Elle comprend un épithélium malpighien non kératinisé, qui repose :
Sur un chorion, comprenant des glandes cardiales muqueuses pures dans les tiers supérieurs et
inférieurs
Peu de follicules lymphoïdes
Une musculaire muqueuse,
composée de cellules musculaires
lisses, qui n’apparait qu’au tiers
moyen de l’œsophage.
Des canaux excréteurs des glandes
oesophagiennes, qui cheminent
dans le chorion avant de s’aboucher à
l’extérieur.
– Ces canaux se dilatent dans le
chorion, et ces dilatations forment
les citernes de Schieffer. Ces
dilatations étant des « portes
d’entrée » pour les agents
pathogènes, on trouve de
nombreux follicules lymphoïdes à proximité
2- Sous-muqueuse œsophagienne
Composée de glandes œsophagiennes, tubuleuses contournées, à sécrétion muqueuse pure, qui
lubrifient l’œsophage.
La sous muqueuse est très richement vascularisée, et comprend de nombreux plexus veineux, qui
forment des varices œsophagiennes en cas d’hypertension portale.
3- Musculeuse
Très épaisse, formée de deux couches : circulaire interne et longitudinales externes, dont la nature
des fibres diffère selon la localisation dans l’œsophage :
– 1/3 supérieur : fibres musculaires striées squelettiques (dans la continuation du pharynx).
– 1/3 moyen : Moitié de fibres musculaires striées, et moitié de fibres musculaires lisses.
– 1/3 inférieur : Fibres musculaires lisses.
4- Adventice
L’adventice est un tissu conjonctif composé de nombreuses fibres de collagène et d’adipocytes.
Au niveau de l’œsophage, cet adventice est très développé, car il empêche l’œsophage, lorsqu’il
se dilate au passage des aliments, de butter contre la trachée.

Après avoir traversé le diaphragme,
l’œsophage s’abouche à l’estomac. En
s’abouchant, il forme l’angle de His.
II- L’estomac
L’estomac a une forme de besace, et présente deux courbures, la grande, et la petite courbure.
L’estomac réduit le bol alimentaire en une bouillie, le chyme, par la sécrétion d’enzymes et
d’acide chlorhydrique.
Il y a toujours les 4 mêmes tuniques : muqueuse, sous-muqueuse, musculeuse, séreuse.
D’un point de vue anatomique, on distingue 4 parties de
l’estomac : le cardia, l’antre, le fundus et le pylore
– Mais Histologiquement, on observe 3 types de
muqueuses :
Muqueuse cardiale : cardia anatomique
Muqueuse fundique : fundus anatomique
Muqueuse pylorique : antre et pylore
1- Muqueuse gastrique
La muqueuse gastrique est composée d’un épithélium simple,
formé de cellules à pôle muqueux fermé, les mucocytes.
– Ces mucocytes élaborent le mucigène qui s’hydrate en
mucus. Ce mucus est un film de 0,2 à 0,4 mm qui a pour
rôle de protéger l’estomac de ses propres sécrétions.
– En Microscopie éléctronique, on observe de
nombreuses microvillosités, des mitochondries, et des
grains de mucigène provenant de l’appareil de golgi
La muqueuse gastrique comprend plusieurs couches :
– La couche des cryptes, ou infundibulum
– La couche des glandes
– Une couche lymphoïde
– Une musculaire muqueuse (ndlr : il s’agit bien d’une
couche musculaire propre à la muqueuse, à ne
pas confondre avec la tunique musculeuse)
1-1. Muqueuse Fundique.
1-1-1. Cryptes
Les cryptes sont petites, courtes, et droites
Au fond de ces cryptes, s’abouchent les glandes
fundiques
1-1-2. Glandes fundiques
3 Parties des glandes fundiques :
– Le col, qui est le plus proche de la crypte
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%