L Prolifération bilatérale diff use des mélanocytes uvéaux Cas clinique

Tumeur
Images en Ophtalmologie
•
Vol. II
•
n° 3
•
juillet-août-septembre 2008
88
Légendes
Figures 1a et 1b. Aspect du segment anté-
rieur : nombreuses taches pigmentées.
Figure 2. Fond d’œil gauche : lésion méla-
nocytaire située du côté temporal de la
macula.
Figure 3. Auto uorescence : dessin en nid
d’abeille.
Figure 4. Fluoro-angiographie de l’œil droit :
aspect en nid d’abeille.
Figure 5. Mélanome temporal.
Figure 6. Angiographie, pas d’éléments
nouveaux.
Figure 7. Aspect du segment antérieur de
l’œil droit en mai 2006.
Figure 8. Angiographie uorescéinique et
au vert d’indocyanine de l’œil gauche en
mai 2006.
Prolifération bilatérale di use
des mélanocytes uvéaux.
Bilateral di use uveal melano-
cytic proliferation.
Cas clinique
Prolifération bilatérale di use
des mélanocytes uvéaux
Bilateral Di use Uveal Melanocytic Proliferation
(BDUMP)
J.J. de Laey , C. de Laey
(Service d’ophtalmologie, hôpital universitaire, Gand, Belgique)
La prolifération bilatérale di use des mélanocytes uvéaux est un syndrome
paranéoplasique rare de mauvais pronostic. Le cas que nous présentons est
assez exceptionnel du fait de la présence de tumeurs iriennes associées.
Examen
Cette femme originaire de Pologne, âgée de 70 ans, est vue pour la première fois
au service d’ophtalmologie de l’hôpital universitaire de Gand en août 2002. L’équipe
médicale diagnostique une tumeur pulmonaire (carcinome à grandes cellules). Elle
subit initialement une chimiothérapie, qui est abandonnée à cause d’effets indési-
rables, et une radiothérapie. La même année, la patiente est opérée de la cataracte à
l’œil droit, en septembre, puis à l’œil gauche en novembre. En décembre 2003, elle se
plaint d’éclairs lumineux répétés et d’une baisse progressive de la vision.
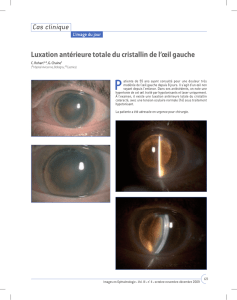
Lorsque nous la revoyons en août 2004, la patiente présente une dilatation marquée
des vaisseaux épiscléraux, surtout autour du limbe, une tumeur mélanique de l’iris
dans le quadrant inférotemporal de l’œil droit, avec présence de vaisseaux nourriciers
et au niveau de l’œil gauche un mélanome irien dans le quadrant supéronasal. Les
deux iris présentent en outre de nombreuses taches pigmentées
(fi gure 1)
.
La tension oculaire est de 12 mmHg aux deux yeux, la vision est réduite à 3/ 10 à
droite et à 4/10 à gauche. Le champ visuel montre un rétrécissement concentrique
plus marqué à droite. À l’électrorétinogramme (ERG), les réponses tant photopiques
que scotopiques sont réduites de façon importante à droite et mieux conservées à
gauche.
Au fond d’œil droit, on note la présence de 5 lésions mélanocytaires. Les plus petites
ont une taille de 1 diamètre papillaire, la plus grande, de 2 à 3 diamètres papillaires.
Les plus petites sont relativement homogènes, tandis que les plus grandes sont
élevées et présentent une coloration orange au centre. Entre les lésions, le fond d’œil
a un aspect granulaire. On note également un décollement séreux maculaire. Le fond
d’œil gauche ne présente qu’une seule lésion mélanocytaire située du côté temporal
de la macula
(fi gure 2)
.
Les images d’autofl uorescence
(fi gure 3)
sont spectaculaires avec à droite un dessin
en nid d’abeille tandis que l’autofl uorescence maculaire de l’œil gauche est accrue de
façon diffuse sauf au niveau du mélanome où elle est irrégulière.
La fl uoro-angiographie de l’œil droit reproduit l’aspect en nid d’abeille mais souligne
également l’hypofl uorescence des lésions mélaniques
(fi gure 4)
. En revanche, à
gauche on note au niveau du mélanome temporal de nombreux points de diffusion.
L’angiographie au vert d’indocyanine n’apporte pas d’éléments nouveaux
(fi gures 5
et 6)
. L’échographie indique que les différentes tumeurs sont légèrement élevées et
homogènes. On ne note pas d’excavation choroïdienne ni d’ombre rapportée. L’aspect
échographique est celui d’un nævus de la choroïde. L’OCT confi rme la présence d’un
décollement séreux maculaire.

Tumeur
1b
2
3
6
7 8
5
1a
4
Images en Ophtalmologie
•
Vol. II
•
n° 3
•
juillet-août-septembre 2008
89
Cas clinique

Tumeur
Images en Ophtalmologie
•
Vol. II
•
n° 3
•
juillet-août-septembre 2008
90
Cas clinique
Un examen approfondi par un pneumologue ne montre pas de signes de progres-
sion de la tumeur pulmonaire. La tomodensitométrie computérisée du thorax met en
évidence une atrophie du lobe pulmonaire supérieur droit. Le pneumologue conseille
un suivi rapproché et une polychimiothérapie si des signes de récidive apparaissent.
La patiente retourne à Varsovie, puis nous la revoyons fi n mai 2006. En avril 2006,
elle a subi une lobectomie et l’examen histologique a révélé une tumeur active
(non
small cell lung carcinoma)
. Elle se plaint de douleurs oculaires pour lesquelles elle
instille du collyre Timolol® et Trusopt®. On note à nouveau une dilatation marquée des
vaisseaux épiscléraux. Les tumeurs de l’iris sont nettement plus imposantes, plus
nombreuses et une rubéose de l’iris est visible
(fi gure 7)
.
La vision est réduite à la perception lumineuse. La tension oculaire sous traitement
est de 26 mmHg à droite et de 32 mmHg à gauche. L’échographie indique un décolle-
ment rétinien total à droite et inférieur à gauche. À droite, il n’est pas possible de faire
une angiographie, mais à gauche nous obtenons un aspect très similaire à ce qui avait
été noté à droite 2 années plus tôt
(fi gure 8)
.
Une cyclodestruction au laser diode a été effectuée et la patiente est retournée dans
son pays. Nous n’avons plus eu de ses nouvelles.
Discussion
Cette patiente présente les différentes caractéristiques de la prolifération bilatérale
diffuse des mélanocytes uvéaux, mais également des tumeurs iriennes ; ce qui n’a, à
notre connaissance, pas encore été décrit.
Il s’agit d’un syndrome paranéoplasique rare mais de très mauvais pronostic
tant visuel que vital. K.D. O’Neal et al.
(1)
ont retrouvé 28 cas dans la littérature.
J.D.M. Gass et al.
(2)
indiquent les différents éléments du diagnostic :
de nombreuses taches rouges, discrètes, rondes ou ovales au niveau du pôle
▶
postérieur ;
une hyperfl uorescence précoce correspondant à ces taches ;
▶
un épaississement choroïdien causé par une prolifération des mélanocytes uvéaux ▶
pigmentés et non pigmentés ;
un décollement exsudatif ;
▶
une cataracte rapidement progressive. ▶
Notre patiente avait déjà été opérée de la cataracte et nous n’avons aucune infor-
mation concernant l’aspect du fond d’œil au moment de l’intervention. En général,
l’opération de la cataracte chez ces patients n’améliore pas la vision ou seulement
de façon temporaire.
L’ERG est fortement perturbé, pouvant évoluer vers l’extinction.
La perte de la vision est due au décollement exsudatif. Chez notre patiente, la néo-
vascularisation irienne est probablement la conséquence d’une ischémie rétinienne,
conséquence de ce décollement.
Chez la femme, la tumeur primaire est en général d’origine génitale (ovaire, utérus, col
de l’utérus) ; chez l’homme, il s’agit le plus fréquemment d’une tumeur des poumons.
Dans un certain nombre de cas, la tumeur primaire n’est découverte qu’après
le diagnostic oculaire. Le pronostic vital est mauvais, le délai entre le diagnostic
et le décès varie entre 1 et 51 mois (15 mois en moyenne) bien qu’une patiente de
J.D.M. Gass ait eu une survie de 102 mois.
Aucun traitement ne parvient actuellement à améliorer la situation, mais une cortico-
thérapie systémique peut momentanément amener une résorption de l’exsudation et
une récupération visuelle passagère
(3)
.
IIII
Références
bibliographiques
O’Neal KD, Butnor KJ,
1.
Perkinson KR, Proia AD. Bila-
teral diffuse uveal melanocytic
proliferation associated with
pancreatic carcinoma: a case
report and literature review of
this paraneoplastic syndrome.
Surv Ophthalmol 2003;48:
613-25.
Gass JDM, Gieser RG,
2.
Wilkinson CP, Beahm DE,
Pautler SE. Bilateral diffuse
uveal melanocytic proliferation
in patients with occult carci-
noma. Arch Ophthalmol 1990;
108:527-33.
Lafaut BA, Bourgoignie KB,
3.
Sallet G, de Laey JJ. Prolifé-
ration bilatérale diffuse des
mélanocytes uvéaux. À propos
d’un cas particulier. J Fr
Ophtalmol 1994;17:208-13.
1
/
3
100%