Act. Méd. Int. - Métabolismes - Hormones - Nutrition, Volume V, n° 6, novembre-décembre 2002
267
M
ademoiselle B., caucasienne, est née
en 1982. Étudiante en faculté de droit,
elle n’a aucun antécédent pathologique parti-
culier à l’exception de plusieurs traumatismes
occasionnés par des chutes. Elle ne suit aucun
traitement. Depuis quelques mois, elle se
plaint de malaises postprandiaux tardifs asso-
ciant de façon stéréotypée asthénie, fringales,
sueurs, sensation de chaleur. Ces malaises
sont précédés de céphalées et sont marqués
par une nette pâleur. Depuis leur date d’ap-
parition, ces malaises se sont intensifiés et
rapprochés dans le temps. Une perte de
connaissance a été observée au cours de l’un
d’eux. Ceux-ci ne sont jamais survenus à
jeun et sont indiscutablement améliorés
par l’alimentation. Mademoiselle B. mesure
1 m 65 et pèse 52 kg ; le poids est parfaite-
ment stable. Sa pression artérielle est à
140/80 mmHg et son rythme cardiaque est
régulier à 76 puls/min. L’examen somatique
est tout à fait normal. Mademoiselle B. a des
cycles spontanés parfaitement réguliers depuis
l’âge de 13 ans et demi. La glycémie à jeun,
à 5,23 mmol/l, est suivie d’une élévation à
6,66 mmol/l 30 minutes après l’absorption de
75 g de glucose par voie orale. Le chiffre se
stabilise autour de 5,5 mmol/l dans les trois
heures de l’épreuve. L’insulinémie à 136 pmol/l
(n < 150) à jeun s’élève à 734 pmol/l 30 minutes
après l’absorption orale de glucose pour rester
à un chiffre élevé aux différents temps de
l’épreuve (pour exemple : 617 pmol/l à la
120eminute du test). L’ionogramme sanguin
est normal, de même que l’hémogramme et
le bilan hépatique. L’hospitalisation proposée
à mademoiselle B. permettra de confirmer le
diagnostic d’hypoglycémie associée à une
sécrétion inappropriée d’insuline. La symp-
tomatologie clinique a en effet été aisément
rapportée à une déflation du chiffre de glycé-
mie, beaucoup mieux identifiée sur l’évolu-
tion des profils glycémiques spontanés que
sur l’épreuve d’hyperglycémie provoquée par
voie orale. L’étape suivante devait donc pré-
ciser quelle était l’étiologie de cette hypo-
glycémie. Si le caractère postprandial des
manifestations cliniques n’étayait pas le dia-
gnostic d’une atteinte organique de la fonc-
tion endocrine pancréatique, il n’en demeu-
rait pas moins que l’inflation de la sécrétion
insulinique ne permettait pas d’écarter l’hy-
pothèse d’une sécrétion tumorale d’insuline.
Une épreuve de Conn a donc été initiée. Au
départ, la glycémie est à 4,3 mmol/l et
s’abaisse en quelques heures à 2,1 mmol/l.
L’insulinémie contemporaine à 118 pmol/l
(n à jeun = 30-150) reste voisine de ce chiffre
tout au long de l’épreuve. L’évolution du taux
de C. peptide plasmatique est parallèle à celle
de l’insulinémie. Avec une glycémie initiale
à 1,8 mmol/l et une insulinémie à 97 pmol,
l’administration de glucagon entraîne une
ascension glycémique à 5,9 mmol/l 5 minutes
plus tard, tandis que l’insulinémie s’élève à
666 pmol/l. Afin d’évaluer la puissance des
systèmes de contre-régulation, les sécrétions
de cortisol et d’hormone de croissance ont été
mesurées. La cortisolémie de base à 345 nmol/l
s’élève à 695 nmol/l 60 minutes après admi-
nistration de synacthène (n > 600), tandis que
le taux d’hormone de croissance s’élève de
1 à 15 ng/ml après administration de GHRH
et que le taux de IGF-1 plasmatique est à
176 ng/ml (n = 90-360). Le diagnostic d’hy-
poglycémie associée à une sécrétion inappro-
priée d’insuline est donc tout à fait confirmé.
L’ensemble de la symptomatologie clinique
et biologique était tout à fait compatible avec
l’existence d’un insulinome. Pour étayer ou,
au contraire, réfuter cette hypothèse ont été
effectuées un certain nombre d’investigations
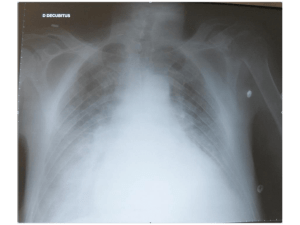
localisatrices. Une échoendoscopie réalisée
par un opérateur très entraîné est en faveur de
la présence d’une petite lésion d’un diamètre
de 12 à 15 mm située au niveau du corps du
pancréas (figure 1). Cependant, la situation
de cette formation quasiment exopancréa-
tique a mérité confirmation avant d’envisager
un acte chirurgical. Une scintigraphie au pen-
tréotide marqué à l’indium 111 a donc été
réalisée qui n’a révélé aucun site de fixation
anormal de l’isotope. Cela est apparu d’autant
plus paradoxal qu’une fois ces examens réa-
lisés, les accès hypoglycémiques de made-
moiselle B. ont été parfaitement contrôlés par
l’administration triquotidienne de 50 µg de
Sandostatine®. L’existence de glycémies infé-
rieures au seuil de 2,4 mmol/l confirme le
diagnostic d’hypoglycémie. L’absence patente
de malaise à jeun est certes évocatrice d’une
hypoglycémie fonctionnelle mais ne permet
Entourloupe dans l’hypo
J.M. Kuhn*
Cas clinique
* Service d’endocrinologie et des maladies
métaboliques, CHU de Rouen.
Figure 1. A: image arrondie (flèche) compatible avec
la présence d’un insulinome sur l’examen échoendo-
scopique. B:absence d’image anormale sur la
scintigraphie au pentréotide marquée à l’indium 111.
1A
1B

Act. Méd. Int. - Métabolismes - Hormones - Nutrition, Volume V, n° 6, novembre-décembre 2002
268
pas d’écarter l’organicité. Celle-ci paraît
d’autant plus possible qu’il existe une inflation
relative ou absolue de l’insulinémie à quelque
temps que ce soit en regard d’une déflation
glycémique. Cette “hyperinsulinémie” relative
permet d’écarter nombre d’étiologies (insuf-
fisance antéhypophysaire, insuffisance surré-
nalienne, insuffisance rénale, etc.) qui sur-
viennent dans un contexte évocateur. De la
même manière, les hypoglycémies par sécré-
tion anormale d’IGF-2 ou présence d’anti-
corps antirécepteurs de l’insuline ne sont pas
compatibles avec ce tableau. La recherche de
la présence d’anticorps anti-insuline s’étant
révélée négative, restent deux hypothèses :
celle de l’insulinome pancréatique ou celle
d’une hypoglycémie factice. Le diagnostic
d’insulinome pancréatique paraît plausible,
compte tenu du résultat de l’épreuve de Conn,
de l’inflation concomitante de l’insuline et du
C. peptide, de l’existence d’une image com-
patible à l’échoendoscopie et de l’efficacité
du traitement par analogue de la somato-
statine. Au demeurant, nombreuses sont les
atypies : hypoglycémie de type réactionnel,
jeune âge de la patiente (l’âge moyen d’insu-
linome se situe aux alentours de 45 ans),
absence d’image à l’ostréoscan dans le cadre
d’une hypoglycémie parfaitement contrôlée
par de petites doses de Sandostatine®.
N’était-ce l’image échoendoscopique, l’en-
semble du tableau serait compatible avec
l’hypothèse d’une hypoglycémie factice.
Celle-ci ne pourrait être imputable à des
injections d’insuline subrepticement effec-
tuées, puisque le taux de C. peptide plasma-
tique évolue parallèlement à l’insulinémie.
À l’inverse, la prise occulte de sulfamides ou
de médications agissant sur les canaux ioniques
des cellules βpancréatiques paraît compatible
avec l’ensemble du tableau clinique et biolo-
gique. In fine, la recherche de la présence de
sulfamides hypoglycémiants dans le sang se
révélera positive pour le chlorpropramide.
L’entourloupe de cette histoire est double :
l’une est fournie par la patiente qui a dénié
toute prise médicamenteuse jusqu’à ce qu’on
lui apporte, preuves en mains, l’évidence du
contraire. L’autre a été involontairement
apportée par l’image échoendoscopique non
spécifique mais s’intégrant bien dans le cadre
de ce tableau clinique et biologique. Une
intervention abdominale inutile a pu être
évitée et la psychothérapie initiée.
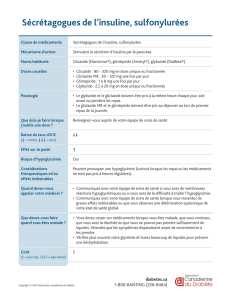
Cas clinique
1
/
2
100%