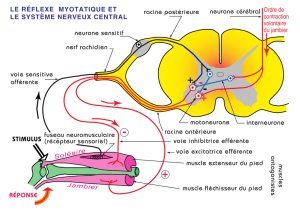
Muscles Épitrochléens : Anatomie, Fonction et Applications Cliniques

UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MAITRISE EN SCIENCES BIOLOGIQUES ET MEDICALES
M.S.B.M
MEMOIRE POUR LE CERTIFICAT D’ANATOMIE, D’IMAGERIE ET DE MORPHOGENESE
2002-2003
UNIVERSITE DE NANTES
LES MUSCLES EPITROCHLEENS
Par
Laurène LECLAIR
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. J. LEBORGNE
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
• Pr. O. ARMSTRONG
• Pr. P. COSTIOU
• Pr. D. CROCHET
• Pr. A. DE KERSAINT-GILLY
• Pr. B. DUPAS
• Pr. Y. HELOURY
• Pr. J.P. MOISAN
• Pr. N. PASSUTI
• Pr. R. ROBERT
• Pr. O. RODAT
Ceran : Mlle M.GARCON – Assistant Ingénieur
Laboratoire : S. LAGIER et Y. BLIN – Collaboration Technique

UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MAITRISE EN SCIENCES BIOLOGIQUES ET MEDICALES
M.S.B.M
MEMOIRE POUR LE CERTIFICAT D’ANATOMIE, D’IMAGERIE ET DE MORPHOGENESE
2002-2003
UNIVERSITE DE NANTES
LES MUSCLES EPITROCHLEENS
Par
Laurène LECLAIR
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. J. LEBORGNE
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
• Pr. O. ARMSTRONG
• Pr. P. COSTIOU
• Pr. D. CROCHET
• Pr. A. DE KERSAINT-GILLY
• Pr. B. DUPAS
• Pr. Y. HELOURY
• Pr. J.P. MOISAN
• Pr. N. PASSUTI
• Pr. R. ROBERT
• Pr. O. RODAT
Ceran : Mlle M.GARCON – Assistant Ingénieur
Laboratoire : S. LAGIER et Y. BLIN – Collaboration Technique

SOMMAIRE
I
NTRODUCTION
I. R
APPELS ANATOMIQUES
A. Disposition globale des muscles antébrachiaux
B. Vascularisation du segment antébrachial
II. D
ISSECTIONS
A. Matériel et méthode
B. Rapports de dissection
1. Vue d’ensemble des muscles épitrochléens
2. Le muscle rond pronateur
3. Le muscle fléchisseur radial du carpe
4. Le muscle fléchisseur commun superficiel des doigts
5. Le muscle long palmaire
6. Le muscle fléchisseur ulnaire du carpe
III. A
NATOMIE FONCTIONNELLE
A.
Action globale des muscles épitrochléens
B. Action du rond pronateur
C. Action du fléchisseur radial du carpe
D.
Action du fléchisseur commun superficiel des doigts
E. Action du long palmaire
F. Action du fléchisseur ulnaire du carpe
IV. A
PPLICATIONS CLINIQUES ET CHIRURGICALES
A. Les syndromes des loges du segment antébrachial
B. Les ténosynovites des muscles fléchisseurs
C. La maladie de Dupuytren
D. Traitement chirurgical des rétractions en flexion du coude
E. Le syndrome du canal carpien
B
IBLIOGRAPHIE

I
NTRODUCTION
Les muscles de l’avant-bras commandent à distance l’unité anatomique fondamentale qu’est
la main ; leurs insertions se situent à divers niveaux et selon des orientations variables mais tous
concourent à la mobilisation harmonieuse de la main, permettant ainsi un mouvement délié et fin
reposant sur des bases stables et solides.
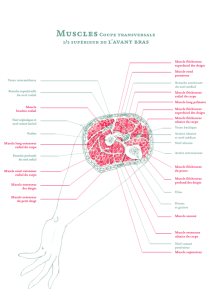
Cette masse musculaire présente un plan superficiel, directement au contact du revêtement
cutané, et un plan profond, au contact du squelette antébrachial : le radius et l’ulna.
On distingue schématiquement deux ensembles fonctionnels pour les muscles superficiels
du segment antébrachial : les muscles de la loge postérieure et latérale ayant principalement une
fonction d’extension du poignet et de supination de l’avant-bras et les muscles de la loge antérieure
et médiale réalisant la flexion du poignet et la pronation de l’avant-bras.
Ces deux ensembles fonctionnels correspondent aussi à des ensembles anatomiques : les
muscles postérieurs et latéraux sont appelés les épicondyliens en raison de leur insertion sur
l’épicondyle (latéral) de l’humérus ; les muscles antérieurs et médiaux sont les muscles
épitrochléens car ils s’insèrent sur l’épitrochlée ou épicondyle médial de l’humérus.
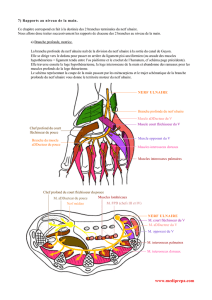
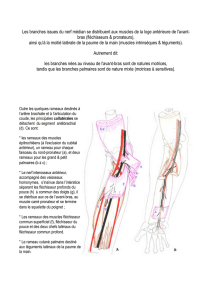
Nous allons étudier l’ensemble anatomique que sont les muscles épitrochléens. Ceux-ci sont
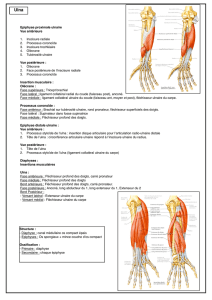
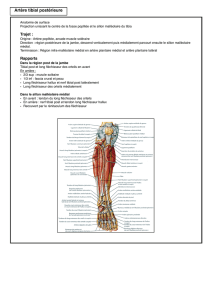
au nombre de cinq, avec de dehors en dedans : le rond pronateur (ou pronator teres), le fléchisseur
radial du carpe, le fléchisseur commun superficiel des doigts, le long palmaire, et le fléchisseur
ulnaire du carpe.
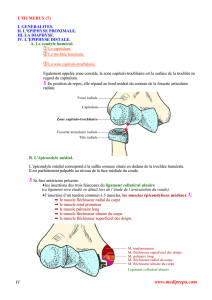
Les muscles épitrochléens sont les muscles de l’avant-bras s’insérant proximalement à la
face antérieure de l’épitrochlée ou épicondyle médial. L’épitrochlée est une saillie osseuse située à
la partie médiale de la palette humérale, en dedans de la trochlée humérale. La nappe musculaire
constituée par les muscles épitrochléens recouvre la partie antérieure et médiale du segment
antébrachial et s’étend jusqu’au radius et à la main.

I. R
APPELS ANATOMIQUES
A. Disposition globale des muscles antébrachiaux
Selon les auteurs, il est possible de différencier deux ou trois loges regroupant les muscles
du segment antébrachial. Ainsi, H.ROUVIERE et A.DELMAS individualisent trois groupes
musculaires : antérieur, externe et postérieur tandis que P.Kamina considère les deux loges
antérieure et postérieure.
La classification selon H.ROUVIERE est axée à des fins fonctionnelles. Il distingue :
• le groupe musculaire antérieur constitué par les épitrochléens, le fléchisseur commun profond
des doigts, le long fléchisseur du pollex et le carré pronateur ;
• le groupe musculaire externe avec le supinateur, le court extenseur radial du carpe, le long
extenseur radial du carpe, et le muscle brachio-radialis ;
• le groupe musculaire postérieur avec un plan profond (long abducteur du pollex, court extenseur
du pollex, long extenseur du pollex, extenseur propre de l’index) et un plan superficiel (muscle
extenseur commun des doigts, extenseur propre du cinquième doigt, extenseur ulnaire du carpe,
et l’anconé).
Le groupe musculaire antérieur a principalement une fonction de flexion de la main et des
doigts et une fonction de pronation. Le groupe musculaire externe réalise principalement la
supination de l’avant-bras, l’extension et l’abduction du carpe, par ailleurs le brachio-radialis est
responsable de la flexion du poignet. L’extension et l’adduction sont globalement effectuées par le
groupe musculaire postérieur.
P.KAMINA répartit les muscles du segment antébrachial en loge antérieure (regroupant les
muscles antérieurs de la classification de ROUVIERE en y ajoutant le brachio-radialis et le
supinateur) et loge postérieure (groupe musculaire postérieur, long extenseur radial du carpe et
court extenseur radial du carpe).
Cette classification semble moins judicieuse que la précédente, car elle est uniquement
topographique, de plus les muscles supinateur et brachio-radialis prennent leur insertion à la partie
postérieure de l’épicondyle huméral (pour le supinateur) ou de la partie distale de la diaphyse
humérale, puis viennent recouvrir la partie latérale du segment antébrachial d’avant en arrière.
Par ailleurs, à partir de la classification de ROUVIERE, les ensembles anatomiques et
fonctionnels épicondyliens et épitrochléens sont mieux mis en évidence. Les muscles épicondyliens
sont représentés par le plan superficiel du groupe musculaire postérieur, ainsi que le supinateur et le
court extenseur radial du carpe. Ils sont recouverts par le brachio-radialis et le long extenseur radial
du carpe (groupe musculaire externe).
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
1
/
39
100%