livret AFGSU 1 2017

ATTESTATION DE FORMATION
AUX GESTES ET SOINS D’URGENCE
(Selon les dernières recommandations 2015)
AFGSU NIVEAU 1
site internet : http://eicn.chu-nancy.fr/cesu

Centre d’Enseignement des Soins d’Urgence 54 / C.H.R.U. NANCY - © tous droits réservés – Mars 2017
Seule la version électronique du document est valide
1
SOMMAIRE
MODULE 1 : LES URGENCES VITALES
La protection / les dégagements d’urgence
L’alerte
Patient inconscient qui respire
Patient inconscient qui ne respire plus
Patient qui s’étouffe
Patient qui saigne abondamment
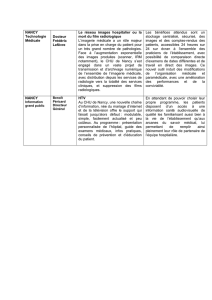
MODULE 2 : LES URGENCES POTENTIELLES
Patient qui se plaint de malaise
Patient qui se plaint de traumatisme cutané
Patient qui se plaint de traumatisme osseux
Technique de relevage / brancardage
Hygiène
Centre d’Enseignement des Soins d’Urgence 54 – CHU de Nancy
Tour Marcel Brot, 1 Rue Joseph Cugnot – 54000 NANCY
Réalisation : Centre d’Enseignement des Soins d’Urgence 54 – CHU de Nancy
Date de parution : Mars 2017

Centre d’Enseignement des Soins d’Urgence 54 / C.H.R.U. NANCY - © tous droits réservés – Mars 2017
Seule la version électronique du document est valide
2
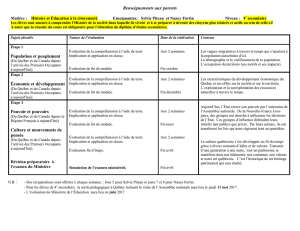
Arrêté du 24 décembre 2014 relatif à l’Attestation de Formation aux Gestes et Soins
d’Urgence
Attestation de formation aux gestes et soins d’urgence de niveau 1
Art. 3. – L’attestation de formation aux gestes et soins d’urgence de niveau 1 a pour objet l’acquisition
des connaissances permettant l’identification d’une situation d’urgence vitale ou potentielle et la
réalisation des gestes d’urgence adaptés à cette situation.
La formation comporte trois modules dont les objectifs et le contenu figurent en annexe 1 du présent
arrêté. Sa durée totale est de douze heures. Elle est réalisée en groupes de dix à douze personnes.
Art. 4. – La durée de validité de l’attestation de formation aux gestes et soins d’urgence de niveau 1 est
de quatre ans. La prorogation de cette attestation pour une durée équivalente est subordonnée au suivi
d’une formation d’une durée d’une demi-journée portant sur une actualisation des connaissances
portant sur les gestes et soins d’urgence, en lien avec l’actualité sanitaire et scientifique. Cette
actualisation est réalisée par des formateurs habilités pour la formation aux gestes et soins d’urgence,
mentionnés à l’article 6 de l’arrêté du 24 avril 2012 modifié susvisé. Une attestation de formation est
délivrée à la fin de chaque formation par le responsable du centre d’enseignement des soins d’urgence
pour lequel le formateur habilité a dispensé l’enseignement.

Centre d’Enseignement des Soins d’Urgence 54 / C.H.R.U. NANCY - © tous droits réservés – Mars 2017
Seule la version électronique du document est valide
3
MODULE 1
URGENCES VITALES
6 HEURES

Centre d’Enseignement des Soins d’Urgence 54 / C.H.R.U. NANCY - © tous droits réservés – Mars 2017
Seule la version électronique du document est valide
4
SOI-MEME / LA VICTIME / LES TIERS
Objectifs :
Identifier le danger immédiatement.
Appliquer les mesures de protection adaptées au quotidien.
Connaître les déchets et les risques hospitaliers spécifiques.
1. Le dégagement d’urgence
Quand ?
Danger immédiat, réel, vital et non contrôlable
Quand l’espace ne permet pas de prendre en charge le patient
A l’hôpital, sauf ordre particulier, privilégier la mise en sécurité des patients derrière les portes
coupe feu, translation horizontale entre secteurs, …
Principe : RESPECT AXE TETE / COU / TRONC
Traction par les poignets.
Traction par les chevilles.
Glissement sur des draps, alèses, couvertures.
PROTECTION / DEGAGEMENT
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
1
/
37
100%