Revue CNSF_2011 1ère Partie - B1_Adapt. cardio

PREMIERE PARTIE : LES BASES de NOTRE EXERCICE
B- Physiologie de l’adaptation du nouveau-né à la vie extra utérine
Le nouveau né à terme et indemne de pathologie dispose des ressources anatomiques et
physiologiques adéquates pour s’adapter à la vie aérienne.
B- 1- l’adaptation cardio-respiratoire : elle conditionne la vie aérienne
1- situation foetale
L’appareil respiratoire
L’appareil respiratoire s’élabore par arborisations successives aboutissant à des millions
d’alvéoles dont chacune est entourée d’un réseau capillaire artériel et veineux « en
panier ». Les alvéoles sont remplies de liquide pulmonaire (35 ml/kg) secrété par les alvéocytes
1 dont la production diminue en fin de grossesse et s’arrête pendant le travail.
A partir de 26 SA, les alvéocytes 2 secrètent le surfactant vers l’intérieur des alvéoles. Ce
composé hydrolipidique réduira la tension de surface entre liquide péri-alvéolaire et air lors des
premières respirations après la naissance, diminuant ainsi l’effort que l’enfant devra exercer
pour maintenir l’ampliation alvéolaire nécessaire à sa respiration. Le surfactant empêche ainsi
l’atélectasie alvéolaire à l’expiration et permet la constitution d’une capacité résiduelle
fonctionnelle.
Des mouvements respiratoires intermittents à glotte fermée existent dès la 12-14ème SA, à la
fréquence de 35 à 70/mn, ils sont surtout diaphragmatiques, et sont supposés préparer les
poumons à leur fonction.
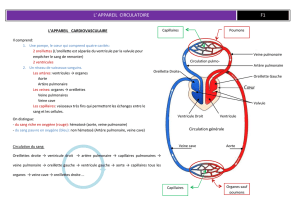
L’appareil circulatoire et la circulation fœtale
La circulation fœtale est organisée en parallèle. Le placenta assure les échanges gazeux.
Les capillaires pulmonaires sont en vasoconstriction et constituent de fortes résistances
pulmonaires, créant un déséquilibre des pressions, plus importantes dans le cœur droit.
Deux shunts droite gauche : le foramen ovale et le canal artériel évitent la surcharge du cœur
droit en équilibrant partiellement les pressions :
- Le foramen ovale est un orifice inter auriculaire, obturé par la valvule de Vieussens, orientée
de droite à gauche et vers le bas, il shunte le ventricule droit en permettant le passage de
40% du sang issu de l’oreillette droite directement dans l’oreillette gauche, et favorise le
développement du cœur gauche.
- Le canal artériel établit une connexion droite gauche entre l’artère pulmonaire et l’aorte
ascendante dans la partie descendante de la crosse, après le départ des vaisseaux
céphaliques. Il shunte partiellement la circulation pulmonaire et détourne le sang désoxygéné
issu du ventricule droit vers l’aorte descendante et de là vers le placenta. Il est maintenu
ouvert par les prostaglandines.
Le sang oxygéné par le placenta arrive au fœtus par la veine ombilicale. 60% passe
directement dans la veine cave inférieure par le canal d’Arantius (le canal d’Arantius est le
3eme shunt qui connecte la veine ombilicale et la veine cave inférieure et shunte une partie de
la circulation hépatique), 40% emprunte la veine porte et perfuse le foie. Dans la veine cave
inférieure, il se combine au sang désoxygéné de la partie inférieure du corps.
- 1 –

Ce sang mêlé se dirige vers l’oreillette droite par la VCI, où il se mêle au sang désoxygéné
ramené de l’extrémité céphalique par la VCS, et passe en grande partie directement dans
l’oreillette gauche par la valvule de Vieussens, selon un flux favorisant le passage du sang le
plus oxygéné destiné à l’aorte ascendante, ainsi le cerveau et le cœur sont mieux oxygénés.
Le reste du sang de l’oreillette droite passe dans le ventricule droit et de là dans l’artère
pulmonaire. Seule une faible partie va aux poumons (résistances élevées), la majeure partie
rejoint directement l’aorte par le shunt du canal artériel, pour irriguer le reste du corps et
rejoindre le placenta par les artères ombilicales afin de se recharger en 02
Le mélange de sang (sauf entre veine ombilicale et veine cave inférieure) explique l’hypoxie
fœtale : PO2 basse 32 à 35 mmHg dans la veine ombilicale, et 15 à 25 mmHg à partir de sa
jonction avec la VCI.
2- Après la naissance
La suppression de la circulation placentaire et la mise en œuvre de la ventilation induisent
plusieurs modifications déterminantes:
- Au niveau respiratoire :
La réabsorption active du liquide pulmonaire vers les espaces interstitiels, le sang et la
lymphe en fin de travail et au cours de l’expulsion sera indispensable pour donner place à l’air
dès les premiers mouvements respiratoires, d’où le risque d’une détresse respiratoire transitoire
par insuffisance de résorption lors de césarienne en début de travail ou programmée.
Cette réabsorption, qui dépend des hormones de stress, assure la quasi-totalité de la vacuité
des alvéoles, l’évacuation par le nez et la bouche restant mineure. L’élimination ultérieure du
liquide ainsi réabsorbé contribuera à la perte de poids du nouveau né.
Les catécholamines du travail et les stimuli de l’accouchement (hypercapnie, refroidissement,
passage d’un milieu liquide à l’air, pesanteur, toucher, clampage du cordon) activent la
commande cérébrale respiratoire avec entrée d’air active par inspirations et expirations
profondes et régulières.
L’interface liquide alvéolaire - air bénéficie du rôle du surfactant, empêchant l’atélectasie lors
des expirations et permettant une CRF, de plus en plus importante au fur et à mesure des
inspirations et de la réabsorption du liquide. Le manque de surfactant est responsable du
collapsus alvéolaire chez le prématuré, état nommé maladie des membranes hyalines.
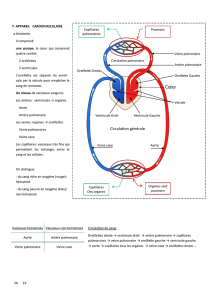
- Au niveau circulatoire :
La ventilation diminue les résistances vasculaires et augmente le débit pulmonaire : le sang
issu du ventricule droit peut se diriger vers les capillaires pulmonaires (les paniers) pour se
charger en O2 et revenir au cœur gauche. La diminution des résistances à droite, ainsi que
l’augmentation de débit à gauche, créent dans le cœur gauche une pression supérieure à celle
du cœur droit, la fermeture de la valve du foramen ovale , et l’inversion du shunt du canal
artériel qui passe de gauche à droite. Le passage de sang oxygéné de gauche à droite
constitue un stimulus contribuant à la fermeture du canal, renforcé par la disparition des
prostaglandines placentaires.
Les modifications circulatoires les plus importantes se réalisent en quelques minutes, mais
l’ajustement des pressions varie selon les enfants et peut prendre de quelques heures à 3 jours
(en 48h chez 90% des nouveaux nés à terme et 96h pour tous).
- 2 -

Tant que la pression reste plus élevée à droite, il persiste un relatif mélange de sang oxygéné et
appauvri (PaO2 = 25mm Hg). On parle de circulation transitionnelle.
A la naissance, l’enfant est donc physiologiquement plus ou moins cyanosé :
à 1 mn SaO2 = 70%, à 3mn 80% avec des variantes ( 65% = couleur bleue, 90% = couleur rose)
à 5 mn un grand nombre de nouveaux nés sont encore cyanosés, à 10 mn la majorité sont
roses avec une Sa02 à 95%. Si la vasoconstriction persiste et si les résistances ne baissent pas
normalement après la naissance (inhalation, infection), le débit pulmonaire sera diminué et le
shunt droite-gauche persistera au niveau du foramen ovale et du canal artériel provoquant une
hypoxémie sévère (hypertension artérielle pulmonaire).
Une cyanose persistante à 10 mn est pathologique.
3- Dans les premiers jours et premières semaines
- Fonction cardiaque :
L’adaptation cardiaque complète se déroule en 11 jours avec fermeture fonctionnelle
progressive des shunts.
Le bon état de l’enfant à la naissance ne doit pas faire oublier que l’ajustement des pressions
droite et gauche est en cours, et ne garantit donc pas l’absence d’anomalie.
La vigilance est justifiée sachant que des anomalies non détectées à l’échographie anténatale
ne se révèleront pas avant quelques jours de vie. Si elles se présentent à J3-J4, l’enfant est
peut être encore en maternité, si par contre elles se révèlent plus tardivement (J6-J11), il sera à
domicile, ce qui justifie d’en rappeler les mécanismes et signes d’appel:
- Coarctation de l’aorte ( 5% des cardiopathies congénitales): l’aorte présente un rétrécissement,
voire une interruption de l’arc, en vis-à-vis de sa jonction avec le canal artériel, souvent en deçà de la
sous clavière gauche qui irrigue le cerveau.
Les manifestations cliniques apparaissent avec la fermeture du canal artériel vers 1 semaine de vie,
car auparavant, le canal encore perméable et contribuant à la perfusion de l’hémicorps inférieur,
masquait l’anomalie.
Quand l’obstacle s’exprime, les signes cliniques apparaissent, d’autant plus sévères que le
rétrécissement est important : on note une absence de pouls fémoraux et un souffle cardiaque, au
maximum un tableau de décompensation cardiaque avec état de choc et acidose métabolique. C’est
une urgence cardiologique.
Si l’obstacle sur l’aorte est extrême et s’il n’y a pas de CIV, le manque de débit par le ventricule
gauche induit une hypoplasie de ce ventricule.
- Tétralogie de Fallot : la plus fréquente des cardiopathies congénitales cyanogènes :8 à 10% de
l’ensemble de ces affections, soit 4 pour 10000 naissances .
Elle associe 2 anomalies majeures :
- Sténose de l’artère pulmonaire, voie d’éjection du ventricule droit, plus ou moins étendue depuis
l’infundibulum jusqu’ au-delà de la bifurcation en 2 artères pulmonaires (toutes formes possibles).
- Communication inter ventriculaire, située à la partie supérieure du septum inter ventriculaire, près
de l’origine des gros vaisseaux en particulier de l’aorte, et dite « sous aortique ».
Les 2 autres anomalies sont les conséquences des premières :
- Hypertrophie du ventricule droit secondaire à l’augmentation de pression provoquée par la sténose
pulmonaire
- Dextroposition de l’aorte ou déplacement partiel au dessus du ventricule droit, à cheval sur la CIV.
- 3 -

Conséquences :
- La sténose de l’artère pulmonaire empêche une circulation pulmonaire adéquate, d’où la cyanose
dont l’importance est proportionnelle à l’obstacle.
- Augmentation des pressions dans les cavités droites, devenant égales ou supérieures à celles des
cavités gauches, provoquant l’hypertrophie du ventricule.
- Passage anormal de sang peu oxygéné du ventricule droit vers le ventricule gauche (shunt droit
gauche) et dans l’aorte qui chevauche cette CIV d’où la cyanose.
A la naissance et tant que le canal artériel est ouvert, la circulation et l’oxygénation pulmonaire sont
assurées et l’hypoxémie reste modérée et bien supportée sans signe clinique (cyanose).
Dans les formes sévères, les nouveaux nés sont cyanosés ( enfants bleus) ,l’oxygénation peut être
assurée par le maintien artificiel de l’ouverture du canal artériel (perfusion de prostaglandines).
Le diagnostic échographique est possible dès 22 SA. La coupe « 4 cavités » est normale, c’est
l’étude des gros vaisseaux issus du cœur et leur connexion avec les cavités qui montre la
malposition de l’aorte. En pratique courante le diagnostic est réalisé à 80% et on passe à 100% avec
un échographiste de référence. Par suite, les explorations seront menées conjointement avec le
cardio pédiatre.
L’exploration de la forme anatomique, la recherche d’anomalies cardiaques associées, et l’étude
morphologique complète du fœtus (syndrome poly malformatif) sont requises. L’amniocentèse pour
étude du caryotype fœtal peut être proposée (micro délétion 22q11 et trisomie 21, 13, 18 ).
L’accouchement sera programmé en maternité de niveau III, sinon le transfert rapide du nouveau né
en unité de réanimation néonatale est recommandé pour surveillance de l’oxygénation jusqu’à
fermeture du canal artériel.
A la naissance, l’enfant est le plus souvent rose, sans gêne particulière. On note cependant un
souffle systolique au 1er examen en salle de naissance, un tel souffle aussi précoce doit conduire à
faire réaliser une échographie en urgence.
En absence de traitement, et dans les formes classiques, dans les premiers mois de vie, la cyanose
est peu apparente au repos et peut passer inaperçue. Elle apparaît davantage après plusieurs
semaines, lors des efforts et des colères de l’enfant, et s’accentue avec le temps gênant l’enfant
dans ses acquisitions motrices par fatigue, mais sans retentissement sur l’alimentation et la
croissance staturo pondérale.
La complication majeure est le malaise anoxique par augmentation de la sténose qui interrompt la
circulation dans les artères pulmonaires, accentue le passage de sang dé saturé dans l‘aorte par la
CIV, d’où l’hypoxie en particulier cérébrale responsable de troubles neurologiques : geignement, teint
grisâtre, hypotonie (poupée de chiffon), mouvements convulsifs. Si le malaise se poursuit, il peut
conduire au décès, c’est une urgence.
Le traitement le plus habituel est une chirurgie palliative réalisée entre 4 et 12 mois sauf cyanose et
malaise anoxique. L’intervention consiste en une anastomose ( Blalock-Taussig ) entre l’aorte et
l’artère pulmonaire pour améliorer l’apport sanguin dans les artères pulmonaires donc l’oxygénation
générale,permettant un développement staturo pondéral normal et une survie prolongée. La chirurgie
curative est optimale entre 3 et 12 mois, elle consiste à fermer la CIV et rétablir une perméabilité de
l’artère pulmonaire, permet une guérison complète nécessitant cependant un suivi IRM .
- Communication interventriculaire isolée : Un shunt gauche-droite important (déterminé par la
taille de la CIV et la différence des pressions ) induit une surcharge cardiaque et une surcharge
pulmonaire. Tant que la résistance pulmonaire est toujours élevée, la différence des pressions est
faible, ce qui explique un shunt très faible ou absent. Il n’ y aura donc pas de symptôme. Mais avec
l’ouverture progressive des vaisseaux pulmonaires, la pression dans le cœur droit diminue, le shunt
augmente, provoquant une défaillance cardiaque à haut débit, et l’apparition des signes cliniques :
fatigue à l’effort lors des tétées, épuisement, souffle systolique susceptible(s) d’être perçu(s) lors de
l’examen de sortie de maternité ou à domicile.
- 4 -

- Fonction respiratoire :
Les échanges gazeux sont conditionnés par la résorption complète du liquide alvéolaire et par
l’absence d’obstacle à la ventilation.
Dans les premiers jours de vie, la respiration du nouveau-né bien adapté reste abdominale (rôle
majeur du diaphragme à l’inspiration) rapide (fréquence à 40 mvts /mn), et irrégulière avec
accélérations et pauses. Une légère cyanose des extrémités reste physiologique tant que les
shunts sont en cours de fermeture (penser que c’est également un signe de refroidissement).
Signes d’appel d’une anomalie respiratoire :
- encombrement nasal audible+/- polypnée
- signes de lutte respiratoire à évaluer par le score de Silvermann
Bibliographie
Gold.F, Saliba.E, Biran-Mucignat.V, Mitanchez-Mokhtari .D
Physiologie du fœtus et du nouveau-né.
Adaptation à la vie extra-utérine
EMC (Elsevier Masson SAS, Paris) Pédiatrie, 4-002-P-10, 2007
-5-
1
/
5
100%