Lire l`article complet

Le piège
Images en Dermatologie • Vol. II • n° 1 • janvier-février-mars 2009
12
Cas clinique
Un vrai faux panaris !
A deceptive whitlow
O. Cogrel (Service de dermatologie, hôpital Haut-Lévêque, CHU de Bordeaux)
Une patiente de 43 ans, suivie pour un dé cit immunitaire commun variable
(DICV) traité par immunoglobulines polyvalentes depuis 1994, est adressée
pour un périonyxis du majeur droit évoluant depuis plus de trois mois.
Histoire clinique
Le DICV dont souffre cette patiente est associé à une entéropathie exsudative et
compliqué d’une mycobactériose atypique péritonéale. Cette femme travaille dans
un élevage de canards et a souvent tendance à se blesser avec de la paille. Elle a
constaté l’apparition d’une petite macule érythémateuse sous l’ongle qui s’est
progressivement étendue à l’extrémité de la pulpe entraînant une onycholyse distale.
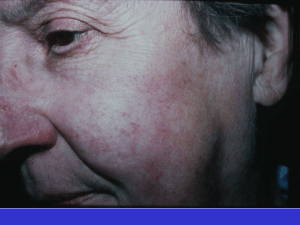
À l’examen clinique, on note un périonyxis sensible et à l’extrémité pulpaire un aspect
papulopustuleux et croûteux
(fi gures 1 et 2)
. L’onycholyse est soulignée par un liseré
érythémateux. Deux hypothèses diagnostiques ont été avancées dans ce contexte :
la première évoque un panaris herpétique, la seconde, une infection bactérienne ou
fongique d’inoculation.
Un prélèvement virologique et une biopsie cutanée sont effectués (microscopie
optique et bactériologie). Le prélèvement intéresse en surface un épiderme hyper-
kératosique ulcéré et remanié par un tissu de granulation. Le centre de la lésion est
le siège d’une formation vésiculo-pustuleuse riche en polynucléaires neutrophiles
altérés
(fi gure 3)
. L’épiderme adjacent est le siège de dystrophies kératinocytaires
au niveau des noyaux évocatrices de dystrophies virales
(fi gure 4)
. L’examen au PAS
(Periodic Acid Schiff) ne montre pas de spores. Les colorations de Warthin-Starry et
Ziehl sont négatives. La culture virale HSV est positive.
Le diagnostic retenu est celui de “panaris” herpétique à HSV-1. Un traitement par
aciclovir i.v. 5 jours, puis par valaciclovir per os 15 jours, a permis la disparition
complète des lésions en 15 jours et la restitution ad integrum de l’extrémité digitale
de la patiente.
Discussion
Depuis la publication de Stern en 1959, on utilise, peut-être à tort (car il n’y a pas de
collection purulente), le terme de “panaris” herpétique pour défi nir l’infection du doigt
à
herpès simplex virus
(HSV)
[1]
. Il s’agit d’une maladie d’inoculation à HSV type 1 ou
type 2, qui fait suite à une effraction de la barrière cutanée. Chez l’enfant, il s’agit
souvent d’une auto-inoculation à partir de lésions de gingivo-stomatite herpétique
même si quelques cas à partir de patients porteurs de lésions herpétiques actives ou
sans exposition spécifi que ont été décrits
(2)
. Chez l’adulte, ce sont habituellement
des cas d’auto-inoculation à partir de lésions génitales
(3)
. L’excrétion asymptoma-
tique de particules virales dans la salive rend compte du risque dans la population
générale, mais surtout chez certaines professions exposées (dentistes, infi rmières,
puéricultrices, anesthésistes). Le panaris herpétique est d’ailleurs considéré comme
une maladie professionnelle. On peut néanmoins penser que l’utilisation des gants en
routine ait réduit considérablement ce problème. L’aspect clinique proche d’un pério-
nyxis bactérien ou candidosique (car les vésicules ne sont pas toujours présentes)
induit souvent le praticien en erreur et conduit à la prescription d’antibiothérapies
ou de traitements antifongiques locaux et généraux, voire à des gestes chirurgicaux
intempestifs. Les formes vésiculeuses (unique ou en bouquet) ou bulleuses sont clas-
siques chez l’enfant. Des signes associés (douleur, fi èvre, lymphangite, adénopathie
satellite) sont parfois au premier plan et trompeurs. Dans sa forme classique, chez
l’immunocompétent, l’évolution est spontanément favorable en deux à trois semaines.
Panaris • Infection herpé-
tique.
Whitlow • herpes infection.
Légendes
Figure 1. Périonyxis avec onycholyse distale
cerclée d’un halo érythémateux.
Figure 2. Vésiculo-pustules de l’extrémité
pulpaire ; décollement épidermique péri-
phérique.
Figure 3. Biopsie cutanée (coloration héma-
téine-éosine-safran [HES]) : vésiculo-pustule
riche en polynucléaires altérés.
Figure 4. Biopsie cutanée (coloration HES) :
dystrophies nucléaires virales.
Références bibliographiques
Stern H, Elek SD, Millar DM et al. Herpetic
1.
whitlow: a form of cross-over infection in hospi-
tals. Lancet 1959;2:871-4.
Feder HM Jr. Herpetic whitlow in an
2.
infant without defined risks. Arch Dermatol
1995;131:743-4.
Gill MJ, Arlette J, Buchan K. Herpes simplex
3.
virus infection of the hand. A profi le of 79 cases.
MA J Med 1988;84:89-93.
Robayna MG, Herranz P, Rubio FA et al.
4.
Destructive herpetic whitlow in AIDS: report of
three cases. Br J Dermatol 1997;137:812-5.

Le piège
Images en Dermatologie • Vol. II • n° 1 • janvier-février-mars 2009
13
Cas clinique
1
2
3
4

Le piège
Images en Dermatologie • Vol. II • n° 1 • janvier-février-mars 2009
14
Clobex®, premier shampooing
corticoïde
Les laboratoires Galderma International
viennent de mettre à la disposition des prati-
ciens Clobex
®
500 μg/g shampooing, issu de
leur département en recherche et développe-
ment, premier shampooing à base de propio-
nate de clobétasol, corticostéroïde d’activité
très forte aux propriétés anti-infl ammatoire,
antiprurigineuse et vasoconstrictive, indiqué
dans le traitement du psoriasis modéré du
cuir chevelu chez l’adulte.
En France, le psoriasis touche 2 à 3 % de la
population. Cinquante à quatre-vingts pour
cent des patients en sont atteints au niveau
du cuir chevelu dont l’aspect inesthétique
peut générer un handicap psychosocial. Les
lésions provoquent un prurit qui induit de
nouvelles lésions et favorise la surinfection
bactérienne. L’efficacité des traitements
existants dépend beaucoup de l’observance,
et les pommades, émulsions, gels ou solu-
tions jusqu’alors disponibles ne satisfont pas
les patients en raison de leur galénique peu
adaptée : diffi cultés d’utilisation et manque de
qualités cosmétiques. Pour le patient, le suivi
du traitement du psoriasis du cuir chevelu
repose sur son effi cacité, sa tolérance, sa
facilité d’utilisation et une texture non grasse.
Le traitement doit ainsi être effi cace mais
aussi compatible avec la vie quotidienne.
Les études
Les résultats de plusieurs études randomi-
sées et contrôlées de phase III (deux études
versus placebo et deux études comparatives
versus produits de référence) ont montré que
Clobex® appliqué une fois par jour pendant
4 semaines avait, avec un bon profi l de tolé-
rance, une effi cacité supérieure à son véhi-
cule (placebo) et non inférieure à Dermoval
Gel
®
(gel de propionate de clobétasol 0,05 %
gel). Les résultats de ces études ont montré
sous traitement une amélioration signifi ca-
tive du prurit, de l’érythème, de la desqua-
mation et de l’épaisseur des plaques. L’une
de ces études, randomisée en double aveugle
contrôlée contre véhicule, a été menée en
groupe parallèle chez 142 patients souffrant
d’un psoriasis modéré du cuir chevelu avec
un score global de sévérité (GSS) ≥ 3 (échelle
de 0 = pas de signe clinique ou de symptôme
détectés à 5 = très sévère). Une deuxième
étude randomisée en groupe parallèle avait
pour objectif de comparer le propionate de
clobétasol 0,05 % shampooing au propionate
de clobétasol 0,05 % gel chez 140 patients
qui présentaient un psoriasis du cuir chevelu
modéré à sévère sur au moins 25 % de la
surface du cuir chevelu et un GSS ≥ 3.
Pendant la période de suivi sans traitement, le
taux de succès continuait à être supérieur au
véhicule sans aucun cas d’effet rebond. Il n’a
été observé au cours des études aucun cas
d’atrophie cutanée, de télangiectasie, d’acné
ou d’autre événement indésirable grave.
En pratique
Clobex 500 μg/g shampooing s’applique une
fois par jour sur cheveux secs à raison d’une
demi-cuillère à soupe, soit environ 7,5 ml,
avec massage des lésions. Après 15 minutes
d’application, il faut mouiller les cheveux, les
faire mousser puis les rincer abondamment
sous la douche. Il faut éviter tout contact avec
les yeux. La durée du traitement ne devrait
pas dépasser 4 semaines. Dès l’amélioration
clinique escomptée, les applications seront
espacées ou remplacées par un autre trai-
tement. Le traitement pourra être répété en
cas de nouvelle poussée à condition que le
patient soit sous contrôle médical régulier.
Au niveau tolérance, grâce au rinçage après
15 minutes d’application, ce nouveau produit
bénéficie d’une faible absorption locale,
d’une faible exposition aux corticoïdes et
de peu d’effets indésirables. Le risque de
suppression de l’axe hypothalamo-hypo-
physaire est très faible.
Clobex
®
(liste I) est un shampooing visqueux
qui varie du translucide incolore au jaune
pâle, et dont l’odeur est légèrement alcoo-
lisée. Il est conditionné en fl acon de 125 ml.
Pour un traitement d’un mois, deux fl acons
sont nécessaires. Il est vendu au prix TTC de
19,29 euros et agréé aux collectivités. Il est
remboursé à 65 % par la Sécurité sociale.
Clobex
®
ne doit pas être utilisé au cours de
la grossesse ou de l’allaitement sauf en cas
de réelle nécessité.
Clobex est le premier shampooing à base de
corticoïdes d’activité très forte. Il est indiqué
dans le traitement topique du psoriasis
modéré du cuir chevelu chez l’adulte. D’uti-
lisation quotidienne, simple et pratique, il
réunit puissance et confort associés à une
bonne tolérance.
MP
Communiqués des conférences de presse, symposiums, manifestations organisés par l’industrie pharmaceutique
Nouvelles de l’industrie pharmaceutique
Cas clinique
Quelques observations montrent que le traitement par aciclovir (ou valaciclovir)
apporte un bénéfi ce en traitement curatif en réduisant les symptômes et la durée
d’évolution de l’infection. Les recontaminations sont estimées à 20 % et plus souvent
associées au type 2. Chez l’immunodéprimé comme dans notre cas, la présentation
clinique est atypique avec des lésions extensives, érosives voire nécrotiques, surin-
fectées et d’évolution chronique
(4)
. Le traitement curatif par un antiviral par voie
systémique est justifi é. Certains auteurs recommandent d’ailleurs chez les patients
au stade sida un traitement antiviral prolongé dans cette indication.
IIII
1
/
3
100%